Clear Sky Science · zh
基于计算识别与慢性淋巴细胞白血病相关的遗传变异,用于诊断与治疗应用
为何在基因中追踪癌症很重要
慢性淋巴细胞白血病(CLL)是成人中最常见的白血病,但对许多患者来说仍难以治愈。CLL患者的家族中发病风险显著升高,这提示遗传的DNA改变在疾病发生中起作用。本研究提出了一个务实的问题:我们能否利用大规模遗传数据和计算方法,定位驱动CLL的关键基因脆弱点—并将其与现有或有潜力的药物相匹配?答案可能有助于改进早期诊断并指向更精准、少靠试错的治疗策略。
横向检视数千个基因组
研究人员首先收集了三项大型全基因组关联研究的汇总结果,这些研究比较了大量有无CLL个体的DNA,以发现与疾病风险相关的微小差异。通过对这些基因组数据在相同人类参考基因组上的仔细清洗和合并,他们提高了检测细微遗传信号的统计能力。采用按估计精度加权的元分析方法,研究团队鉴定出2,357个位点的单核苷酸多态性(SNPs)与CLL显著相关。这些信号聚集成40个基因组区段,其中包括11个此前未与该疾病相关联的区域。
从DNA标记到关键调控基因
大多数风险标记位于基因之间或基因的非编码区域,其效应并不明显。为了解释这些标记,团队使用生物信息学工具将每个标记连接到邻近基因,或连接到在携带该标记时血细胞中表达发生改变的基因。此映射产生了60个位于或靠近风险区的基因。随后,科学家探讨了这些基因在细胞内蛋白质–蛋白质相互作用网络中的中心地位。网络分析突出了七个作为枢纽的基因——TERT、BCL2、BCL2L11、CFLAR、CASP8、LEF1和FAS——它们连接了多个通路。独立的疾病数据库也支持这些基因与CLL以及其他血液癌症和免疫疾病之间的强关联。
细胞死亡失衡如何助长白血病
当团队审视这七个基因的功能时,出现了一个清晰主题:大多数基因控制细胞的生存或死亡。其中若干基因(包括BCL2和BCL2L11)属于一个在细胞线粒体中平衡生存信号与自毁信号的家族。其他基因——FAS、CFLAR和CASP8——则控制位于细胞表面的“死亡受体”通路。在CLL中,这些机制倾向于促进生存:促生存蛋白过度活跃,而促死亡的因子被阻断或减少。剩下的关键基因LEF1位于一个促进白血病细胞持续分裂的生长通路中。富集分析显示,排名靠前的生物学主题包括细胞死亡、癌症通路和免疫信号传导,强化了遗传变异将这些调控系统推向长期存活的异常B细胞的观点。
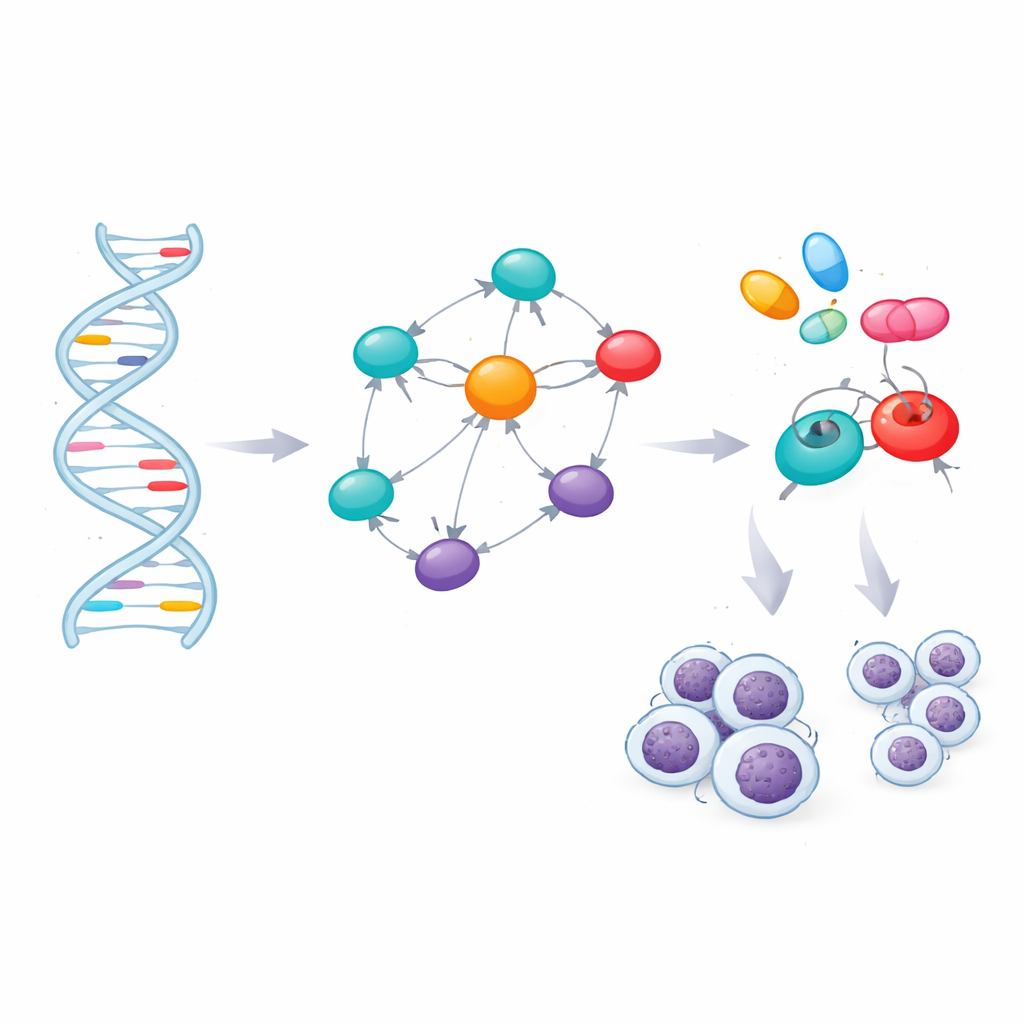
将基因与药物配对
识别出关键基因为靶向治疗打开了大门,但前提是这些基因产物能够被药物影响。团队评估了七种蛋白的三维结构,发现了可能被小分子结合的有利口袋。随后他们挖掘了一个包含166种与CLL或相关疾病有关的现有或实验性化合物的库,并利用分子对接模拟查看哪些药物最契合这些关键蛋白或其主要调控因子。在对这些虚拟相互作用排序后,他们通过“类药性”标准以及预测吸收、分布、代谢、排泄与毒性(ADMET)的计算模型对顶级候选药物进行了筛选。保守的筛查最终筛出四种有力的候选药:已获批的抗癌药物ibrutinib、selinexor、imatinib和avapritinib。
这对患者可能意味着什么
对患有CLL的人来说,这项工作尚不会立即改变日常治疗,但它有助于将遗传风险、白血病细胞的内部线路与可能最能破坏这些线路的药物联系起来。两种被强调的药物ibrutinib和selinexor已在CLL中使用,其作用机制与本研究揭示的遗传图谱相符,特别是在将平衡重新倾向于癌细胞死亡方面。研究还表明,目前用于其他癌症的imatinib和avapritinib值得在CLL中进行更深入的测试。更广泛地说,这种方法展示了如何通过强大的计算工具挖掘现有遗传数据来揭示关键疾病基因并缩小潜在疗法的范围,为未来的实验室研究和临床试验指明最有前景的靶点。
引用: Islam, M.S., Mollah, M.H., Ahsan, M.A. et al. In-silico identification of genetic variants associated with chronic lymphocytic leukemia for diagnostic and therapeutic applications. Sci Rep 16, 14545 (2026). https://doi.org/10.1038/s41598-026-45456-7
关键词: 慢性淋巴细胞白血病, 遗传风险变异, 凋亡通路, 药物重新定位, 靶向癌症治疗