Clear Sky Science · sv
Mekanistiska insikter i hämning av plasmidöverföring i Enterobacterales av nukleosidanaloger
Varför små DNA-ringar spelar roll för oss
Antibiotikaresistens får ofta tankarna att gå till överanvända läkemedel och envisa infektioner, men en annan, mindre synlig aktör hjälper dessa superbakterier att sprida sig: små DNA-ringar kallade plasmider som hoppar mellan bakterier. Denna studie ställer en praktisk fråga med stora konsekvenser: kan läkemedel vi redan använder mot virus tyst bromsa — eller till och med påskynda — spridningen av resistensgener mellan tarmbakterier? Genom att undersöka hur vissa antiviral-liknande föreningar påverkar plasmidöverföring i två vanliga sjukhuspatogener avslöjar forskarna nya sätt att blockera att resistens rör sig genom bakteriesamhällen — och varnar också för att vissa läkemedel oavsiktligt kan förvärra problemet. 
Hur resistensgener tar sig fram
Många av de mest oroande antibiotikaresistensgenerna i Escherichia coli och Klebsiella pneumoniae finns på plasmider, som kan kopiera sig själva och överföras direkt från en bakterie till en annan i en process som kallas konjugation. Denna DNA-överföring hjälper resistens att snabbt spridas genom sjukhusavdelningar och i människans tarm, även när bakterierna inte utsätts för starkt antibiotikapåtryck. Eftersom traditionella antibiotika dödar eller hämmar bakterier men inte stoppar detta genutbyte, har forskare börjat leta efter ”anti-plasmid”-föreningar som i stort lämnar bakterietillväxt intakt samtidigt som de kapar de vägar längs vilka resistens sprids.
Gamla antivirala läkemedel, nya roller
Gruppen testade 14 kliniskt godkända nukleosidanaloger — små molekyler ursprungligen designade för att störa virus- eller mänskligt DNA och RNA — för att se om de förändrade hur ofta plasmider rörde sig mellan bakterier. Med hjälp av fluorescerande taggar och flödescytometri följde de överföringen av en plasmid som bär gener för utökad spektrum β-laktamas (som bryter ner många penicillinliknande läkemedel) i E. coli, och en annan plasmid som bär en karbapenemasgen i K. pneumoniae. Flera föreningar, inklusive azidotymidin (AZT), didanosin, stavudin och trifluridin, minskade tydligt plasmidöverföringen utan att hämma bakterietillväxten. Överraskande nog ökade andra nukleosidanaloger, såsom famciklovir, zalcitabin, aciklovir och valaciklovir, faktiskt plasmidutbyte i åtminstone en av de testade arterna. Det innebär att vissa läkemedel som ges för virusinfektioner i princip skulle kunna göra det lättare för resistensgener att spridas i tarmens mikrobiom.
Vad som förändras inne i bakteriecellen
För att förstå hur dessa föreningar fungerar undersökte forskarna flera grundläggande aspekter av bakteriecellens fysiologi. De flesta läkemedlen skadade inte cellmembran, störde inte membranpotentialen eller utlöste inte reaktiva syreföreningar, och de lämnade den övergripande tillväxten oförändrad. Några av de plasmidfrämjande föreningarna sänkte måttligt nivåerna av ATP, cellens huvudsakliga energivaluta, vilket antyder att energibalans och kostnaden för att driva plasmidöverföringsmaskineriet kan vara kopplade. För den starkaste hämmaren, AZT, gick teamet vidare med RNA-sekvensering, vilket visar vilka gener som slås på eller av när bakterier utsätts för läkemedlet. 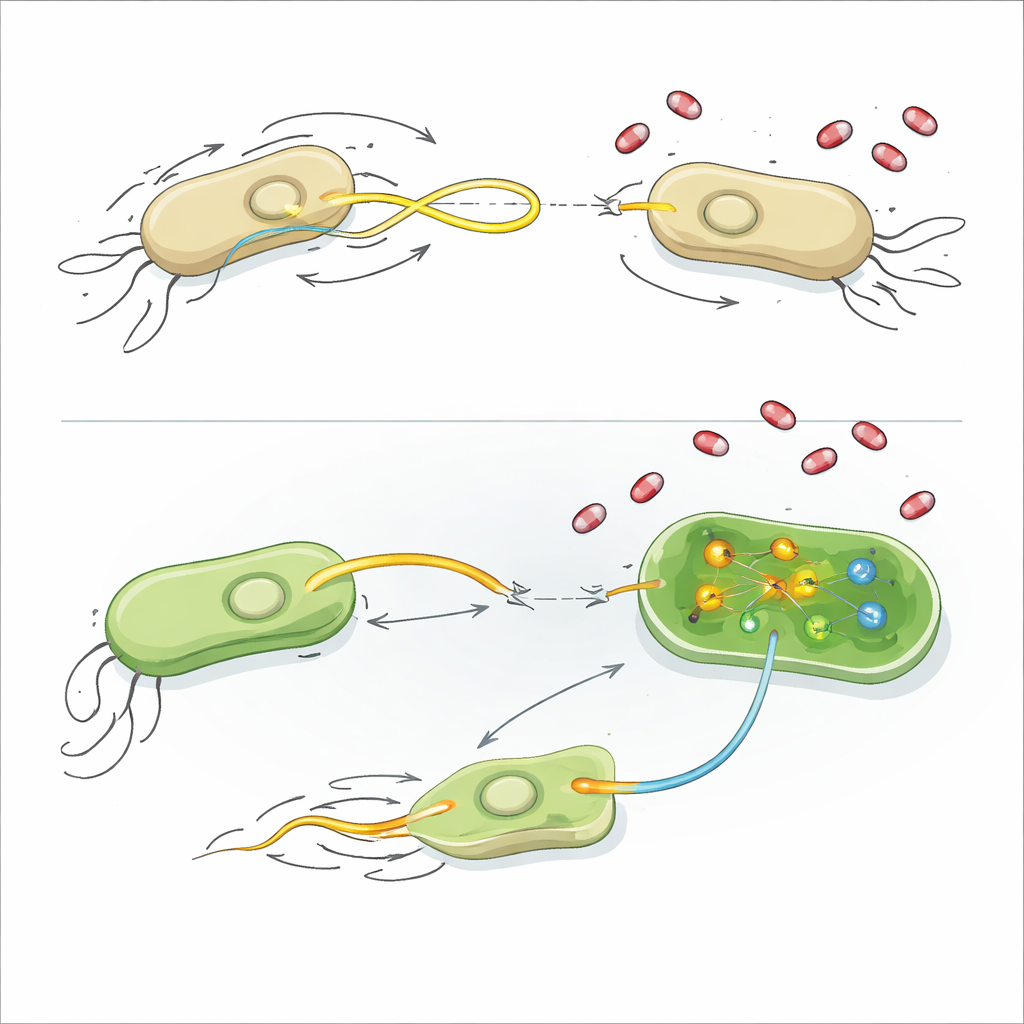
Att sakta ner simningen och blockera reparation
I E. coli slog AZT kraftigt ner gener som bygger och reglerar flagellen, den roterande svansen som gör att celler kan simma. När forskarna placerade E. coli på mjellt agar stoppade AZT dem nästan helt från att sprida sig utåt, även om bakterierna inte dog. Genetisk inaktivering av en viktig flagelldel gav en liknande effekt på att minska plasmidöverföring, och tillsats av AZT ovanpå detta gav ingen ytterligare minskning — starkt bevis för att nedsatt rörlighet ensam kan förklara mycket av hämningen. I K. pneumoniae tog AZT en annan väg: det slog på gener involverade i DNA-skadereparation, inklusive ett centralt SOS-responsprotein kallat RecA, och slog av gener som behövs för att tillverka aminosyran metionin och dess derivat S-adenosylmetionin (SAM), en universell metylgivare. Tillsats av zinkacetat, som dämpar RecA-aktivitet, eller tillförsel av extra SAM återställde båda plasmidöverföringen i närvaro av AZT, vilket indikerar att förhöjd DNA-stress och störd metylering bidrar till att blockera inkommande plasmider.
Vad detta betyder för kampen mot resistens
Detta arbete visar att vissa befintliga nukleosidanaloger kan fungera som förebilder för en ny typ av läkemedel: ämnen som oskadliggör spridningen av resistens snarare än att döda bakterier direkt. AZT, särskilt, dämpar plasmidkonjugation i två stora patogener via olika reglage — genom att stoppa bakteriesimning i det ena fallet och genom att omforma DNA-reparation och grundläggande metabolism i det andra. Samtidigt understryker upptäckten att andra analoger ökar plasmidöverföring behovet av att förstå hur icke-antibiotiska läkemedel påverkar tarmens mikrobiella gentransporter. I förlängningen skulle finjusterade plasmidöverföringshämmare kunna bli en del av vår verktygslåda för att bromsa framfarten av antimikrobiell resistens, och därmed vinna tid för befintliga antibiotika och nya behandlingar att verka.
Citering: Alav, I., Ashraf, A., Pordelkhaki, P. et al. Mechanistic insights into plasmid transfer inhibition in Enterobacterales by nucleoside analogues. npj Antimicrob Resist 4, 23 (2026). https://doi.org/10.1038/s44259-026-00197-5
Nyckelord: antimikrobiell resistens, plasmidöverföring, nukleosidanaloger, Escherichia coli, Klebsiella pneumoniae