Clear Sky Science · sv
Integrerad elektrisk modellering av cirkulerande tumörceller för förbättrad dielektroforetisk fångst och elektroporering
Varför små elektriska stötar mot blodceller spelar roll
Cancer kan släppa iväg ett fåtal avvikande celler i blodomloppet långt innan en tumör upptäcks på en bild. Dessa cirkulerande tumörceller är värdefulla ledtrådar för tidig diagnos och skräddarsydd behandling, men de är sällsynta och svåra att hantera utan att skada resten av blodet. Denna artikel undersöker hur noggrant formade elektriska fält inne i en liten lab-on-a-chip‑enhet kan fånga dessa vandrande cancerceller varsamt, öppna tillfälliga små portar i deras membran och sedan låta dem återhämta sig — samtidigt som friska blodceller i stort sett förblir oskadade.
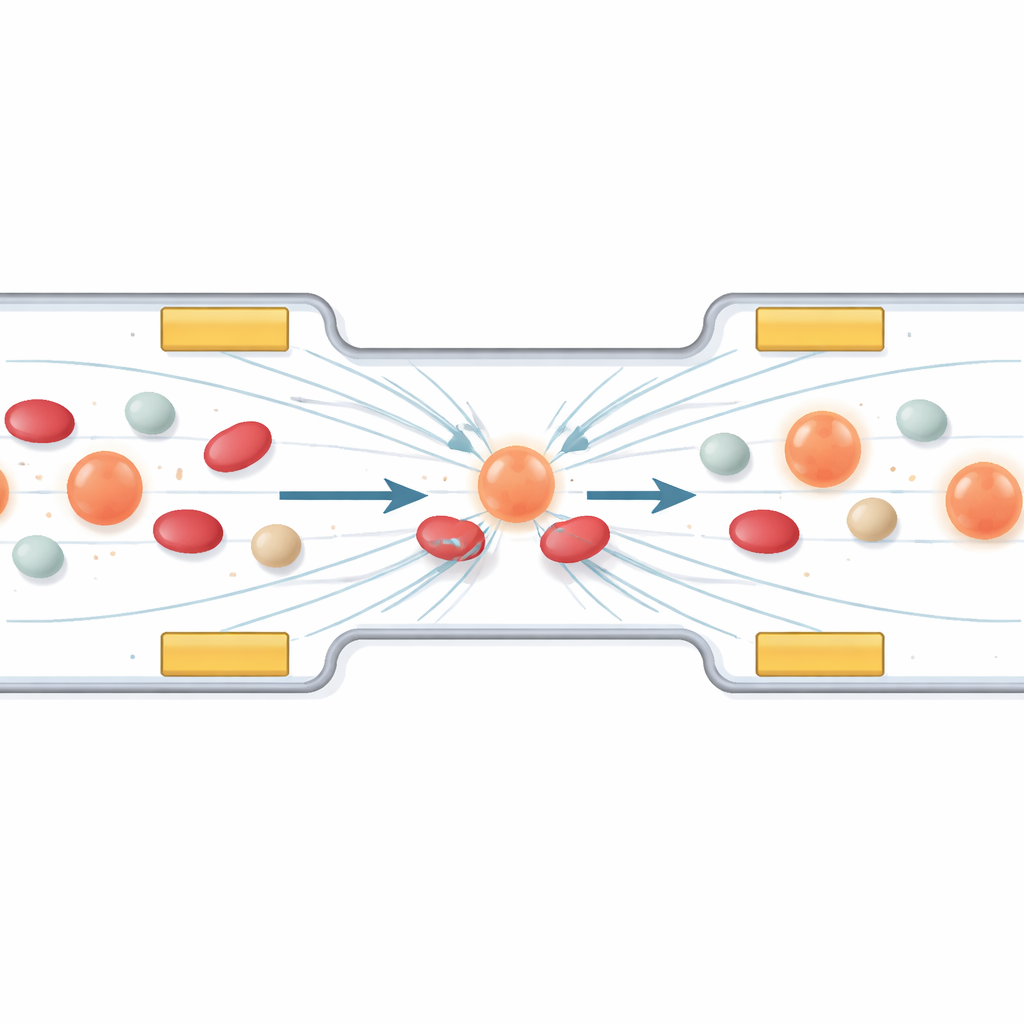
Använda osynliga krafter för att fånga vandrande cancerceller
Den första delen av arbetet undersöker hur man styr och samlar specifika celler med hjälp av ett fenomen som kallas dielektrofores. Enkelt uttryckt, när ett växelporienterat elektriskt fält appliceras över en mikrokanal, känner celler av små dragningar som beror på deras storlek och elektriska egenskaper. Författarna utformar en uppsättning miniatyrellektroder så att cirkulerande tumörceller driver in i en stabil ”parkeringsfil” mellan dem, medan mindre eller mindre polariserbara blodkomponenter passerar förbi. Datorsimuleringar visar hur ändringar i spänning och frekvens formar fältet och styr celler bort från högfältszoner och raderar upp dem i rätt region för behandling. Ett skyddande lager över elektroderna förhindrar att cellerna skadas av direktkontakt.
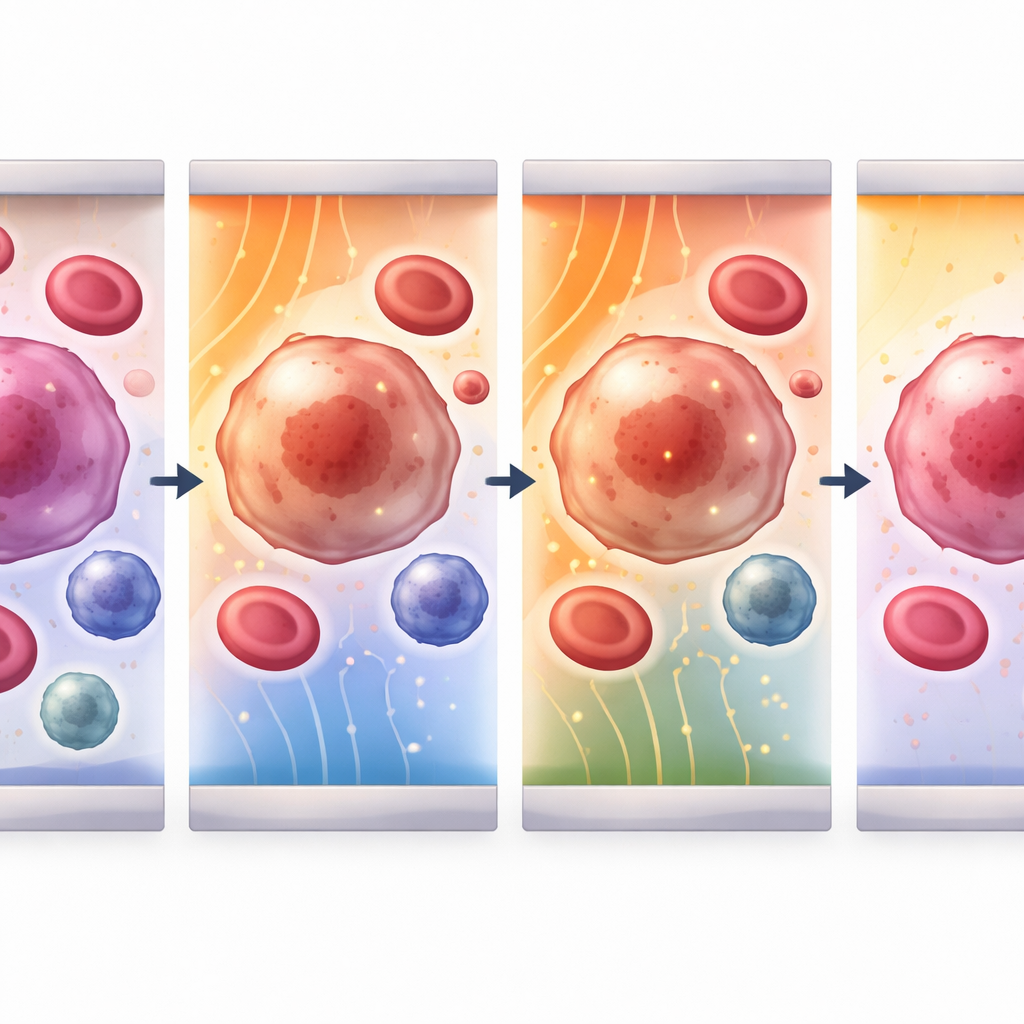
Öppna och stänga mikroskopiska dörrar i cellhud
När cellerna hålls på plats levererar enheten ultrakorta elektriska pulser som tillfälligt skapar porer i nanometerradie i yttermembranet. Studien bygger en detaljerad matematisk modell av denna process för tre viktiga aktörer i blodet: cirkulerande tumörceller, vita blodkroppar och trombocyter. Den följer hur spänningen över varje cellmembran stiger, när porer först uppstår, hur stora och hur många de blir, och hur snabbt membranet tätas igen. Genom att justera både fältstyrka och pulslängd identifierar gruppen optimala fönster där membranet blir tillräckligt läckande för att släppa in läkemedel eller genetiskt material men sedan läker utan att döda cellen. För tumör- och vita blodkroppar ligger effektiva fält i intervallet 1–4 kilovolt per centimeter, medan de mycket mindre trombocyterna behöver ungefär tio gånger starkare fält för att nå samma effekt.
Olika blodceller, olika optimala punkter
Modelleringen visar hur cellstorlek och elektriska egenskaper ändrar hur varje cell reagerar. Större cirkulerande tumörceller och vita blodkroppar laddas långsammare och når maximal membranspänning vid ungefär två mikrosekunder in i pulsen; deras porer växer och stängs sedan över tiotals mikrosekunder till sekunder. Små trombocyter reagerar däremot nästan omedelbart, med snabbare porbildning och tätning. För alla celltyper sker de mest intensiva effekterna vid den ”hyperpolariserade” sidan av cellen som vetter mot det inkommande fältet, där krafterna koncentreras. Det betyder att genom att välja rätt fältstyrka för en viss cellstorlek är det möjligt att gynna öppning av porer i tumörceller samtidigt som skador på friska grannar hålls låga, vilket lägger grunden för mycket selektiva behandlingar.
Testa idén med verkliga celler på ett chip
För att kontrollera om simuleringarna stämmer med verkligheten byggde författarna ett mikrofluidiskt chip som kombinerar fångstelektroder med en central upptäcktzon. De förde en modellinje av vita blodkroppar (THP‑1‑celler) genom kanalen och applicerade ökande spänningar över ett fast gap. Istället för att iaktta porerna direkt mätte de hur lätt en växelström passerade suspensionen. När det elektriska fältet ökade sjönk den totala resistansen i cellblandningen och dess kapacitiva beteende avtog — tecken på att membranen blivit mer ledande och mindre som intakta isolatorer. Vid de högsta testade fälten dominerades den elektriska responsen av ledning genom öppna porer, vilket nära följde trenderna som förutspåtts av datamodellen.
Vad detta kan betyda för framtidens cancervård
Kort sagt visar denna studie att ett kompakt chip kan både skilja ut sällsynta cancerceller från blod och varsamt öppna deras membran på ett mycket kontrollerat sätt. Genom att skräddarsy pulsstyrka och timing efter varje celltyp kan metoden antingen hålla celler levande för detaljerad analys och läkemedelstestning eller föra dem mot irreversibel skada för riktad destruktion — allt samtidigt som uppvärmning och skada på friska celler minimeras. För en allmän publik är huvudbudskapet att med rätt ”elektrisk koreografi” kan vi förvandla små strömmar till kraftfulla verktyg för tidig cancerupptäckt, precis leverans av läkemedel och möjligen säkrare, mer fokuserade cancerbehandlingar.
Citering: Sherif, S., Ghallab, Y.H. & Ismail, Y. Integrated electrical modeling of circulating tumor cells for enhanced dielectrophoretic trapping and electroporation. Sci Rep 16, 12072 (2026). https://doi.org/10.1038/s41598-026-45747-z
Nyckelord: cirkulerande tumörceller, mikrofluidisk elektroporering, dielektrofores, cancerdiagnostik, lab-on-a-chip