Clear Sky Science · sv
Hjärtkärlsläkarnas inställning till farmakogenomik: en enkät från ESC:s arbetsgrupp för kardiovaskulär farmakoterapi
Varför dina gener kan spela roll för hjärtmediciner
Många människor tar läkemedel för hjärtsjukdom, blodproppar eller närliggande tillstånd, men inte alla svarar likadant på samma läkemedel. Vissa får stor nytta, andra ser liten effekt och ett fåtal drabbas av allvarliga biverkningar. Denna studie ställde en enkel fråga med stora konsekvenser: är hjärtläkare redo att använda genetisk information för att välja och dosera läkemedel säkrare och effektivare, och vad står i vägen?
Vad studien ville undersöka
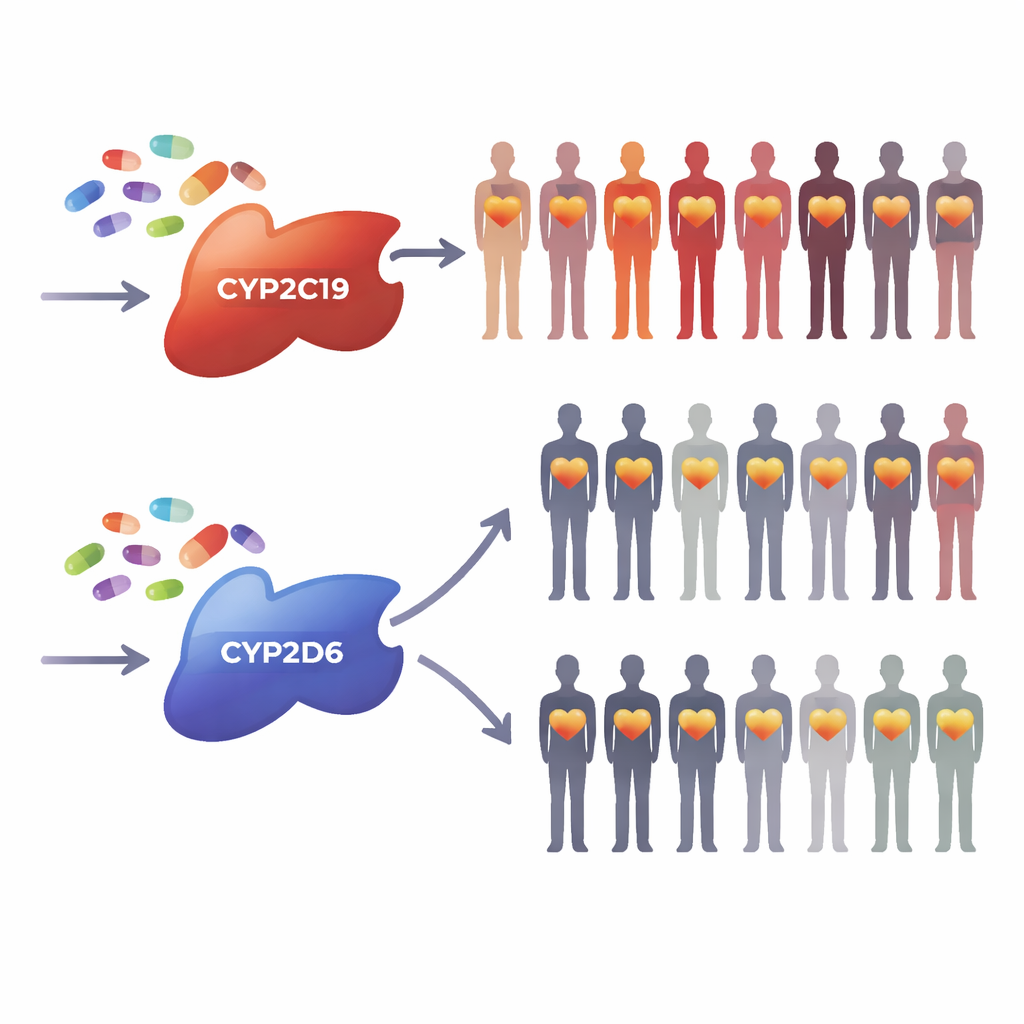
Forskare från European Society of Cardiology utformade en webbenkät för läkare som förskriver kardiovaskulära läkemedel. De fokuserade på två gener, kallade CYP2C19 och CYP2D6, som hjälper kroppen att bryta ner många vanliga läkemedel, från blodförtunnande medel som klopidogrel till betablockerare, smärtstillande och antidepressiva. Förändringar i dessa gener kan göra att vissa personer bryter ner läkemedel för snabbt eller för långsamt, vilket kan minska nyttan eller öka risken för skada. Teamet ville veta hur ofta förskrivare använder dessa läkemedel, om de ser genetisk testning som användbar, hur lätt det är att beställa sådana tester och vilka personliga erfarenheter som formar deras uppfattningar.
Vad läkare gör i dag
Av de 265 förskrivarna som slutförde enkäten var de flesta kardiologer verksamma i 68 länder. Majoriteten uppgav att de ofta förskriver läkemedel som hanteras via CYP2C19- och CYP2D6‑vägarna, och ungefär hälften ansåg att ojämna svar på dessa läkemedel orsakar reella problem för deras patienter. Många trodde att kännedom om en patients genetiska uppsättning för dessa två gener skulle kunna förbättra balansen mellan nytta och risk, särskilt för läkemedel relaterade till CYP2C19. Ändå hade bara ungefär en tredjedel någon åtkomst till CYP2C19‑testning och ännu färre till CYP2D6‑testning, och en stor del av denna åtkomst skedde via privatbetalda tjänster snarare än offentliga vårdsystem.
Brister i verktyg, tid och vägledning
Bland läkare som kunde beställa tester hade fler använt CYP2C19‑testning och kände sig någorlunda säkra på att tolka resultaten; betydligt färre hade använt CYP2D6‑testning eller kände sig säkra på att agera utifrån den. Många uppgav att de gärna skulle vilja känna till en patients genetiska resultat innan de förskriver relevanta läkemedel, men en avgörande förutsättning återkom: testresultaten måste komma tillbaka snabbt nog för att passa in i verkliga mottagningsscheman. Endast en liten minoritet hade någonsin fått genetiska resultat som patienter skaffat på egen hand, men när detta inträffade ändrade de flesta läkare sin förskrivning. Slående nog var mycket få respondenter medvetna om tydlig lokal vägledning för kliniker eller lättförståeliga informationsblad för patienter om hur man använder eller tolkar farmakogenomiska tester.
Hur det är att vara patient påverkar förskrivaren
Enkäten belyste också läkare som patienter. Många respondenter hade själva tagit läkemedel som bearbetas av dessa gener, och några hade genomgått genetisk testning. De flesta uppgav att de skulle vilja ha sådan testning om de personligen behövde ett läkemedel påverkat av CYP2C19 eller CYP2D6, och en betydande andel skulle till och med betala ur egen ficka för privat testning. Statistisk analys visade en stark koppling: läkare som personligen använt dessa läkemedel, eller som själva ville ha testning, var mer benägna att se genetisk testning som värdefull för sina patienter. Med andra ord verkade levd erfarenhet av läkemedel göra förskrivare mer positiva till att skräddarsy behandling utifrån gener.
Vad detta betyder för framtida vård
Tillsammans ger fynden en bild av en tyst men stark entusiasm som hålls tillbaka av praktiska hinder. De kardiovaskulära förskrivare som svarade på enkäten tror till stor del att genetisk testning för CYP2C19 och CYP2D6 skulle kunna hjälpa dem att välja säkrare, mer effektiva behandlingar och kanske till och med förbättra rättvisan i vården mellan olika patientgrupper. Ändå är begränsad åtkomst till tester, långsam återkoppling och brist på tydlig vägledning och utbildningsmaterial för både kliniker och patienter stora hinder. Författarna drar slutsatsen att för att föra in farmakogenomik i vardaglig hjärtvård behöver vårdsystem och fackliga sällskap utöka testtillgång, snabba upp logistik och väva in befintlig evidens och råd i standardbehandlingsriktlinjer så att personanpassad förskrivning blir en rutin i hjärtvården.
Citering: Magavern, E.F., Dan, GA., Savarese, G. et al. Cardiovascular prescriber attitudes to pharmacogenomics: a survey by the ESC working group on cardiovascular pharmacotherapy. Pharmacogenomics J 26, 17 (2026). https://doi.org/10.1038/s41397-026-00412-6
Nyckelord: farmakogenomik, kardiologi, precisionmedicin, läkemedelsmetabolism, genetisk testning