Clear Sky Science · pt
ID1 em TAMs promoveu a progressão do carcinoma de não pequenas células ao aumentar o sinal NF-κB/NPM1/SHP1/SHP2 que induz a polarização M2
Por que os defensores do corpo podem virar aliados do câncer de pulmão
O câncer de pulmão continua sendo um dos tipos mais letais no mundo, em parte porque muitos tumores aprendem a se esconder e até a explorar o próprio sistema imunológico do organismo. Este estudo examina um grupo especial de células imunes que se acumulam dentro dos tumores pulmonares e faz uma pergunta simples, porém crucial: o que faz essas células mudarem de combater o câncer para ajudá‑lo a crescer? Entender essa mudança pode abrir caminho para novos tratamentos que reprogramem o sistema imune em vez de apenas atacar diretamente o tumor.
Células imunes que mudam de lado
Dentro de cada tumor existe um bairro movimentado de células não cancerosas chamado microambiente tumoral. Entre seus residentes mais importantes estão os macrófagos, células imunes normalmente encarregadas de engolir germes e tecido danificado. Em tumores pulmonares, muitas dessas células, conhecidas como macrófagos associados ao tumor, assumem um estado chamado “M2” que acalma a inflamação, repara tecido e, infelizmente, nutre o câncer. Pacientes com câncer de pulmão não pequenas células, a forma mais comum da doença, frequentemente apresentam muitos desses macrófagos do tipo M2, que se associam a crescimento tumoral acelerado, disseminação e respostas ruins ao tratamento.
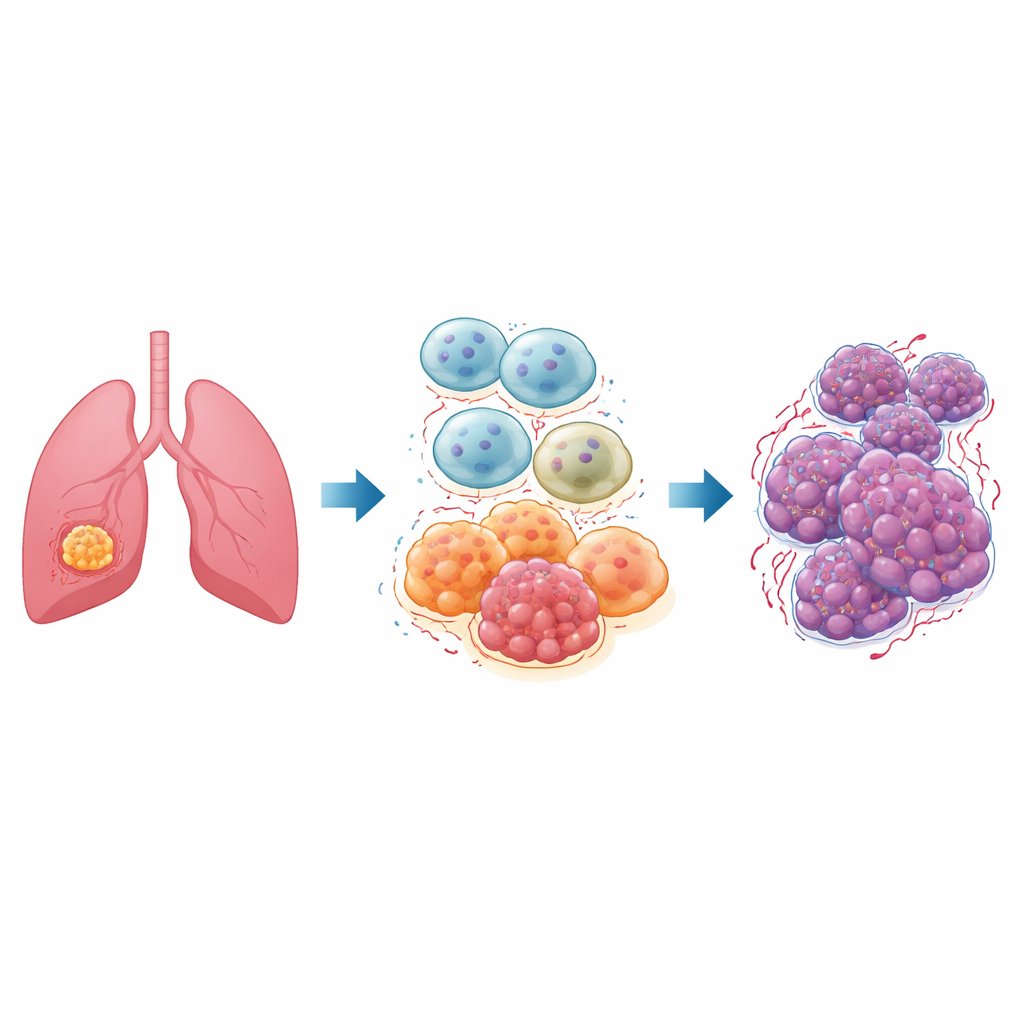
Um interruptor mestre chamado ID1
Os pesquisadores concentraram‑se em uma proteína denominada ID1, já conhecida por direcionar vários cânceres para comportamentos mais agressivos. Eles suspeitaram que o ID1 em macrófagos associados ao tumor ajuda a conduzir essas células ao seu estado M2 pró‑câncer. Usando bases de dados genômicos públicas, mostraram primeiro que os níveis de ID1 aumentam em conjunto com um fator de controle chave chamado NF‑κB em amostras de câncer de pulmão, sugerindo que essas moléculas atuam em parceria. Em seguida, construíram modelos laboratoriais de macrófagos humanos e usaram ferramentas genéticas e fármacos para aumentar o ID1 ou bloquear o NF‑κB, acompanhando cuidadosamente como isso alterava outras moléculas na mesma via.
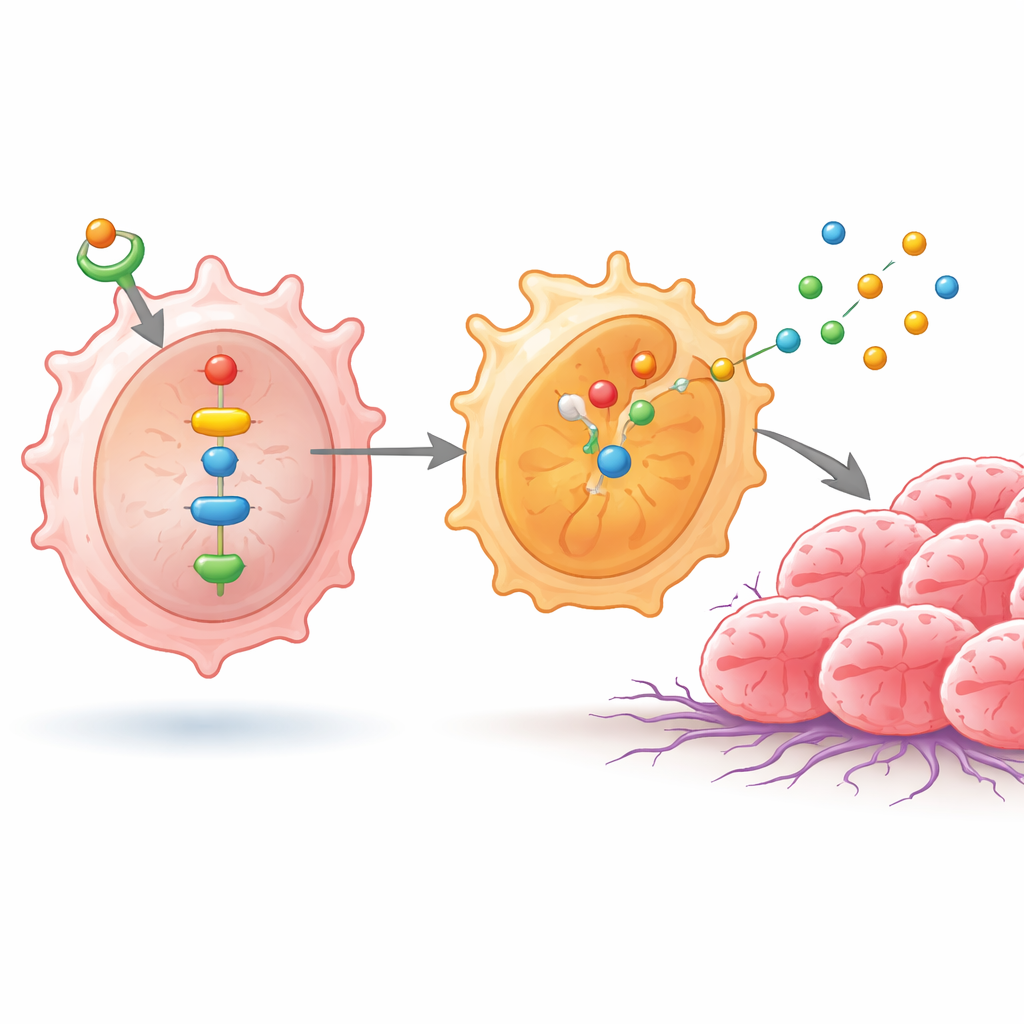
Como o ID1 reprograma os macrófagos
Nesses macrófagos, níveis mais altos de ID1 ativaram NF‑κB e outra proteína, NPM1, que juntas ativaram um par de enzimas chamadas SHP1 e SHP2. Essa reação em cadeia empurrou subunidades de NF‑κB para o núcleo celular, onde ligaram genes que favorecem o estado semelhante a M2. Como resultado, os macrófagos passaram a produzir maiores quantidades de substâncias como IL‑4, IL‑10, arginase‑1, CD206 e várias catepsinas — moléculas conhecidas por atenuar a imunidade antitumoral, remodelar o tecido e facilitar o movimento e a invasão das células cancerosas. Quando os cientistas interromperam essa sinalização, seja bloqueando NF‑κB ou ajustando cuidadosamente o NPM1, os níveis de SHP1, SHP2 e dessas substâncias associadas a M2 caíram, e os macrófagos pareceram menos favoráveis ao tumor.
Como macrófagos reprogramados aceleram o crescimento tumoral
Para avaliar como essas mudanças imunes afetam as células cancerosas, a equipe cultivou linhagens de câncer de pulmão juntamente com macrófagos tratados de modos diferentes. Quando o ID1 estava alto e a via de sinalização intacta, as células tumorais se multiplicaram mais rápido e migraram melhor através de barreiras artificiais — comportamentos ligados à disseminação dentro do organismo. Quando NF‑κB foi bloqueado, essas características agressivas diminuíram, mas reapareceram se NPM1 fosse religado, reforçando a importância dessa via. Os pesquisadores então passaram para modelos em camundongos, implantando misturas de células de câncer de pulmão e macrófagos tratados sob a pele. Tumores formados junto a macrófagos ricos em ID1 e com fenótipo M2 cresceram maiores e mais pesados, enquanto tumores pareados com macrófagos com a via bloqueada permaneceram menores. Amostras humanas de tumores pulmonares também mostraram níveis mais altos de ID1 e NF‑κB ativado comparadas ao tecido não canceroso adjacente, ligando as descobertas laboratoriais a pacientes reais.
O que isso significa para futuros tratamentos do câncer de pulmão
Em conjunto, o trabalho descreve o ID1 como um “interruptor mestre” importante que ajuda a transformar células imunes úteis em cúmplices silenciosos do câncer de pulmão. Ao conduzir uma cadeia de eventos através de NF‑κB, NPM1 e SHP1/SHP2, o ID1 empurra os macrófagos para um estado semelhante a M2 que acalma ataques imunes e libera fatores promotores de crescimento, acelerando assim a progressão tumoral. Para os pacientes, a mensagem é esperançosa: em vez de mirar apenas nas células cancerosas, terapias futuras poderiam visar cortar essa cadeia de sinalização ou reverter os macrófagos para um modo de combate ao câncer. Embora essas descobertas ainda precisem ser testadas e refinadas em contextos clínicos, elas destacam uma estratégia promissora — mudar o comportamento do próprio entorno tumoral para desacelerar, ou até reverter, o curso do câncer de pulmão.
Citação: Jiang, P., Chen, Z., Cui, L. et al. ID1 in TAMs promoted the progression of non-small-cell carcinoma via increasing NF-κB/NPM1/SHP1/SHP2 signaling induced M2 polarization. Sci Rep 16, 14222 (2026). https://doi.org/10.1038/s41598-026-44075-6
Palavras-chave: câncer de pulmão não pequenas células, macrófagos associados ao tumor, microambiente imune, polarização de macrófagos, imunoterapia contra o câncer