Clear Sky Science · it
ID1 nei TAM ha promosso la progressione del carcinoma non a piccole cellule aumentando la segnalazione NF-κB/NPM1/SHP1/SHP2 indotta dalla polarizzazione M2
Perché i difensori dell’organismo possono diventare aiutanti del cancro polmonare
Il cancro al polmone rimane uno dei tumori più letali a livello mondiale, in parte perché molti tumori imparano a nascondersi e persino a sfruttare il sistema immunitario dell’organismo. Questo studio esamina un gruppo particolare di cellule immunitarie che si accumulano all’interno dei tumori polmonari e pone una domanda semplice ma cruciale: cosa induce queste cellule a passare dal combattere il cancro al favorirne la crescita? Comprendere questo cambiamento potrebbe aprire la strada a nuovi trattamenti che rieduchino il sistema immunitario invece di limitarsi ad attaccare direttamente il tumore.
Cellule immunitarie che cambiano schieramento
All’interno di ogni tumore esiste un vivace quartiere di cellule non tumorali chiamato microambiente tumorale. Tra i suoi residenti più importanti ci sono i macrofagi, cellule immunitarie normalmente incaricate di inglobare germi e tessuti danneggiati. Nei tumori polmonari molti di questi macrofagi, noti come macrofagi associati al tumore, assumono uno stato definito “M2” che attenua l’infiammazione, ripara i tessuti e, sfortunatamente, nutre il cancro. I pazienti con carcinoma polmonare non a piccole cellule, la forma più comune di cancro polmonare, spesso presentano un’elevata presenza di macrofagi di tipo M2, associata a rapida crescita tumorale, diffusione e scarsa risposta alle terapie.
Un interruttore maestro chiamato ID1
I ricercatori si sono concentrati su una proteina chiamata ID1, già nota per spingere vari tumori verso comportamenti più aggressivi. Hanno ipotizzato che ID1 nei macrofagi associati al tumore contribuisca a indirizzare queste cellule verso lo stato M2 che supporta il cancro. Utilizzando banche dati genetiche pubbliche, hanno innanzitutto mostrato che i livelli di ID1 aumentano insieme a un fattore di controllo chiave chiamato NF-κB nei campioni di cancro polmonare, suggerendo che queste molecole agiscano in partnership. Successivamente hanno costruito modelli di laboratorio di macrofagi umani e hanno usato strumenti genetici e farmaci per aumentare ID1 o bloccare NF-κB, monitorando con attenzione come ciò modifiesse altre molecole nella stessa catena.
Come ID1 riconfigura i macrofagi
In questi macrofagi, livelli più elevati di ID1 attivavano NF-κB e un’altra proteina, NPM1, che insieme attivavano una coppia di enzimi chiamati SHP1 e SHP2. Questa reazione a catena spingeva le subunità di NF-κB nel nucleo cellulare, dove attivavano geni che favoriscono lo stato simile a M2. Di conseguenza, i macrofagi iniziarono a produrre quantità maggiori di sostanze come IL-4, IL-10, arginasi-1, CD206 e diverse catepsine — molecole note per attenuare l’immunità anti-tumorale, rimodellare il tessuto e facilitare la migrazione e l’invasione delle cellule tumorali. Quando gli scienziati interrompevano questa via di segnalazione, o bloccando NF-κB o regolando con precisione NPM1, i livelli di SHP1, SHP2 e di queste sostanze associate a M2 diminuivano e i macrofagi apparivano meno favorevoli al tumore.
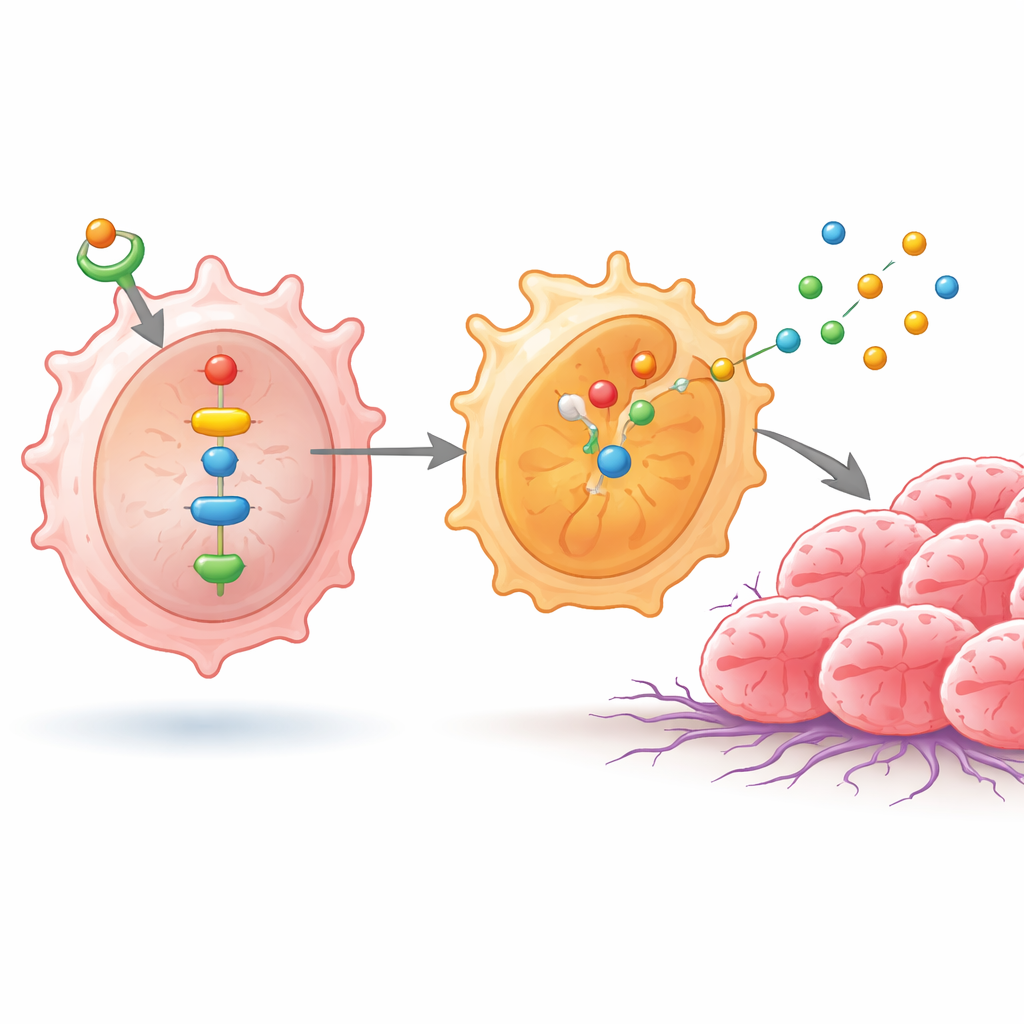
Come i macrofagi riprogrammati favoriscono la crescita tumorale
Per valutare come questi cambiamenti immunitari influenzassero le cellule tumorali, il team ha coltivato linee di cellule di cancro polmonare insieme ai macrofagi trattati in modo differente. Quando ID1 era elevato e la catena di segnalazione intatta, le cellule tumorali si moltiplicavano più rapidamente e migravano meglio attraverso barriere artificiali — comportamenti associati alla disseminazione nell’organismo. Quando NF-κB veniva bloccato, questi tratti aggressivi diminuivano, ma ricomparivano se NPM1 veniva riattivato, sottolineando l’importanza di questa via. I ricercatori sono poi passati ai topi, impiantando sotto pelle miscele di cellule di cancro polmonare e macrofagi trattati. I tumori formatisi in presenza di macrofagi ricchi di ID1 e simili a M2 crescevano più grandi e pesanti, mentre i tumori associati a macrofagi con la via bloccata restavano più piccoli. Anche campioni di tumore polmonare umano mostravano livelli più alti di ID1 e NF-κB attivato rispetto al tessuto non tumorale circostante, collegando i risultati di laboratorio ai pazienti reali.
Cosa significa per i futuri trattamenti del cancro polmonare
Nel complesso, il lavoro dipinge ID1 come un importante “interruttore maestro” che contribuisce a trasformare cellule immunitarie utili in partner silenziosi del cancro polmonare. Guidando una catena di eventi attraverso NF-κB, NPM1 e SHP1/SHP2, ID1 spinge i macrofagi verso uno stato simile a M2 che calma gli attacchi immunitari e rilascia fattori che promuovono la crescita, accelerando così la progressione tumorale. Per i pazienti il messaggio è incoraggiante: invece di colpire solo le cellule tumorali, le terapie future potrebbero mirare a interrompere questa catena di segnalazione o a riportare i macrofagi a uno stato combattente contro il cancro. Sebbene questi risultati debbano ancora essere testati e affinati in contesti clinici, evidenziano una strategia promettente — cambiare il comportamento del microambiente tumorale per rallentare, o perfino invertire, il decorso del cancro polmonare.
Citazione: Jiang, P., Chen, Z., Cui, L. et al. ID1 in TAMs promoted the progression of non-small-cell carcinoma via increasing NF-κB/NPM1/SHP1/SHP2 signaling induced M2 polarization. Sci Rep 16, 14222 (2026). https://doi.org/10.1038/s41598-026-44075-6
Parole chiave: carcinoma polmonare non a piccole cellule, macrofagi associati al tumore, microambiente immunitario, polarizzazione dei macrofagi, immunoterapia oncologica