Clear Sky Science · nl
CD28 co-stimulerende domein verbetert de werkzaamheid van CER T-celtherapie vergeleken met 4-1BB in een muismodel voor eierstokkanker
Waarom dit onderzoek van belang is voor patiënten
Eierstokkanker wordt vaak pas ontdekt nadat ze stilletjes door de buikholte is uitgezaaid, en veel vrouwen met gevorderde ziekte overlijden nog steeds ondanks operatie en chemotherapie. Immunotherapie — het gebruik van het eigen immuunsysteem om kanker te bestrijden — heeft sommige bloedkankers getransformeerd, maar heeft moeite met solide tumoren zoals eierstokkanker. Deze studie onderzoekt een nieuwe variant van T-celtherapie die zich richt op een receptor die vaak op eierstokkankercellen voorkomt, en stelt een praktische ontwerpvraag: welke interne “motor” in deze T-cellen maakt ze betere kankerdoders?
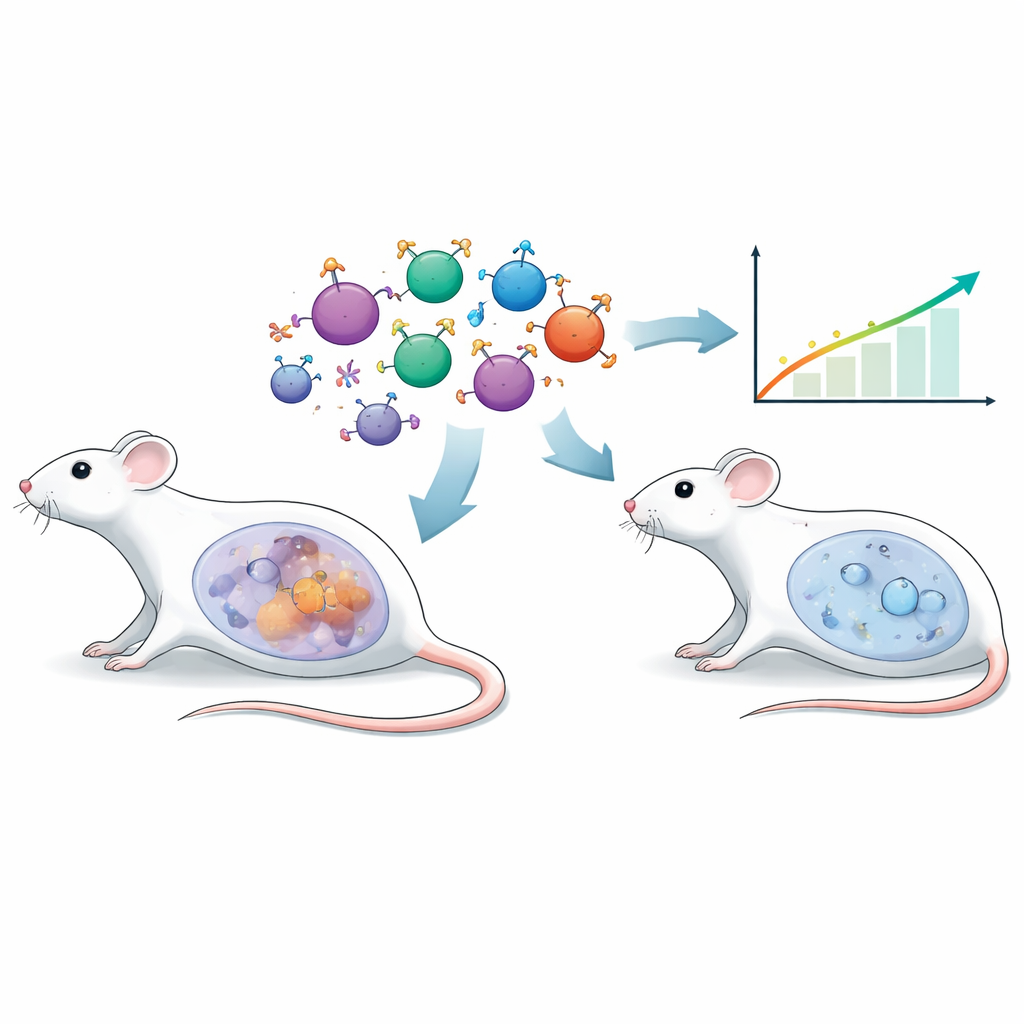
Een nieuwe manier om immuuncellen te sturen
Traditionele geïnformeerde T-celtherapieën vertrouwen vaak op kunstmatige antistoffragmenten om tumoren te herkennen. Hier gebruikten de onderzoekers een andere strategie, een chimerische endocriene receptor, of CER. In plaats van een antistof draagt de buitenkant van deze T-cellen follikelstimulerend hormoon (FSH), een natuurlijk hormoon dat vooral bekend is vanwege zijn rol bij voortplanting. Veel eierstokkankers vertonen de bijbehorende follikelstimulerend hormoonreceptor (FSHR) op hun oppervlak. Door muis-T-cellen een op FSH gebaseerde receptor te geven, richtte het team ze specifiek op FSHR-positieve eierstoktumorcellen, met als doel precieze targeting en minimale schade aan gezond weefsel.
Het bouwen van een steviger eierstokkankermodel
Om deze aanpak in een realistische setting te testen, gebruikten de wetenschappers een muis-eierstokkankerlijn genaamd ID8 en maakten ze een versie die FSHR overexpresseert (ID8-FSHR). Wanneer deze FSHR-rijke tumoren in de buikholte van muizen werden ingebracht, groeiden ze agressiever dan de oorspronkelijke lijn. De dieren kwamen sneller aan door vochtophoping, hadden hogere tumorbeelden bij beeldvorming en stierven eerder. De genactiviteit in de tumoren verschoof naar kankerversterkende programma’s, en de omliggende vloeistof toonde brede veranderingen in eiwitten en metabolieten die wezen op een vijandigere, immuundempende omgeving. Belangrijk is dat cellen uit ascitesvocht van acht vrouwen met epitheliale eierstokkanker ook FSHR vertoonden, wat de klinische relevantie van dit doel bevestigt.
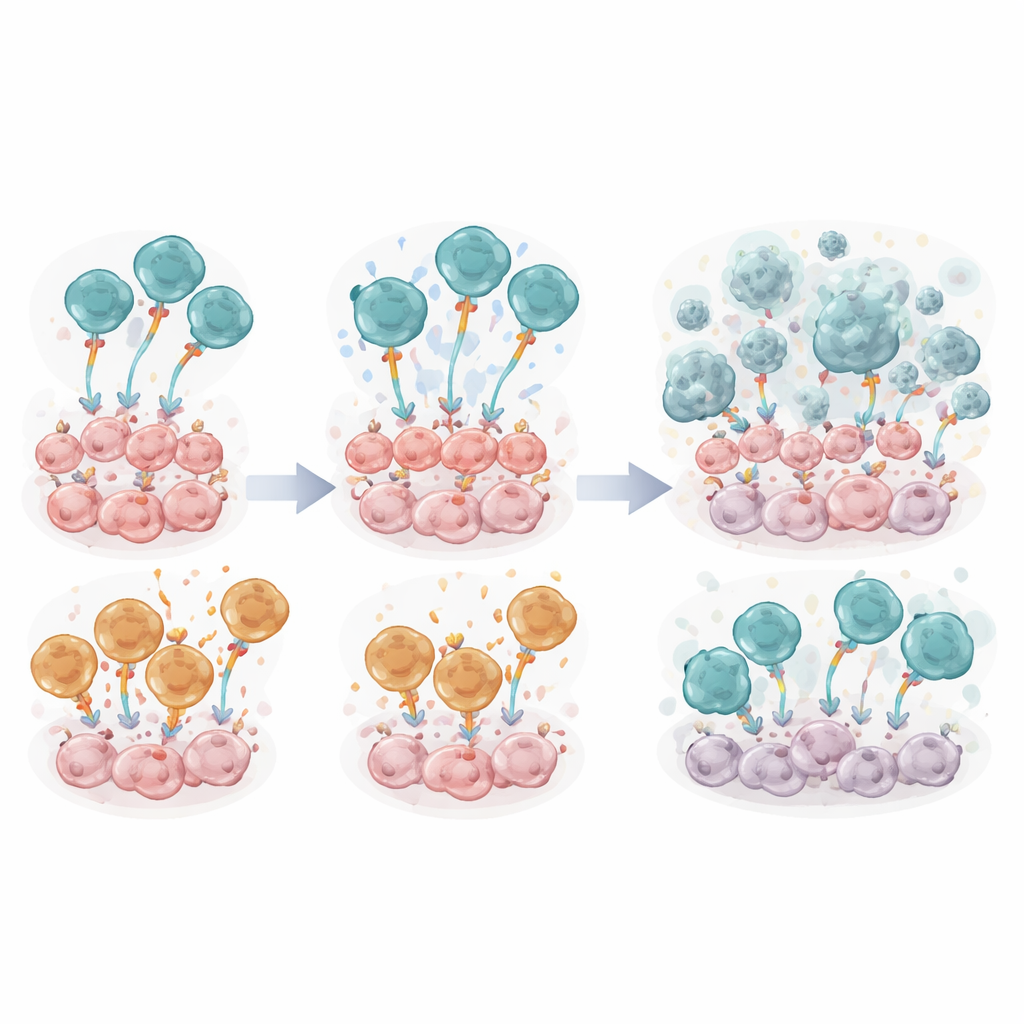
Vergelijking van twee interne motoren in T-cellen
In elke geconstrueerde receptor zit een signaalmodule die de T-cel vertelt hoe krachtig en hoe lang te reageren. Het team vergeleek twee veelgebruikte co-stimulerende ontwerpen — CD28ζ en 4-1BBζ — binnen verder identieke FSH-CER T-cellen, naast een minimale controversie. In laboratoriumschalen presteerden FSH-CER T-cellen met de CD28ζ-module (FSH-28ζ genoemd) consequent beter dan die met 4-1BBζ. Ze doodden FSHR-positieve tumorcellen efficiënter, deelden zich robuuster, gingen over in geheugenachtige toestanden die samenhangen met blijvende immuniteit, en gaven hogere niveaus vrij van inflammatoire boodschappers zoals interferon-gamma en tumornecrosefactor. Moleculaire metingen van signaalkracht en activatiemarkers bevestigden dat het CD28-gebaseerde ontwerp een krachtiger vroege klap gaf.
Het testen van de therapie in levende muizen
Wanneer muizen met ID8-FSHR-tumoren een enkele infusie van FSH-CER T-cellen kregen, vielen de met CD28 uitgeruste cellen opnieuw op. Dieren behandeld met FSH-28ζ T-cellen hadden lagere tumorsignalen, minder vochtophoping en leefden significant langer dan dieren die ofwel 4-1BBζ of de inactieve controlecellen kregen. Op het moment van gedetailleerde immuunsampling waren tumorcellen bijna niet detecteerbaar in de buikspoeling van CD28-behandelde muizen. De studie toonde echter ook een nadeel: een week na infusie droegen de meeste geconstrueerde T-cellen in het tumorgebied meerdere “uitputtings”-markers, en het totale aantal CER T-cellen was laag, wat aangeeft dat de harde tumoromgeving ze uitputte ondanks hun superieure initiële activiteit.
Wanneer tumorpijn vocht terugslaat
De onderzoekers vroegen zich vervolgens af waarom het buikvocht van FSHR-positieve tumoren zo onderdrukkend was. Wanneer ze ascites van deze muizen in kweekmengsels mengden, verminderde dat sterk het doodend vermogen, de groei en de signalering van FSH-CER T-cellen, vooral van de 4-1BBζ-versie, terwijl het weinig effect had op standaard CD19 CAR T-cellen die voor een ander doel waren ontworpen. Zorgvuldige proteïneanalyse toonde geen bewijs dat tumorcellen FSHR in het vocht afscheiden om de receptoren te blokkeren. In plaats daarvan wezen experimenten in immuundeficiënte muizen die geen antilichamen kunnen maken naar een andere schuldige: factoren geproduceerd door de eigen B- of T-cellen van het dier als reactie op FSHR-overexpressieve tumoren, waarschijnlijk inclusief anti-FSHR-antilichamen, die specifiek interfereren met deze op hormoon gebaseerde targetstrategiën.
Wat dit betekent voor toekomstige behandelingen
Voor de niet-specialist is de kernboodschap dat niet alle geconstrueerde T-cellen gelijk zijn en dat de details van hun interne bedrading ertoe doen. In dit muismodel van eierstokkanker waren T-cellen bewapend met een op FSH gebaseerde receptor en een CD28ζ-signaalkern krachtigere tumordoders en verlengden ze de overleving beter dan die gebouwd met een 4-1BBζ-kern. Tegelijkertijd laat het werk zien hoe de vloeistofomgeving rond eierstoktumoren de kracht van deze immuuncellen kan uithollen, mogelijk door antilichamen tegen precies die receptor waarop ze gericht zijn. De studie ondersteunt CD28-gebaseerde FSH-CER T-cellen als een veelbelovend blauwdruk voor toekomstige immunotherapieën tegen eierstokkanker, terwijl ze benadrukt dat elke klinische strategie dergelijke cellen zal moeten combineren met maatregelen om immuunuitputting te voorkomen of om te keren en de onderdrukkende tumormilieu te bestrijden.
Bronvermelding: Beatty, N.J., Ma, M., Goala, P. et al. CD28 co-stimulatory domain enhances efficacy of CER T cell therapy compared to 4-1BB in an ovarian cancer mouse model. Sci Rep 16, 13068 (2026). https://doi.org/10.1038/s41598-026-43225-0
Trefwoorden: eierstokkanker, T-celtherapie, immunotherapie, follikelstimulerend hormoonreceptor, tumormicro-omgeving