Clear Sky Science · de
CD28-ko-stimulatorische Domäne verbessert die Wirksamkeit von CER-T-Zelltherapie im Vergleich zu 4-1BB in einem Mausmodell für Eierstockkrebs
Warum diese Forschung für Patientinnen wichtig ist
Eierstockkrebs wird häufig erst entdeckt, nachdem er sich im Bauchraum ausgebreitet hat, und viele Frauen mit fortgeschrittener Erkrankung sterben trotz Operation und Chemotherapie. Die Immuntherapie — bei der körpereigene Immunzellen zur Bekämpfung von Krebs eingesetzt werden — hat einige Blutkrebserkrankungen revolutioniert, tut sich aber bei soliden Tumoren wie Eierstockkrebs schwer. Diese Studie untersucht eine neue Variante der T‑Zelltherapie, die auf einen Rezeptor abzielt, der häufig auf Eierstockkrebszellen vorkommt, und stellt eine praktische Designfrage: Welcher interne „Motor“ in diesen T‑Zellen macht sie zu besseren Krebsjägern?
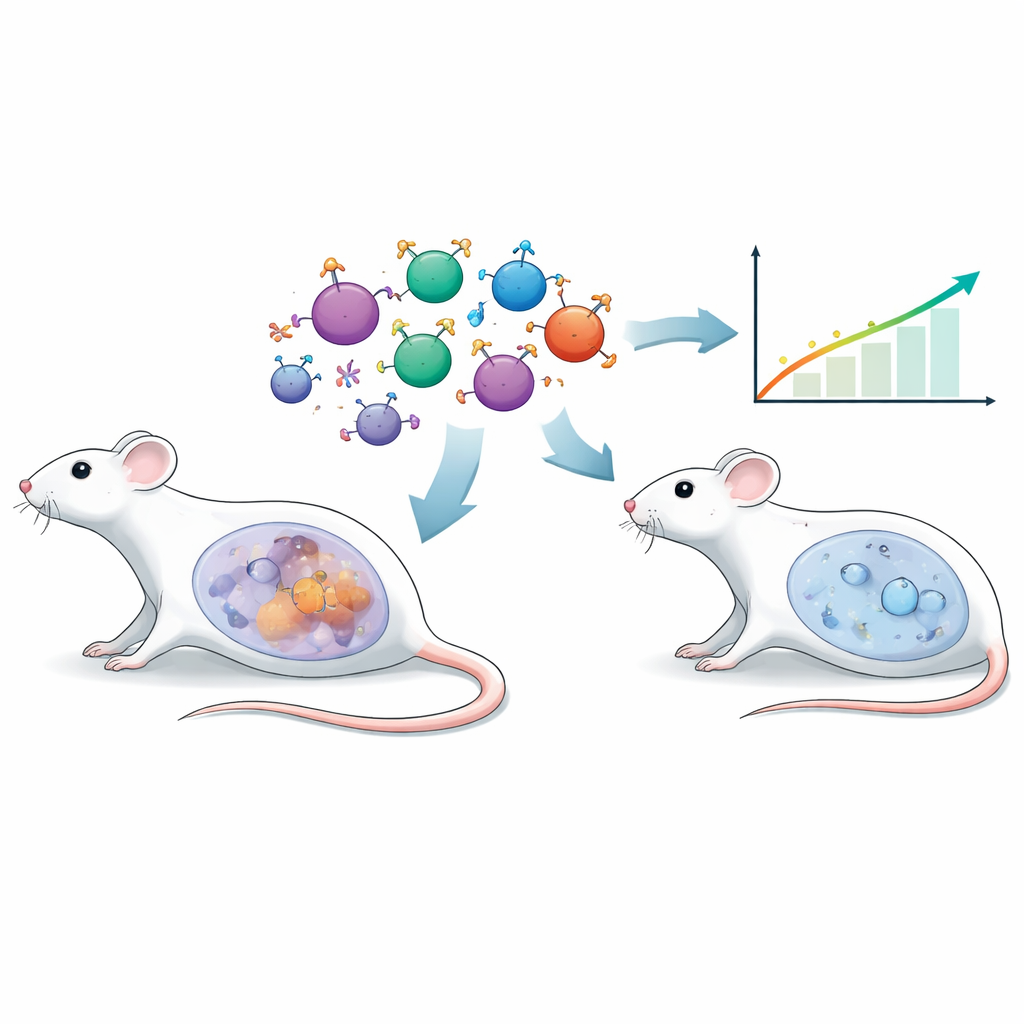
Ein neuer Weg, Immunzellen zu lenken
Traditionelle gentechnisch veränderte T‑Zelltherapien verlassen sich oft auf künstliche Antikörperfragmente zur Tumorerkennung. Die Forschenden verwendeten hier eine andere Strategie, die als chimärer endokriner Rezeptor (CER) bezeichnet wird. Statt eines Antikörpers trägt die Außenseite dieser T‑Zellen follikelstimulierendes Hormon (FSH), ein natürliches Hormon, das vor allem für seine Rolle bei der Fortpflanzung bekannt ist. Viele Eierstocktumoren zeigen den passenden FSH‑Rezeptor (FSHR) an ihrer Oberfläche. Indem man Maus‑T‑Zellen einen FSH‑basierten Rezeptor gibt, richtete das Team sie gezielt gegen FSHR‑positive Tumorzellen, mit dem Ziel einer präzisen Erkennung und minimalen Schädigung gesunden Gewebes.
Aufbau eines realistischeren Eierstockkrebsmodells
Um diesen Ansatz in einem realistischen Umfeld zu testen, verwendeten die Wissenschaftler eine Maus‑Eierstockkrebszelllinie namens ID8 und entwickelten eine Variante, die FSHR überexprimiert (ID8‑FSHR). Nach Implantation in den Bauchraum der Mäuse wuchsen diese FSHR‑reichen Tumoren aggressiver als die ursprüngliche Linie. Die Tiere nahmen durch Flüssigkeitsansammlungen schneller an Gewicht zu, zeigten stärkere Tumorsignale in Bildgebungsverfahren und starben früher. Die Genaktivität in den Tumoren verschob sich hin zu krebsfördernden Programmen, und die umgebende Flüssigkeit zeigte weitreichende Veränderungen in Proteinen und Metaboliten, die auf ein feindlicheres, immununterdrückendes Milieu hindeuteten. Wichtigerweise wiesen Zellen aus Aszitesflüssigkeit von acht Frauen mit epithelialem Eierstockkrebs ebenfalls FSHR auf, was die klinische Relevanz dieses Ziels stützt.
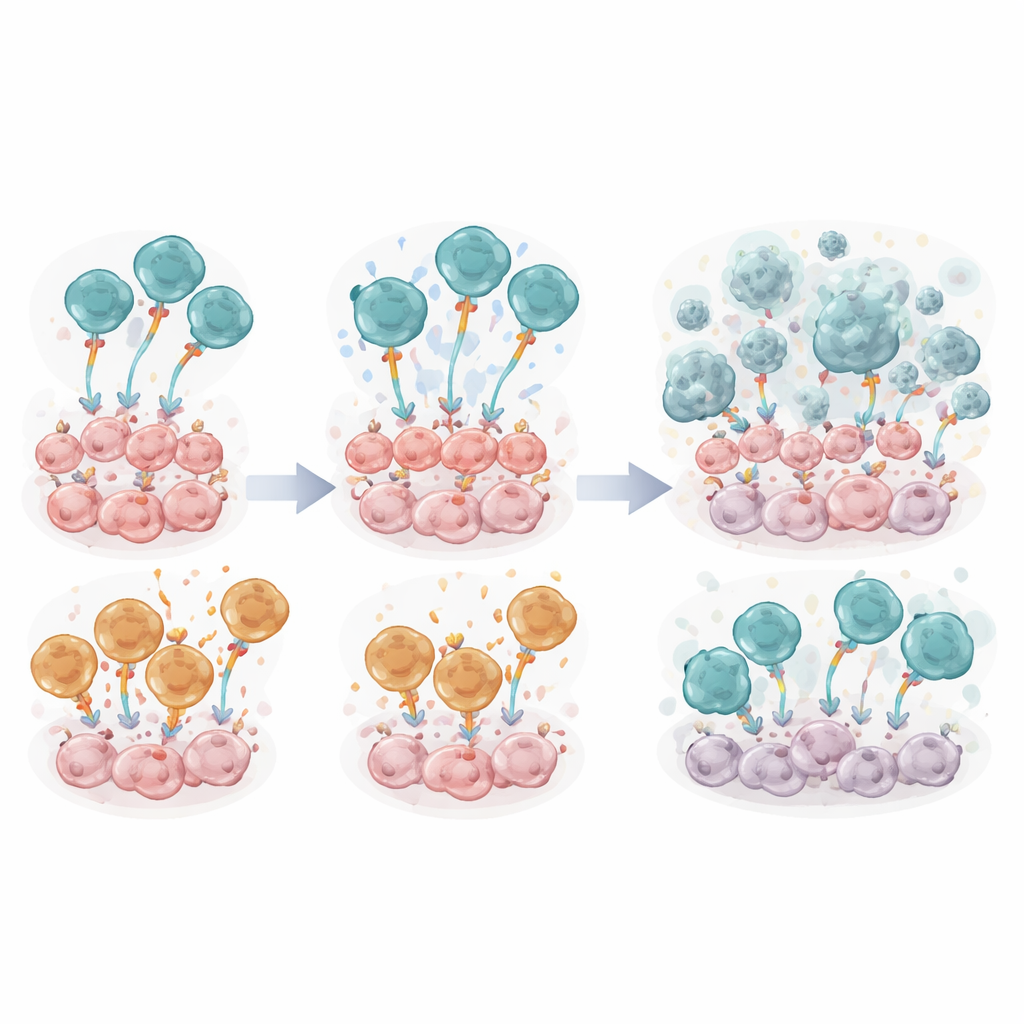
Vergleich zweier interner Motoren in T‑Zellen
In jedem konstruierten Rezeptor steckt ein Signalmodul, das der T‑Zelle sagt, wie stark und wie lange sie reagieren soll. Das Team verglich zwei weit verbreitete ko‑stimulatorische Designs — CD28ζ und 4‑1BBζ — innerhalb sonst identischer FSH‑CER‑T‑Zellen, neben einer minimalen Kontrollversion. In Zellkulturtests übertrafen FSH‑CER‑T‑Zellen mit dem CD28ζ‑Modul (bezeichnet als FSH‑28ζ) konsequent jene mit 4‑1BBζ. Sie töteten FSHR‑positive Tumorzellen effizienter, teilten sich robuster, entwickelten sich eher in gedächtnisähnliche Zustände, die mit anhaltender Immunität assoziiert sind, und setzten höhere Mengen an entzündlichen Botenstoffen wie Interferon‑gamma und Tumornekrosefaktor frei. Molekulare Messungen von Signalstärke und Aktivierungsmarkern bestätigten, dass das CD28‑basierte Design einen stärkeren frühen Impuls lieferte.
Prüfung der Therapie in lebenden Mäusen
Als Mäuse mit ID8‑FSHR‑Tumoren eine einmalige Infusion von FSH‑CER‑T‑Zellen erhielten, hoben sich erneut die CD28‑ausgerüsteten Zellen hervor. Tiere, die mit FSH‑28ζ‑T‑Zellen behandelt wurden, zeigten geringere Tumorsignale, weniger Flüssigkeitsansammlungen und lebten deutlich länger als jene, die entweder 4‑1BBζ oder inaktive Kontrollzellen erhielten. Zum Zeitpunkt detaillierter Immununtersuchungen waren Tumorzellen in der Bauchspülflüssigkeit der CD28‑behandelten Mäuse nahezu nicht nachweisbar. Die Studie brachte jedoch auch eine Kehrseite zutage: Bereits eine Woche nach der Infusion trugen die meisten der gentechnisch veränderten T‑Zellen in der Tumorumgebung mehrere Markierungen der „Erschöpfung“, und die Gesamtzahlen der CER‑T‑Zellen waren niedrig, was darauf hindeutet, dass das raue Tumormilieu sie trotz ihrer überlegenen Anfangsaktivität erschöpfte.
Wenn die Tumorflüssigkeit zurückschlägt
Die Forschenden fragten als Nächstes, warum die Bauchflüssigkeit von FSHR‑positiven Tumoren so unterdrückend war. Wenn sie Aszites aus diesen Mäusen in Zellkulturen einmischten, reduzierte das die Tötungsfähigkeit, das Wachstum und die Signalgebung der FSH‑CER‑T‑Zellen deutlich, besonders der 4‑1BBζ‑Version, während Standard‑CD19‑CAR‑T‑Zellen für ein anderes Ziel kaum betroffen waren. Sorgfältige Proteinanalysen ergaben keinen Hinweis darauf, dass Tumorzellen FSHR in die Flüssigkeit abgeben, um die Rezeptoren zu blockieren. Stattdessen deuteten Experimente in immundefizienten Mäusen, die keine Antikörper bilden können, auf einen anderen Übeltäter hin: Faktoren, die von den eigenen B‑ oder T‑Zellen des Tieres als Reaktion auf FSHR‑überexprimierende Tumoren produziert werden — vermutlich inklusive Anti‑FSHR‑Antikörpern —, die speziell diese hormonbasierte Zielstrategie stören.
Was das für künftige Behandlungen bedeutet
Für eine interessierte Leserin oder einen interessierten Leser lautet die Hauptbotschaft: Nicht alle gentechnisch veränderten T‑Zellen sind gleich, und die Details ihrer internen Verkabelung sind wichtig. In diesem Mausmodell für Eierstockkrebs waren T‑Zellen, die mit einem FSH‑basierten Rezeptor und einem CD28ζ‑Signalzentrum ausgerüstet waren, stärkere Tumorkiller und verlängerten das Überleben besser als solche mit einem 4‑1BBζ‑Kern. Gleichzeitig zeigt die Arbeit auf, wie die Flüssigkeitsumgebung rund um Eierstocktumoren die Kraft dieser Immunzellen schwächen kann — möglicherweise durch Antikörper gegen genau den Rezeptor, den sie anvisieren. Die Studie untermauert CD28‑basierte FSH‑CER‑T‑Zellen als vielversprechendes Konzept für künftige Immuntherapien gegen Eierstockkrebs, betont aber zugleich, dass jede klinische Strategie diese Zellen mit Maßnahmen zur Verhinderung oder Umkehrung von Immun‑Erschöpfung sowie zur Bekämpfung des tumorbedingten suppressiven Milieus kombinieren muss.
Zitation: Beatty, N.J., Ma, M., Goala, P. et al. CD28 co-stimulatory domain enhances efficacy of CER T cell therapy compared to 4-1BB in an ovarian cancer mouse model. Sci Rep 16, 13068 (2026). https://doi.org/10.1038/s41598-026-43225-0
Schlüsselwörter: Eierstockkrebs, T-Zell-Therapie, Immuntherapie, Follikel-stimulierendes Hormonrezeptor, tumormikroumgebung