Clear Sky Science · it
Profilo dell’immunopeptidoma nella fibrosi polmonare: una piattaforma per identificare bersagli terapeutici
Rivoltare il sistema immunitario contro le cicatrici polmonari
La fibrosi polmonare, in particolare la fibrosi polmonare idiopatica, è una malattia polmonare letale in cui il tessuto sano viene gradualmente rimpiazzato da una cicatrice rigida. I farmaci attuali possono rallentare questo processo ma raramente lo arrestano, e men che meno invertire il danno. Questo studio pone una domanda ambiziosa: possiamo addestrare il sistema immunitario a riconoscere e rimuovere selettivamente le cellule che guidano la formazione di cicatrici, in modo analogo alle moderne immunoterapie oncologiche?
Perché è così difficile trattare la formazione di cicatrici polmonari
La fibrosi non è un problema di nicchia: circa una persona su quattro nel mondo sviluppa una qualche forma di cicatrizzazione d’organo, e fino al 45% dei decessi nei paesi industrializzati è legato a malattie fibrotiche. Nella fibrosi polmonare idiopatica, piccole ferite nel polmone non guariscono mai completamente. Invece, cellule specializzate chiamate miofibroblasti e alcuni tipi di macrofagi depositano tessuto connettivo in eccesso, trasformando il polmone soffice e arioso in un reticolo rigido di cicatrice. I farmaci approvati possono attenuare l’infiammazione e rallentare ulteriori danni, ma fanno poco per eliminare le cellule già ben radicate nella formazione della cicatrice. Gli autori hanno ipotizzato che, se questi principali colpevoli esprimessero segnali molecolari distintivi sulla loro superficie, il sistema immunitario potrebbe essere indotto a riconoscerli ed eliminarli.
Leggere le bandiere nascoste sulle cellule malate
Ogni cellula scompone costantemente le proprie proteine interne in frammenti di piccole dimensioni e ne espone una sottoselezione sulla superficie tramite molecole chiamate MHC di classe I. Insieme, questi frammenti formano un «immunopeptidoma» che i linfociti T scrutano alla ricerca di segnali di pericolo. I ricercatori hanno usato spettrometria di massa avanzata per catalogare questi peptidi provenienti da tessuto polmonare cicatriziale di pazienti con fibrosi polmonare idiopatica e da un modello murino standard di fibrosi polmonare indotta dal farmaco bleomicina. Hanno scoperto che i polmoni fibrotici presentano un set di peptidi molto più ampio e distintivo rispetto ai polmoni sani, con molti peptidi originati da geni fortemente attivi in fibroblasti e macrofagi coinvolti nel rimodellamento tissutale.
I computer aiutano a scegliere i bersagli più promettenti
Poiché ogni persona possiede una combinazione unica di molecole MHC e migliaia di peptidi possono essere esposti contemporaneamente, il team ha costruito una pipeline computazionale chiamata Fib-SCORE per dare priorità ai peptidi più promettenti nei topi. Fib-SCORE ha filtrato i peptidi in base alla confidenza della rilevazione, alla forza della predizione di legame all’MHC, alla coerenza della loro presenza nei polmoni fibrotici e al fatto che i geni di origine fossero attivati specificamente nei tipi cellulari che guidano la cicatrice. Questo processo ha ridotto migliaia di candidati a una lista ristretta e mirata. Tre peptidi — derivati dalle proteine MAF, APBB2 e TNS3 — sono emersi per il forte legame con miofibroblasti e macrofagi associati alla fibrosi, sia nei polmoni murini che umani.
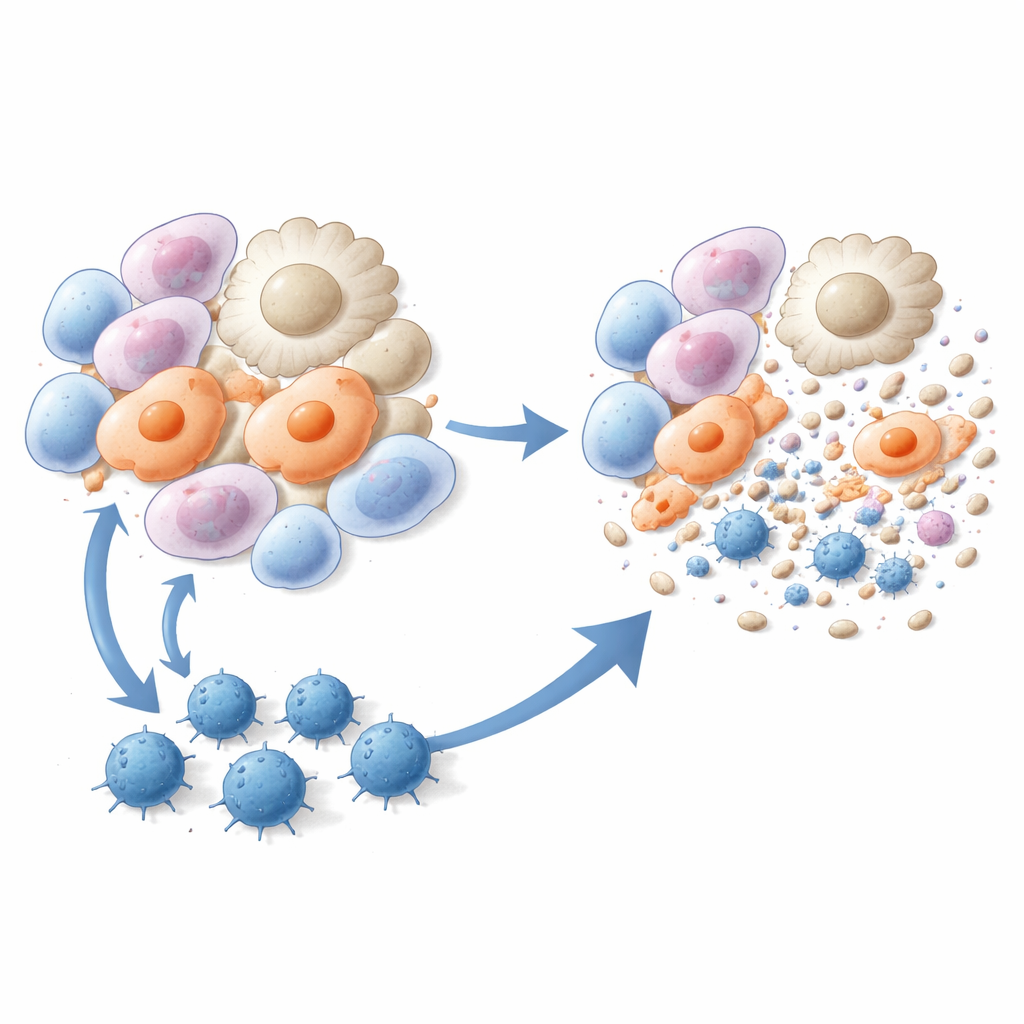
Addestrare i linfociti killer a rimuovere le cellule fibrotiche
I ricercatori hanno quindi trasformato questi tre peptidi in vaccini. Ai topi sono state somministrate iniezioni a base di liposomi contenenti uno dei peptidi più un componente immunostimolante, sia prima che poco dopo l’esposizione alla bleomicina. Rispetto agli animali non trattati, i topi vaccinati hanno sviluppato meno lesioni fibrotiche, hanno mostrato minore deposito di collagene nel polmone e una struttura tissutale polmonare notevolmente migliorata al microscopio. L’analisi del trascrittoma a singola cellula ha rivelato che due popolazioni cellulari particolarmente dannose — macrofagi associati alla cicatrice e miofibroblasti alveolari — sono state fortemente ridotte dopo la vaccinazione. Test immunologici hanno confermato che la vaccinazione peptidica ha generato robusti linfociti T CD8 specifici per i peptidi, capaci di proliferare, produrre interferone-gamma e uccidere efficacemente miofibroblasti e macrofagi pro-fibrotici in coltura e negli animali vivi.
Un peptide leader con potenziale umano
Tra i tre candidati, il peptide derivato da MAF (chiamato MAF116–124 nello studio) ha mostrato il beneficio complessivo più marcato. Nei topi, la vaccinazione con questo peptide ha rimodellato l’ambiente polmonare: le cellule dannose associate alla cicatrice si sono ridotte di numero, cellule T CD8 a memoria si sono accumulate nel polmone e linfociti killer sono stati osservati a diretto contatto con miofibroblasti in fase di morte cellulare. Poiché la sequenza del peptide MAF è altamente conservata tra topi e umani, il team ha testato se potesse anche attivare i T umani. Utilizzando sangue di donatori sani con un tipo HLA compatibile, hanno generato linfociti T citotossici umani specifici per il peptide MAF. Questi linfociti umani hanno proliferato in risposta a cellule che presentavano il peptide e hanno distrutto selettivamente miofibroblasti derivati da pazienti e macrofagi di tipo M2 in vitro, rispecchiando i risultati nei topi.
Cosa potrebbe significare per i trattamenti futuri
Questo lavoro introduce un nuovo concetto: utilizzare mappe dettagliate dei frammenti peptidici sulla superficie delle cellule fibrotiche per progettare vaccini che dirigano i linfociti killer contro i principali responsabili della cicatrizzazione. Nei topi, tali vaccini non si sono limitati a rallentare la fibrosi — hanno ridotto il tessuto cicatriziale e depletato i tipi cellulari che lo mantengono. Sebbene lo studio presenti limiti, tra cui il numero ridotto di tessuti umani e la dipendenza da un modello murino di lesione, offre un modello per trasformare le malattie fibrotiche in condizioni attaccabili mediante immunoterapia di precisione. Se vaccini peptidici analoghi risultassero sicuri ed efficaci nelle persone con fibrosi polmonare idiopatica, potrebbero in futuro integrare o persino superare i farmaci attuali sfruttando la capacità del sistema immunitario di individuare ed eliminare le cellule che trasformano la guarigione in danno.
Citazione: Bai, Z., Lan, T., Hong, W. et al. Immunopeptidome profiling in pulmonary fibrosis provides a platform for identifying therapeutic targets. Nat Immunol 27, 923–936 (2026). https://doi.org/10.1038/s41590-026-02501-x
Parole chiave: fibrosi polmonare, immunoterapia, vaccino peptidico, linfociti T CD8, miofibroblasti