Clear Sky Science · de
Profiling des Immunopeptidoms bei pulmonaler Fibrose liefert eine Plattform zur Identifizierung therapeutischer Ziele
Das Immunsystem gegen Lungennarben richten
Pulmonale Fibrose, insbesondere die idiopathische pulmonale Fibrose, ist eine tödliche Lungenerkrankung, bei der normales Gewebe langsam durch steife Narben ersetzt wird. Die derzeit verfügbaren Medikamente können diesen Prozess verlangsamen, ihn aber selten stoppen und schon gar nicht den bereits entstandenen Schaden rückgängig machen. Diese Studie stellt eine kühne Frage: Kann man das körpereigene Immunsystem so trainieren, dass es die Zellen erkennt und selektiv entfernt, die die Narbenbildung antreiben — ähnlich wie moderne Krebsimmuntherapien Tumore angreifen?
Warum Lungennarben so schwer zu behandeln sind
Fibrose ist kein Nischenproblem: Schätzungsweise jeder vierte Mensch weltweit entwickelt irgendeine Form von Organvernarbung, und bis zu 45 % der Todesfälle in Industrieländern stehen im Zusammenhang mit fibrotischen Erkrankungen. Bei der idiopathischen pulmonalen Fibrose heilen mikroskopische Verletzungen in der Lunge nie vollständig ab. Stattdessen legen spezialisierte Zellen, sogenannte Myofibroblasten, sowie bestimmte Makrophagen zu viel Bindegewebe ab und verwandeln die weiche, luftdurchlässige Lunge in ein steifes, narbenartiges Netzwerk. Zugelassene Medikamente können Entzündungen dämpfen und weiteres Fortschreiten verlangsamen, leisten aber nur wenig, um die bereits etablierten, narbenbildenden Zellen zu beseitigen. Die Autorinnen und Autoren vermuteten, dass diese Schlüsseltäter charakteristische molekulare „Fahnen“ an ihrer Oberfläche zeigen könnten, sodass das Immunsystem dazu gebracht werden kann, sie zu erkennen und zu eliminieren.
Die verborgenen Fahnen erkrankter Zellen lesen
Jede Zelle baut fortlaufend ihre inneren Proteine in kurze Fragmente ab und präsentiert einen Teil dieser Fragmente an ihrer Oberfläche über Moleküle der MHC-Klasse I. Zusammen bilden diese Fragmente ein „Immunopeptidom“, das von T-Zellen nach Gefahrenmustern abgescannt wird. Die Forschenden nutzten hochauflösende Massenspektrometrie, um diese Peptidfragmente aus narbigem Lungengewebe von Patientinnen und Patienten mit idiopathischer pulmonaler Fibrose sowie aus einem Standard-Mausmodell der Lungenfibrose, das durch das Medikament Bleomycin ausgelöst wird, zu katalogisieren. Sie fanden heraus, dass fibrotische Lungen ein deutlich breiteres und unterscheidbares Peptidrepertoire präsentieren als gesunde Lungen, wobei viele Peptidquellen in Fibroblasten und Makrophagen aktiv sind, die an der Gewebeumgestaltung beteiligt sind.
Computer helfen, die vielversprechendsten Ziele auszuwählen
Da jede Person eine einzigartige Kombination von MHC-Molekülen trägt und Tausende von Peptiden gleichzeitig präsentiert werden können, entwickelte das Team eine Rechenpipeline namens Fib-SCORE, um die aussichtsreichsten Peptidziele in Mäusen zu priorisieren. Fib-SCORE filterte Peptide danach, wie sicher sie detektiert wurden, wie stark sie vorhergesagt wurden, an MHC zu binden, wie konsistent sie in fibrotischen Lungen auftraten und ob ihre Ursprungsgene speziell in den narbenbildenden Zelltypen aktiviert waren. Dieser Prozess destillierte Tausende von Kandidaten auf eine fokussierte Shortlist. Drei Peptide — abgeleitet von den Proteinen MAF, APBB2 und TNS3 — stachen hervor, weil sie stark mit fibroseassoziierten Myofibroblasten und Makrophagen sowohl in Maus- als auch in Humanlunge verknüpft waren.
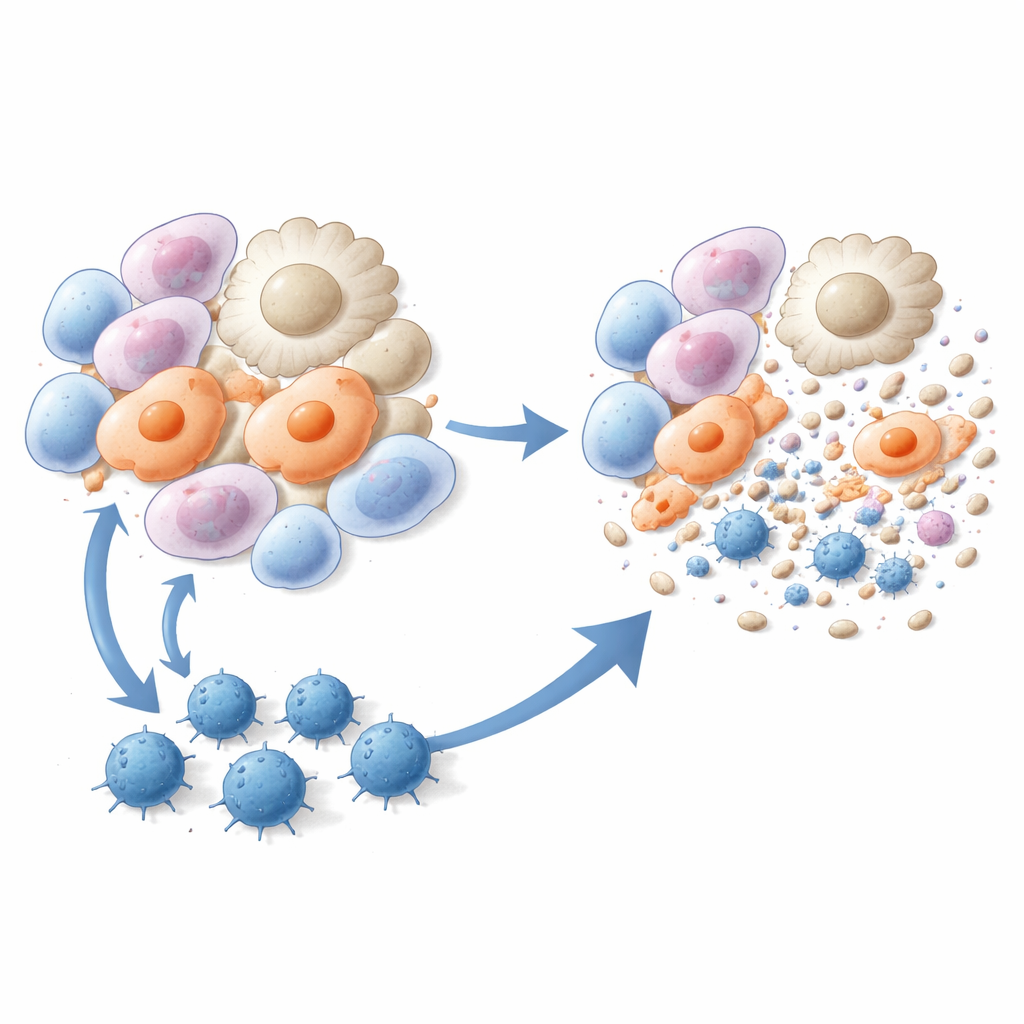
Killer-T-Zellen trainieren, fibrotische Zellen zu beseitigen
Die Forschenden verwandelten diese drei Peptide in Impfstoffe. Mäuse erhielten liposombasierte Injektionen mit einem der Peptide plus einem immunstärkenden Zusatzstoff, entweder vor oder kurz nach der Bleomycin-Exposition. Im Vergleich zu unbehandelten Tieren entwickelten die geimpften Mäuse weniger fibrotische Läsionen, wiesen geringere Kollagenablagerungen in der Lunge auf und zeigten unter dem Mikroskop eine deutlich verbesserte Lungengewebsstruktur. Einzelzell-RNA-Sequenzierungen zeigten, dass zwei besonders schädliche Zellpopulationen — narbenassoziierte Makrophagen und alveoläre Myofibroblasten — nach der Impfung stark reduziert waren. Immunologische Tests bestätigten, dass die Peptidimpfung robuste, peptidspezifische CD8-T-Zellen hervorrief, die proliferierten, Interferon-gamma produzierten und Myofibroblasten sowie profibrotische Makrophagen in Kultur und in lebenden Tieren effizient abtöteten.
Ein führendes Peptid mit menschlichem Potenzial
Unter den drei Kandidaten zeigte das aus MAF abgeleitete Peptid (in der Studie MAF116–124 genannt) den stärksten Gesamtnutzen. In Mäusen veränderte die Impfung mit diesem Peptid das Lungenmilieu: Schädliche narbenassoziierte Zellen verringerten sich in ihrer Zahl, Gedächtnis-CD8-T-Zellen häuften sich in der Lunge an, und Killer-T-Zellen wurden in direktem Kontakt mit Myofibroblasten beobachtet, die Zelluntergang erlitten. Da die Sequenz des MAF-Peptids zwischen Maus und Mensch hoch konserviert ist, testete das Team, ob es auch menschliche T-Zellen aktivieren kann. Mithilfe von Blutproben gesunder Spender mit kompatiblem HLA-Typ erzeugten sie humane zytotoxische T-Zellen, die spezifisch für das MAF-Peptid waren. Diese menschlichen T-Zellen proliferierten als Reaktion auf Peptid-präsentierende Zellen und zerstörten selektiv patientenabgeleitete Myofibroblasten und M2-ähnliche Makrophagen in vitro, was die Ergebnisse aus den Mausstudien widerspiegelte.
Was das für künftige Behandlungen bedeuten könnte
Diese Arbeit führt ein neues Konzept ein: Die Nutzung detaillierter Karten von Peptidfragmenten an der Oberfläche fibrotischer Zellen zur Entwicklung von Impfstoffen, die Killer-T-Zellen gegen die Haupttreiber der Narbenbildung lenken. In Mäusen verengten solche Impfstoffe die Fibrose nicht nur, sondern reduzierten auch das Narbengewebe und dezimierten die Zelltypen, die es aufrechterhalten. Obwohl die Studie Einschränkungen aufweist, darunter eine geringe Zahl an menschlichen Gewebeproben und die Abhängigkeit von einem Mausverletzungsmodell, bietet sie eine Blaupause dafür, fibrotische Erkrankungen in Ziele für präzisionsgezielte Immuntherapien zu verwandeln. Wenn ähnliche Peptidimpfstoffe bei Menschen mit idiopathischer pulmonaler Fibrose sicher und wirksam sind, könnten sie letztlich bestehende Medikamente ergänzen oder sogar übertreffen, indem sie die Fähigkeit des Immunsystems nutzen, die Zellen zu suchen und zu entfernen, die Heilung in Schaden verwandeln.
Zitation: Bai, Z., Lan, T., Hong, W. et al. Immunopeptidome profiling in pulmonary fibrosis provides a platform for identifying therapeutic targets. Nat Immunol 27, 923–936 (2026). https://doi.org/10.1038/s41590-026-02501-x
Schlüsselwörter: pulmonale Fibrose, Immuntherapie, Peptidimpfung, CD8-T-Zellen, Myofibroblasten