Clear Sky Science · es
Perfilado del inmunopeptidoma en la fibrosis pulmonar proporciona una plataforma para identificar dianas terapéuticas
Volver el sistema inmune contra las cicatrices pulmonares
La fibrosis pulmonar, y en particular la fibrosis pulmonar idiopática, es una enfermedad pulmonar mortal en la que el tejido normal se reemplaza lentamente por una cicatriz rígida. Los fármacos actuales pueden frenar este proceso, pero rara vez lo detienen o revierten el daño. Este estudio plantea una pregunta audaz: ¿podemos entrenar al propio sistema inmune del cuerpo para que reconozca y elimine selectivamente las células que promueven la cicatrización, de forma semejante a lo que hacen las inmunoterapias modernas contra el cáncer?
Por qué es tan difícil tratar la cicatrización pulmonar
La fibrosis no es un problema minoritario: aproximadamente una de cada cuatro personas en el mundo desarrolla alguna forma de cicatrización orgánica, y hasta el 45% de las muertes en países industrializados están vinculadas a enfermedades fibróticas. En la fibrosis pulmonar idiopática, las heridas microscópicas en el pulmón nunca terminan de sanar. En su lugar, células especializadas llamadas miofibroblastos y ciertos tipos de macrófagos depositan tejido conectivo en exceso, transformando el pulmón, antes esponjoso y aireado, en un panal rígido de cicatriz. Los medicamentos aprobados pueden atenuar la inflamación y frenar el daño adicional, pero hacen poco para eliminar las células formadoras de cicatriz ya establecidas. Los autores razonaron que, si estos culpables clave muestran «banderas» moleculares distintivas en su superficie, podría inducirse al sistema inmune a reconocerlas y eliminarlas.
Leer las banderas ocultas en las células enfermas
Cada célula degrada constantemente sus proteínas internas en fragmentos cortos y muestra un subconjunto de esos fragmentos en su superficie mediante moléculas llamadas MHC clase I. En conjunto, estos fragmentos forman un «inmunopeptidoma» que los linfocitos T escanean en busca de señales de peligro. Los investigadores usaron espectrometría de masas avanzada para catalogar estos fragmentos peptídicos procedentes de tejido pulmonar cicatrizado de pacientes con fibrosis pulmonar idiopática y de un modelo murino estándar de fibrosis pulmonar inducida por bleomicina. Encontraron que los pulmones fibróticos presentan un repertorio de péptidos mucho más amplio y distinto que los pulmones sanos, con numerosas fuentes peptídicas muy activas en fibroblastos y macrófagos implicados en la remodelación tisular.
Los ordenadores ayudan a escoger las dianas más prometedoras
Como cada persona porta una combinación única de moléculas MHC y miles de péptidos pueden mostrarse a la vez, el equipo construyó una canalización computacional llamada Fib-SCORE para priorizar las dianas peptídicas más prometedoras en ratones. Fib-SCORE filtró péptidos según la confianza en su detección, la predicción de afinidad a MHC, la consistencia de su aparición en pulmones fibróticos y si los genes de origen estaban activados específicamente en los tipos celulares que impulsan la cicatrización. Este proceso redujo miles de candidatos a una lista concentrada. Tres péptidos —derivados de las proteínas MAF, APBB2 y TNS3— destacaron por su fuerte vinculación con miofibroblastos y macrófagos asociados a la fibrosis tanto en pulmones de ratón como humanos.
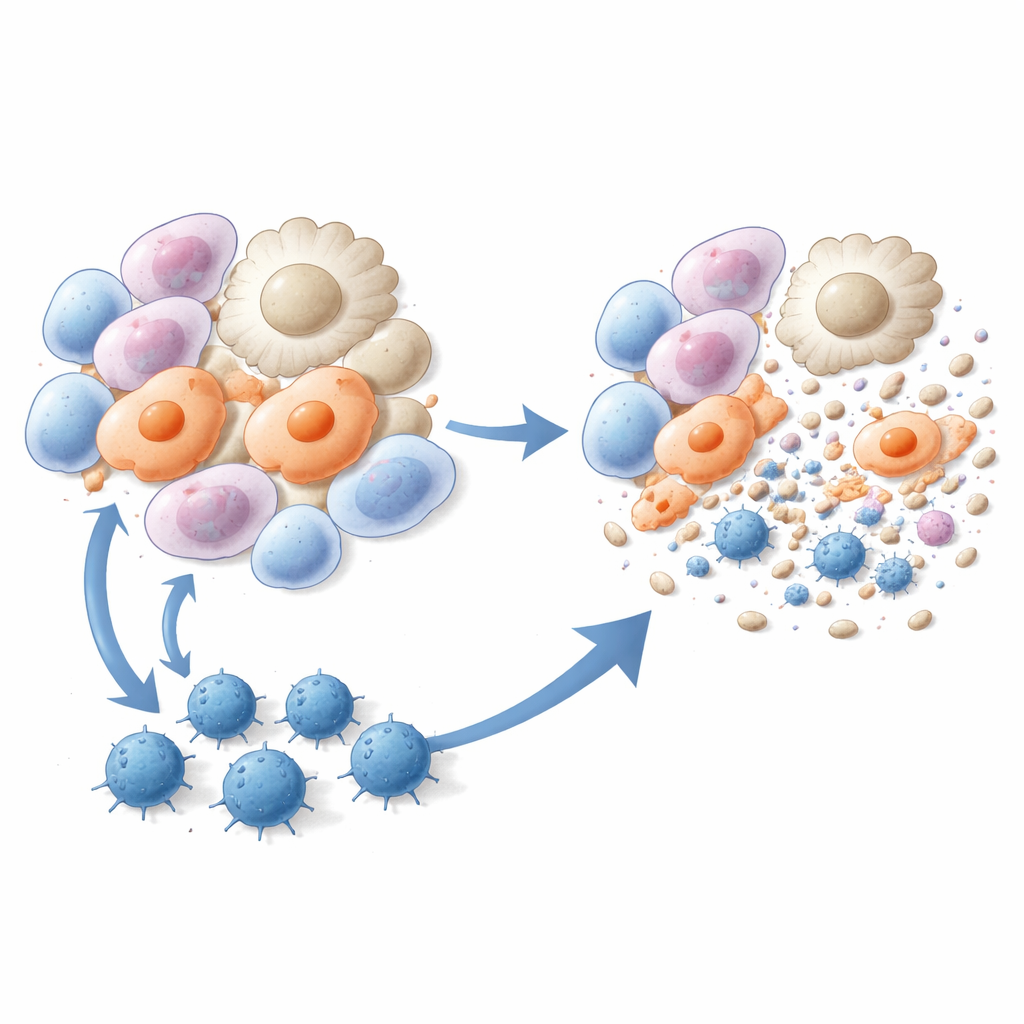
Entrenar linfocitos T citotóxicos para eliminar células fibróticas
Los investigadores convirtieron entonces estos tres péptidos en vacunas. Se administraron a ratones inyecciones basadas en liposomas que contenían uno de los péptidos junto con un adyuvante inmunoestimulante, ya fuera antes o poco después de la exposición a bleomicina. En comparación con los animales no tratados, los ratones vacunados desarrollaron menos lesiones fibróticas, presentaron menor depósito de colágeno en el pulmón y mostraron una estructura tisular pulmonar notablemente mejorada al microscopio. La secuenciación de ARN unicelular reveló que dos poblaciones celulares particularmente dañinas —macrófagos asociados a la cicatriz y miofibroblastos alveolares— se redujeron de forma marcada tras la vacunación. Pruebas inmunológicas confirmaron que la vacunación con péptidos generó linfocitos CD8 robustos y específicos para los péptidos, que proliferaron, produjeron interferón gamma y destruyeron eficientemente miofibroblastos y macrófagos pro-fibróticos en cultivo y en animales vivos.
Un péptido líder con potencial humano
De los tres candidatos, el péptido derivado de MAF (denominado MAF116–124 en el estudio) mostró el beneficio global más sólido. En ratones, la vacunación con este péptido remodeló el entorno pulmonar: las células perjudiciales asociadas a la cicatriz disminuyeron en número, las células T CD8 de memoria se acumularon en el pulmón y se observó a linfocitos citotóxicos en contacto directo con miofibroblastos que estaban sufriendo muerte celular. Dado que la secuencia del péptido de MAF está muy conservada entre ratones y humanos, el equipo probó si también podría activar linfocitos T humanos. Usando sangre de donantes sanos con un tipo HLA compatible, generaron linfocitos T citotóxicos humanos específicos para el péptido de MAF. Estos linfocitos T humanos proliferaron en respuesta a células que presentaban el péptido y destruyeron selectivamente miofibroblastos y macrófagos de tipo M2 derivados de pacientes in vitro, replicando los resultados en ratón.
Qué podría significar esto para tratamientos futuros
Este trabajo introduce un concepto nuevo: usar mapas detallados de fragmentos peptídicos en la superficie de las células fibróticas para diseñar vacunas que dirijan a los linfocitos citotóxicos contra los principales responsables de la cicatrización. En ratones, tales vacunas no solo frenaron la fibrosis, sino que redujeron el tejido cicatricial y agotaron los tipos celulares que la mantienen. Aunque el estudio tiene limitaciones, incluida la escasez de muestras humanas y la dependencia de un modelo de lesión en ratón, ofrece un plano para transformar las enfermedades fibróticas en condiciones abordables mediante inmunoterapia de precisión. Si vacunas peptídicas similares resultan seguras y eficaces en personas con fibrosis pulmonar idiopática, podrían eventualmente complementar o incluso superar a los fármacos actuales al aprovechar la capacidad del sistema inmune para localizar y eliminar las células que convierten la curación en daño.
Cita: Bai, Z., Lan, T., Hong, W. et al. Immunopeptidome profiling in pulmonary fibrosis provides a platform for identifying therapeutic targets. Nat Immunol 27, 923–936 (2026). https://doi.org/10.1038/s41590-026-02501-x
Palabras clave: fibrosis pulmonar, inmunoterapia, vacuna de péptidos, linfocitos CD8, miofibroblastos