Clear Sky Science · fr
Cibler la prolyl 3-hydroxylase 1 inhibe la progression du cancer du pancréas et l’immunité des macrophages
Pourquoi cette recherche est importante
Le cancer du pancréas fait partie des cancers les plus meurtriers : il est souvent détecté tard et résiste notoirement aux traitements. Cette étude explore un « interrupteur » moléculaire caché qui favorise la croissance des tumeurs pancréatiques et leur échappement au système immunitaire, et montre que désactiver cet interrupteur peut ralentir la maladie et améliorer l’efficacité de la chimiothérapie conventionnelle.
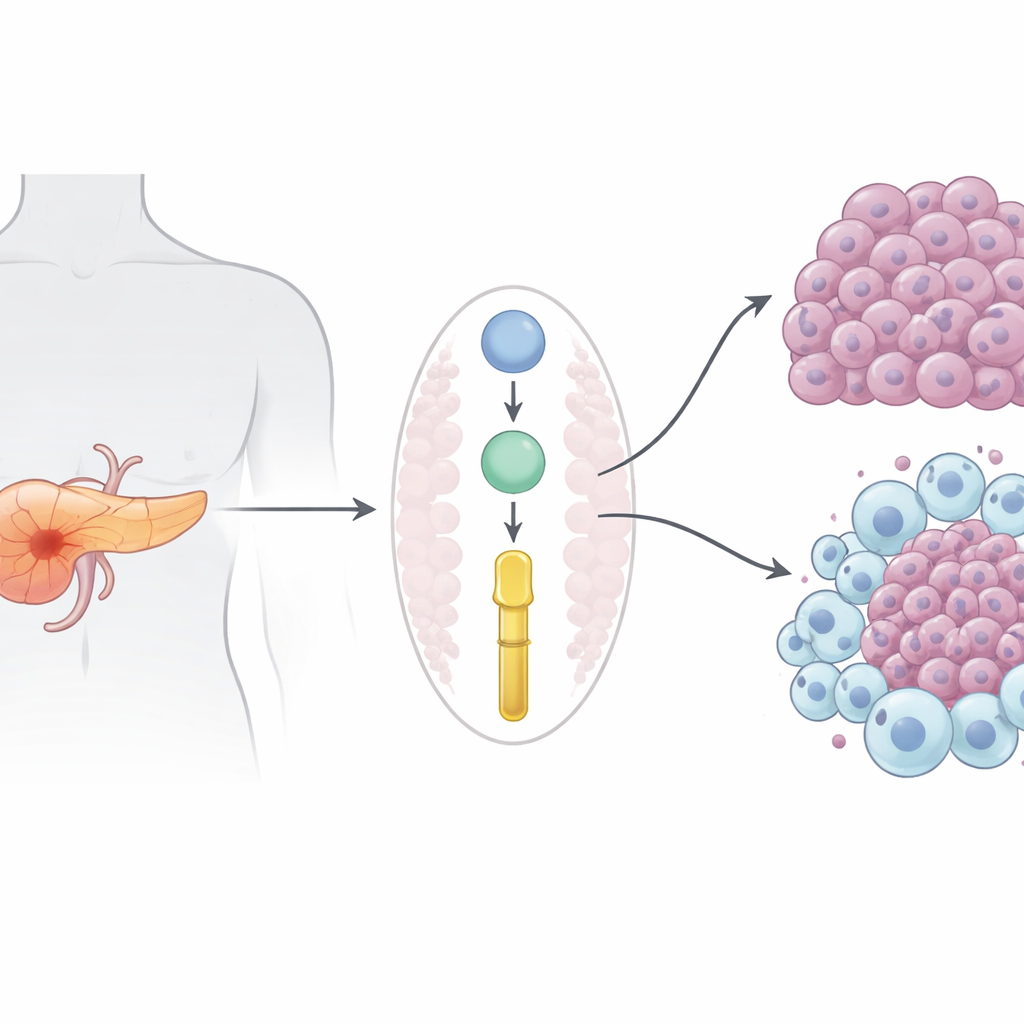
Un cancer mortel avec peu d’options
L’adénocarcinome canalaire pancréatique, la forme la plus fréquente du cancer du pancréas, tue presque autant de personnes qu’il n’en touche. Parce qu’il est généralement diagnostiqué après dissémination, la chirurgie est souvent impossible, et des médicaments comme la gemcitabine n’apportent qu’un bénéfice modeste et de courte durée. Les immunothérapies modernes qui ont transformé les prises en charge du mélanome et du cancer du poumon ont pour la plupart échoué ici, en partie parce que les tumeurs pancréatiques créent un environnement immunologiquement « froid » qui exclut les cellules immunitaires utiles et favorise des cellules qui protègent la tumeur.
L’auxiliaire caché : une enzyme du collagène dévoyée
Les chercheurs se sont intéressés aux protéines sécrétées par les cellules tumorales susceptibles d’influer à la fois sur la croissance cancéreuse et sur l’environnement immunitaire environnant. En réanalysant de larges jeux de données protéiques de patients humains et d’un modèle murin bien établi, ils ont identifié la Prolyl 3-hydroxylase 1 (P3H1), une enzyme surtout connue pour modifier le collagène dans l’os et la peau. Chez l’homme comme chez la souris, les niveaux de P3H1 étaient nettement plus élevés dans les tumeurs pancréatiques que dans un pancréas sain, et les patients dont les tumeurs exprimaient davantage de P3H1 présentaient une récidive plus précoce et une survie plus courte. Fait important, l’augmentation de P3H1 était associée à une maladie plus étendue, suggérant qu’elle joue un rôle actif et ne se contente pas d’accompagner la croissance tumorale.
Désactiver P3H1 ralentit les tumeurs et recompose les cellules immunitaires
Pour tester si P3H1 conduit réellement le cancer, l’équipe a conçu des souris dont les cellules pancréatiques étaient dépourvues du gène P3H1, tout en portant les mutations cancéreuses classiques qui produisent normalement des tumeurs agressives. Ces souris déficientes en P3H1 ont développé des tumeurs plus petites, conservé davantage de tissu pancréatique normal et vécu environ 20 % plus longtemps que leurs congénères exprimant P3H1. Dans les tumeurs murines comme dans des lignées cellulaires humaines cultivées en laboratoire, la perte de P3H1 a fortement réduit la prolifération tumorale. Parallèlement, les tumeurs dépourvues de P3H1 contenaient beaucoup moins de macrophages associés à la tumeur de type « M2 » — ces cellules immunitaires qui, d’habitude, aident la tumeur en favorisant la croissance, l’angiogenèse et la résistance aux médicaments. Les cellules cancéreuses exprimant beaucoup de P3H1 sécrétaient davantage de trois protéines de signalisation (CXCL1, CXCL5 et CXCL8) qui attirent et reprogramment les macrophages ; réduire P3H1 a abaissé ces signaux et limité le recrutement et la polarisation des macrophages.
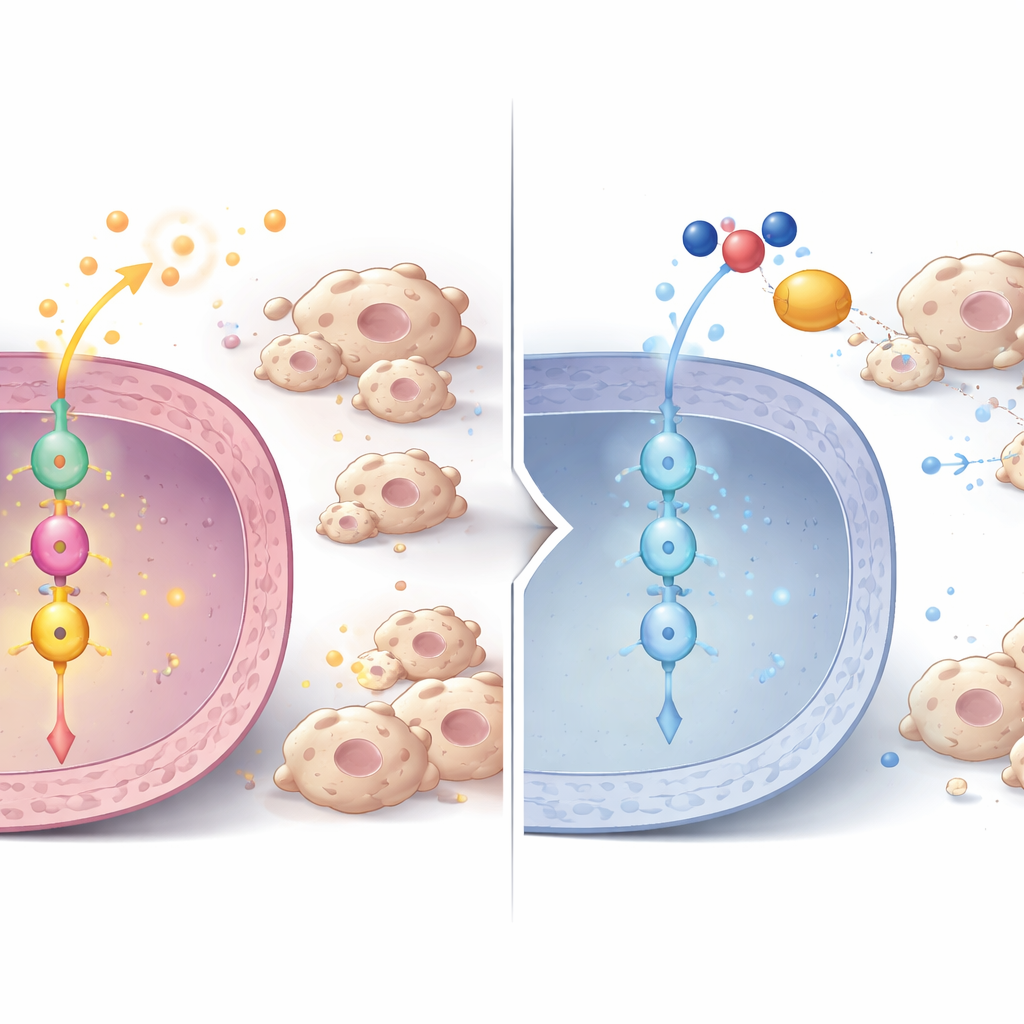
Une chaîne de signalisation du P3H1 à la division cellulaire et au contrôle immunitaire
En approfondissant, les chercheurs ont mis au jour une chaîne de signalisation à l’intérieur des cellules tumorales. Lorsque P3H1 était diminué, les niveaux d’une autre protéine, Polo-like kinase 1 (PLK1), baissaient au niveau protéique et de l’ARN, dans les cellules, les tumeurs murines et les échantillons de patients. PLK1 est un régulateur clé de la division cellulaire et est déjà connu pour être hyperactif dans de nombreux cancers. Grâce à la phosphoprotéomique, l’équipe a montré que l’activité de PLK1 stimule normalement un régulateur central du cancer, la β-caténine, en la modifiant à un site spécifique nécessaire pour son entrée dans le noyau cellulaire. Dans les cellules déficientes en P3H1, cette marque activatrice sur la β-caténine diminuait, sa présence nucléaire s’affaiblissait et l’expression des gènes cibles de la β-caténine chutait. Ces cibles comprennent non seulement des moteurs du cycle cellulaire comme c-Myc et Cycline D1, qui poussent à la division, mais aussi les cytokines mêmes qui attirent des macrophages favorables à la tumeur. Restaurer soit P3H1 soit PLK1 dans des cellules déficientes en P3H1 réanimait l’activité de la β-caténine, la prolifération des cellules cancéreuses et le recrutement des macrophages, soulignant que l’axe P3H1–PLK1–β-caténine constitue un centre de contrôle central.
Renforcer l’impact de la chimiothérapie
Étant donné que la signalisation de la β-caténine et les macrophages favorables à la tumeur ont tous deux été impliqués dans la résistance à la gemcitabine et à d’autres protocoles standards, les auteurs se sont demandé si bloquer cet axe pouvait améliorer le traitement. Ils ont combiné la gemcitabine (et d’autres cocktails standards) avec un inhibiteur de PLK1, le BI2536, chez des souris porteuses de tumeurs pancréatiques humaines. À une dose soigneusement choisie évitant la toxicité d’organe, la combinaison a produit des tumeurs nettement plus petites, moins de cellules cancéreuses en division et moins de macrophages associés à la tumeur que la chimiothérapie seule. Des organoïdes pancréatiques dérivés de patients — mini-tumeurs cultivées à partir d’échantillons chirurgicaux — ont montré un schéma similaire : l’inhibition de P3H1 ralentissait leur croissance, abaissait PLK1 et les rendait plus sensibles à la gemcitabine associée au nab-paclitaxel, tandis que l’inhibiteur de PLK1 augmentait encore la sensibilité aux médicaments.
Ce que cela signifie pour les traitements futurs
En termes simples, ce travail identifie un trio de molécules — P3H1, PLK1 et β-caténine — qui ensemble fonctionnent comme une pédale d’accélérateur pour les tumeurs pancréatiques, stimulant à la fois la division cellulaire incontrôlée et le recrutement de cellules immunitaires qui aident le cancer plutôt que de le combattre. Désactiver cet axe ralentit la progression tumorale et rend la chimiothérapie existante plus efficace dans des modèles murins et dérivés de patients. Bien qu’il n’existe pas encore de médicaments ciblant directement P3H1, des inhibiteurs de PLK1 sont en développement, laissant entrevoir la possibilité qu’à l’avenir leur association avec la chimiothérapie standard puisse offrir aux patients atteints d’un cancer du pancréas un contrôle plus durable de leur maladie.
Citation: Bai, P., Liu, C., Fu, C. et al. Targeting Prolyl 3-hydroxylase 1 inhibits pancreatic cancer progression and macrophage immunity. Nat Commun 17, 3913 (2026). https://doi.org/10.1038/s41467-026-70452-w
Mots-clés: cancer du pancréas, microenvironnement tumoral, macrophages, signalisation de la β-caténine, chimiothérapie ciblée