Clear Sky Science · zh
脂肪酸氧化通过乙酰辅酶A依赖的H3K9乙酰化重编程,促进甲状腺癌对BRAFV600E抑制的适应性耐药
这对甲状腺癌患者为何重要
针对一种常见甲状腺癌突变BRAFV600E的靶向药物曾给侵袭性疾病患者带来希望。然而,许多肿瘤在最初缩小后又出现反弹,设法在治疗下存活。本研究揭示了癌细胞内一条隐蔽的逃逸通路:一种代谢旁路,重连它们燃烧脂肪和调控基因的方式,最终削弱了阻断BRAF的药物效果。理解该通路可为新的联合治疗指明方向,以防止肿瘤复发。
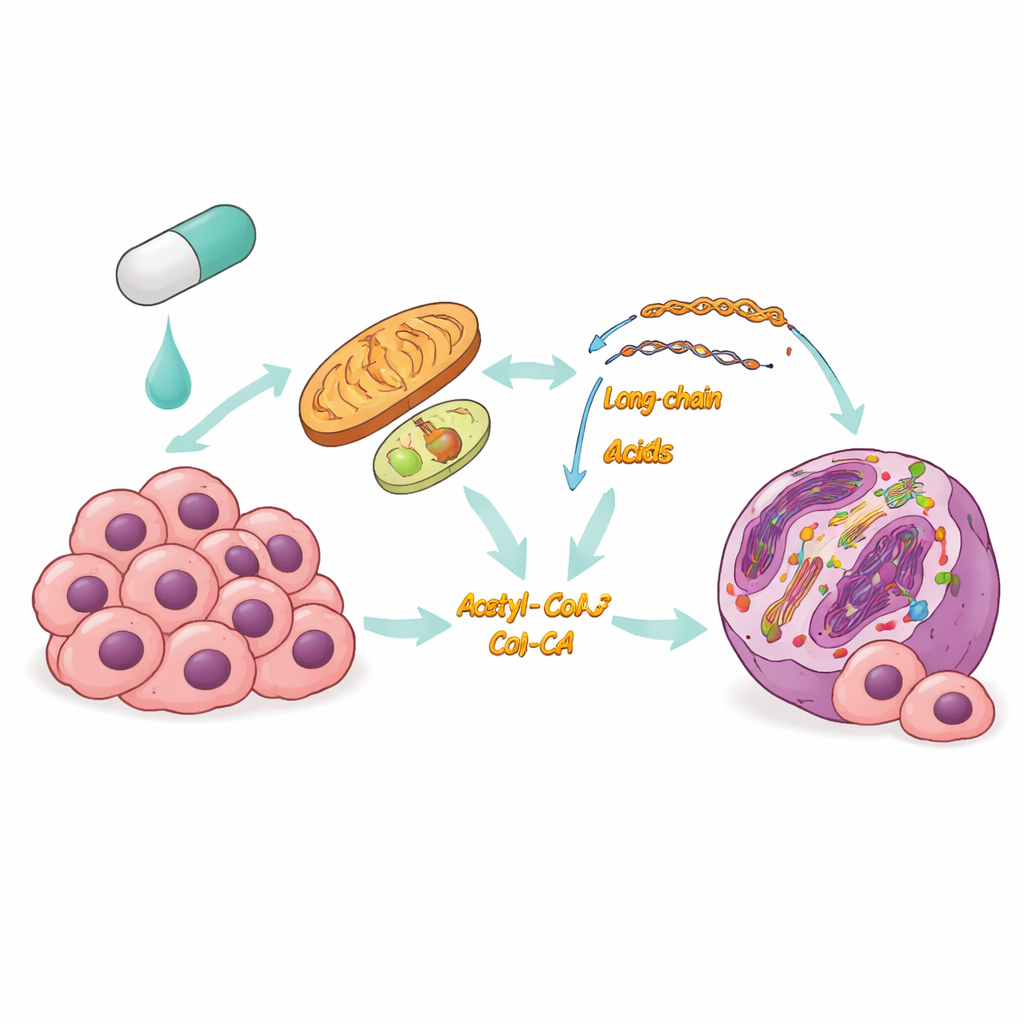
当前靶向治疗的问题
甲状腺癌是激素分泌腺体中最常见的癌症,尽管许多病例进展缓慢,但某些类型扩散迅速且难治。在这些侵袭性肿瘤中,BRAFV600E常作为推动增殖的主开关,使得抑制BRAF成为有吸引力的策略。然而,患者常会出现耐药:药物起初有效,但随着幸存癌细胞的适应而失去疗效。研究者怀疑细胞处理营养和能量的方式发生改变可能是适应的基础,但细节尚不清楚。
癌细胞为求生切换燃料
研究团队在暴露于BRAF抑制剂的甲状腺癌细胞中,结合基因活性谱和代谢物测量,发现尽管糖代谢途径被抑制,细胞却显著增加了脂肪酸氧化——本质上从燃烧葡萄糖转向在线粒体及相关细胞区室中燃烧脂质。将脂肪引入该途径的关键酶上调,脂质滴被消耗,氧耗和能量产出增加。重要的是,这一转变并非短暂波动:长期耐药的细胞持续开启脂肪酸氧化,提示这是在BRAF阻断下的核心存活策略。
一种重写细胞“说明书”的代谢信号
燃烧脂肪不仅仅是维持能量。当脂肪酸被分解时,会产生乙酰辅酶A,这是一种小分子,也可作为加在称为组蛋白的DNA包装蛋白上的化学标记的原料。研究者表明,在BRAF抑制下升高的脂肪酸氧化提高了乙酰辅酶A水平,进而增加了一种特定的组蛋白修饰——H3K9乙酰化。这种修饰使局部DNA结构松弛,往往激活附近基因。当团队用噻吩嗪(thioridazine)阻断脂肪酸氧化时,乙酰辅酶A下降且该乙酰化标记减少;补充可补充乙酰辅酶A的前体则部分恢复了该标记。全基因组定位显示,增强的乙酰化聚集在与存活和治疗耐受相关基因的启动子附近。
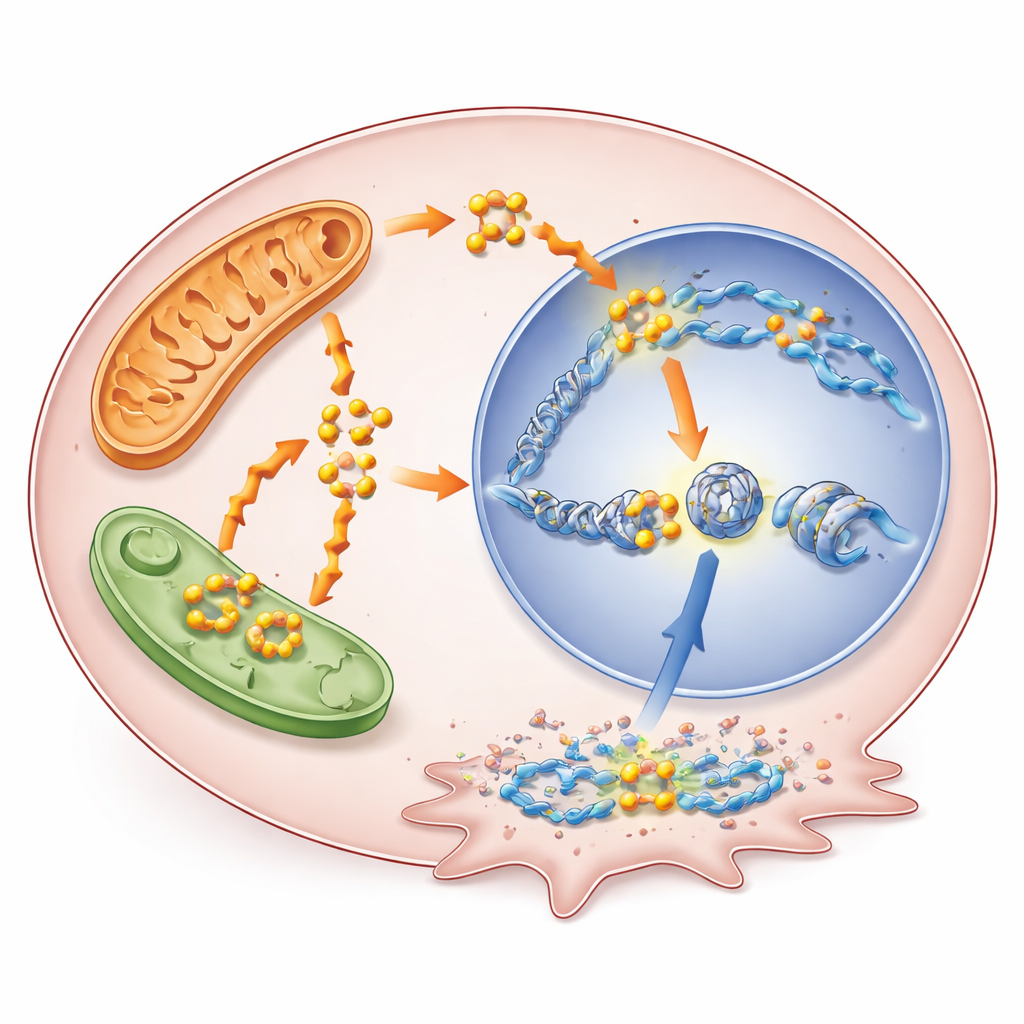
新突出的“麻烦制造者”基因
在以这种方式被激活的基因中,有一个名为RUNX1的基因格外突出。RUNX1是一种转录因子——控制基因表达的蛋白——此前在其他癌症的耐药性中曾被涉及,但在甲状腺肿瘤中研究不多。在这里,当BRAF被阻断时,其调控区域获得了额外的H3K9乙酰化,其活性在多种甲状腺癌模型中上升,包括已经变成慢性耐药的细胞。患者肿瘤数据中高RUNX1水平与病情更晚期、淋巴结转移和较差的预后相关。当科学家降低甲状腺癌细胞中的RUNX1表达时,这些细胞生长减慢,迁移和侵袭能力降低,指向其在促使肿瘤更具侵袭性方面的直接作用。
联合治疗以切断逃生通路
由于脂肪酸氧化和RUNX1似乎都帮助细胞经受BRAF抑制,研究者测试了阻断这些路径能否增强现有药物的效力。在细胞系中,将脂肪酸氧化抑制剂与BRAF抑制剂联合使用,比单药更能诱导癌细胞死亡。在携带人类甲状腺肿瘤移植的小鼠中,联合治疗比单独BRAF抑制更有效地缩小肿瘤。从患者样本培养的迷你肿瘤类器官中,类似策略也增强了临床上使用的BRAF与MEK抑制剂二联用的疗效。同时,针对RUNX1的小分子抑制剂使甲状腺癌细胞对BRAF靶向治疗更为敏感,进一步支持这一代谢—表观遗传轴在治疗上可被利用的理念。
这对未来治疗的意义
对于非专业读者,关键信息是:一些甲状腺癌通过改变燃料选择和DNA阅读方式来逃避靶向治疗。通过更多地燃烧脂肪,细胞产生一种化学信号,开启像RUNX1这样的促生存基因,帮助它们适应BRAF抑制。中断这条链——要么阻断脂肪分解,要么抑制RUNX1活性——能使癌细胞在治疗下更易死亡。尽管这些发现仍处于临床前阶段,但它们为将来将代谢导向药物与现有靶向疗法联合用于延缓或克服侵袭性甲状腺癌耐药提供了明确的理论依据。
引用: Wang, X., Zhang, J., Yuan, J. et al. Fatty acid oxidation drives acetyl-CoA-dependent H3K9ac reprogramming to promote adaptive resistance to BRAFV600E inhibition in thyroid cancer. Cell Death Dis 17, 329 (2026). https://doi.org/10.1038/s41419-026-08575-7
关键词: 甲状腺癌, BRAF抑制, 脂肪酸氧化, 表观遗传重编程, 药物耐受性