Clear Sky Science · es
La oxidación de ácidos grasos impulsa la reprogramación dependiente de acetil-CoA de H3K9ac para promover la resistencia adaptativa a la inhibición de BRAFV600E en el cáncer de tiroides
Por qué esto importa para las personas con cáncer de tiroides
Los fármacos dirigidos que atacan una mutación común en el cáncer de tiroides, denominada BRAFV600E, han generado esperanzas en pacientes con enfermedad agresiva. Sin embargo, muchos tumores se encogen al principio y luego vuelven a crecer, encontrando formas de sobrevivir pese al tratamiento. Este estudio descubre una vía de escape oculta dentro de las células cancerosas: un desvío metabólico que reconfigura cómo queman grasas y controlan sus genes, debilitando finalmente el efecto de los fármacos que bloquean BRAF. Comprender esta vía podría señalar nuevas terapias combinadas que impidan que el cáncer reaparezca.
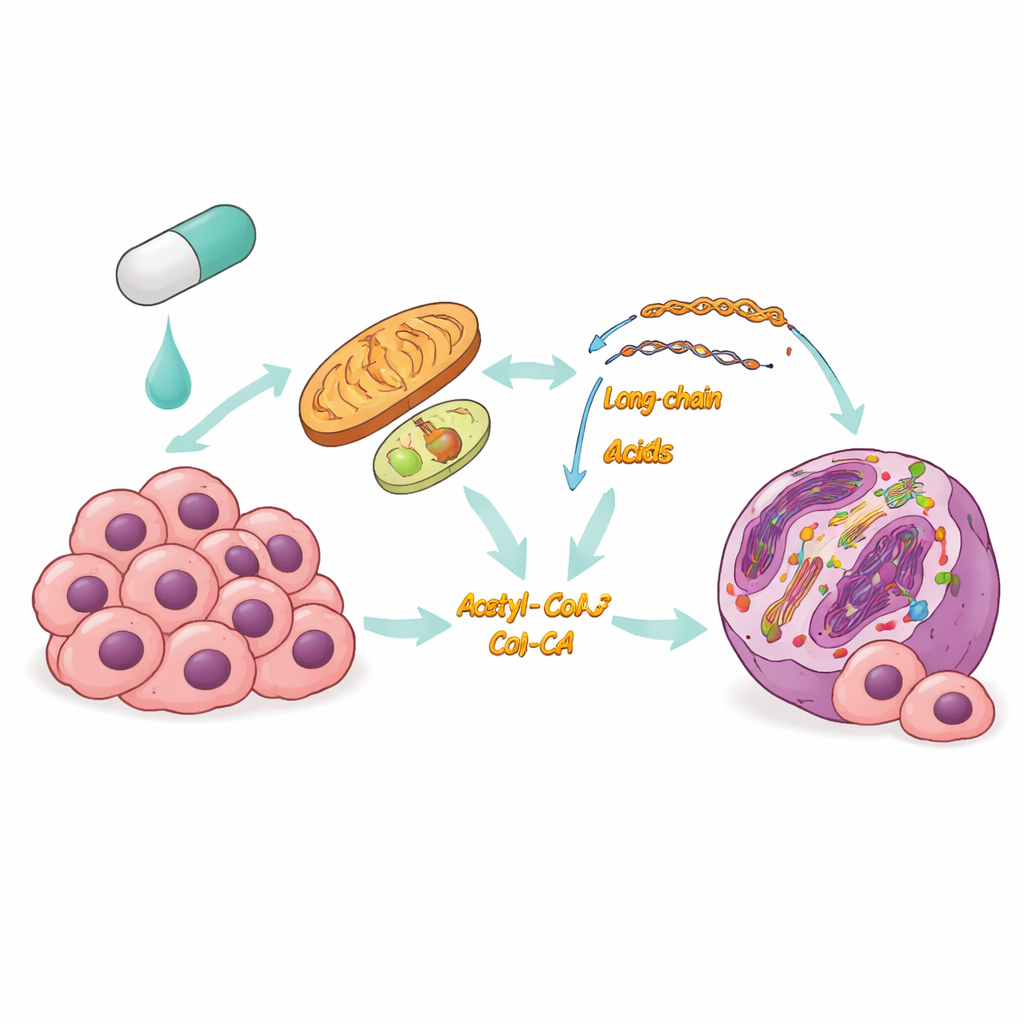
El problema de los tratamientos dirigidos actuales
El cáncer de tiroides es el tumor más frecuente de las glándulas productoras de hormonas y, aunque muchos casos son de crecimiento lento, ciertas formas pueden diseminarse rápidamente y son difíciles de tratar. En estos tumores agresivos, BRAFV600E suele actuar como un interruptor maestro que impulsa el crecimiento, lo que hace atractiva la estrategia de bloquear BRAF. Sin embargo, los pacientes con frecuencia desarrollan resistencia: los fármacos funcionan al principio y luego pierden eficacia a medida que las células cancerosas supervivientes se adaptan. Los investigadores sospechaban que los cambios en el manejo de nutrientes y energía por parte de las células podrían estar en la base de esta adaptación, pero los detalles no estaban claros.
Las células cancerosas cambian de combustible para sobrevivir
El equipo utilizó una combinación de perfilado de la actividad génica y mediciones de metabolitos en células de cáncer de tiroides expuestas a un inhibidor de BRAF. Encontraron que, mientras las vías de quema de azúcares se atenuaban, las células aumentaban drásticamente la oxidación de ácidos grasos: esencialmente cambiaban de quemar glucosa a quemar grasas dentro de las mitocondrias y compartimentos relacionados. Enzimas clave que conducen las grasas a esta vía se incrementaron, los depósitos lipídicos se consumieron y tanto el uso de oxígeno como la producción de energía aumentaron. Es importante señalar que este cambio no fue pasajero: las células que habían desarrollado resistencia a largo plazo mantuvieron la oxidación de ácidos grasos activada, lo que sugiere que es una estrategia central de supervivencia bajo el bloqueo de BRAF.
Una señal metabólica que reescribe el manual de instrucciones de la célula
Quemar grasas hace más que mantener las luces encendidas. A medida que los ácidos grasos se descomponen, generan acetil-CoA, una pequeña molécula que también sirve como materia prima para las marcas químicas en las proteínas que empaquetan el ADN, llamadas histonas. Los investigadores demostraron que la mayor oxidación de ácidos grasos bajo la inhibición de BRAF aumentó los niveles de acetil-CoA, lo que a su vez elevó una modificación histónica específica conocida como acetilación de H3K9. Esta modificación afloja la estructura local del ADN y tiende a activar los genes cercanos. Cuando el equipo bloqueó la oxidación de ácidos grasos con el fármaco tioridazina, el acetil-CoA disminuyó y esta marca de acetilación cayó; añadir un precursor que repone acetil-CoA la restauró parcialmente. El mapeo a escala genómica reveló que la acetilación aumentada se concentraba cerca de promotores de genes implicados en supervivencia y resistencia a la terapia.
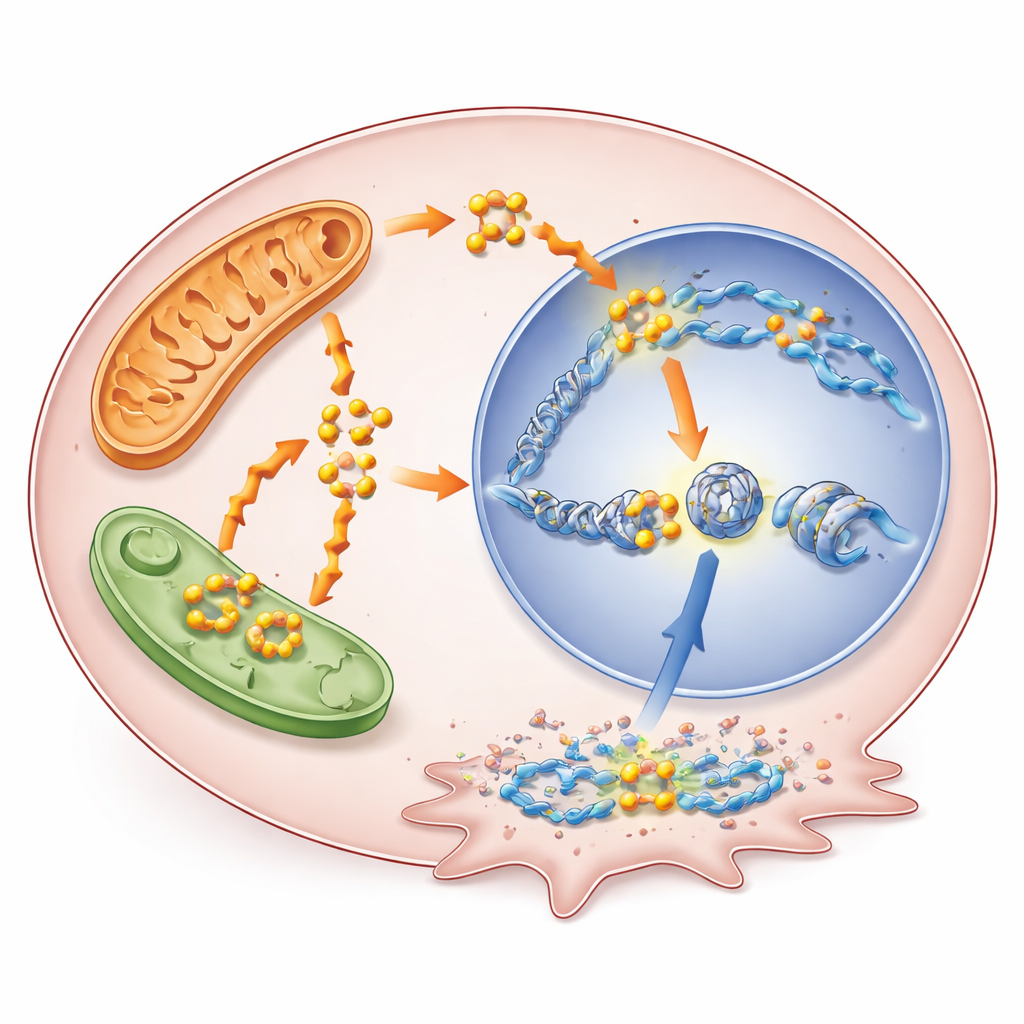
Un gen problemático recién destacado
Entre los genes activados de este modo, destacó uno llamado RUNX1. RUNX1 es un factor de transcripción —una proteína que controla genes— previamente implicado en resistencia a fármacos en otros cánceres, pero no bien estudiado en tumores tiroideos. Aquí, sus regiones regulatorias adquirieron mayor acetilación de H3K9 cuando se bloqueó BRAF, y su actividad aumentó en múltiples modelos de cáncer de tiroides, incluidas células que se volvieron crónicamente resistentes. Niveles altos de RUNX1 en datos de tumores de pacientes se correlacionaron con enfermedad más avanzada, afectación ganglionar y peores resultados. Cuando los científicos redujeron RUNX1 en células de cáncer de tiroides, esas células crecieron más despacio y tuvieron menor capacidad de migrar e invadir, lo que apunta a un papel directo en hacer los tumores más agresivos.
Combinar tratamientos para cortar la vía de escape
Puesto que la oxidación de ácidos grasos y RUNX1 parecían ayudar a las células a resistir la inhibición de BRAF, los investigadores probaron si bloquear estas vías podría aumentar la potencia de los fármacos existentes. En líneas celulares, combinar un inhibidor de la oxidación de ácidos grasos con inhibidores de BRAF provocó más muerte de células cancerosas que cualquiera de los fármacos por separado. En ratones con injertos de tumores humanos de tiroides, la combinación redujo los tumores con más eficacia que la inhibición de BRAF sola. Una estrategia similar potenció el efecto de un doblete clínico de inhibidores de BRAF y MEK en un organoide mini-tumoral derivado de una muestra de paciente. Paralelamente, un inhibidor de pequeña molécula de RUNX1 hizo que las células de cáncer de tiroides fueran más vulnerables a la terapia dirigida contra BRAF, reforzando la idea de que este eje metabólico‑epigenético es explotable terapéuticamente.
Qué significa esto para la atención futura
Para no especialistas, el mensaje clave es que algunos cánceres de tiroides sobreviven al tratamiento dirigido cambiando tanto su elección de combustible como la forma en que se lee su ADN. Al quemar más grasa, las células generan una señal química que abre genes que favorecen la supervivencia, como RUNX1, ayudándolas a adaptarse a los fármacos que bloquean BRAF. Interrumpir esta cadena —ya sea bloqueando la degradación de ácidos grasos o atenuando la actividad de RUNX1— hace que las células cancerosas sean más propensas a morir con el tratamiento. Aunque estos hallazgos todavía son preclínicos, trazan una razón clara para futuros ensayos que combinen fármacos centrados en el metabolismo con las terapias dirigidas existentes para retrasar o superar la resistencia en el cáncer de tiroides agresivo.
Cita: Wang, X., Zhang, J., Yuan, J. et al. Fatty acid oxidation drives acetyl-CoA-dependent H3K9ac reprogramming to promote adaptive resistance to BRAFV600E inhibition in thyroid cancer. Cell Death Dis 17, 329 (2026). https://doi.org/10.1038/s41419-026-08575-7
Palabras clave: cáncer de tiroides, inhibición de BRAF, oxidación de ácidos grasos, reprogramación epigenética, resistencia a fármacos