Clear Sky Science · ru
Текущее состояние и перспективы механистического и патофизиологического понимания длительного COVID
Затянувшаяся болезнь после «легкой» инфекции
Для многих людей COVID-19 не заканчивается с исчезновением лихорадки и кашля. Месяцы спустя они по-прежнему страдают от изнуряющей усталости, «туманного» сознания, головокружения, одышки или нарушений сна — состояния, ныне широко известного как длительный COVID. В этой обзорной статье собраны последние научные данные о возможных причинах этих продолжительных симптомов, о том, почему они так отличаются у разных людей, и о том, что потребуется для их эффективной диагностики и лечения.
Распространённая проблема с множеством проявлений
Длительный COVID — это не редкое явление. В зависимости от того, как он определяется и измеряется, десятки — сотни миллионов людей во всём мире испытали сохраняющиеся симптомы после инфекции SARS‑CoV‑2. Эти проблемы могут появляться даже после лёгких или бессимптомных случаев и затрагивать почти все органы и системы организма — описано более 200 различных жалоб. Многие пациенты не в состоянии работать или справляться с повседневными делами, что влечёт за собой большие личные, медицинские и экономические издержки. При этом до сих пор нет единого общепризнанного теста, чёткой дефиниции случая и одобренного лекарства — есть лишь накапливающиеся улики и экспериментальные подходы.
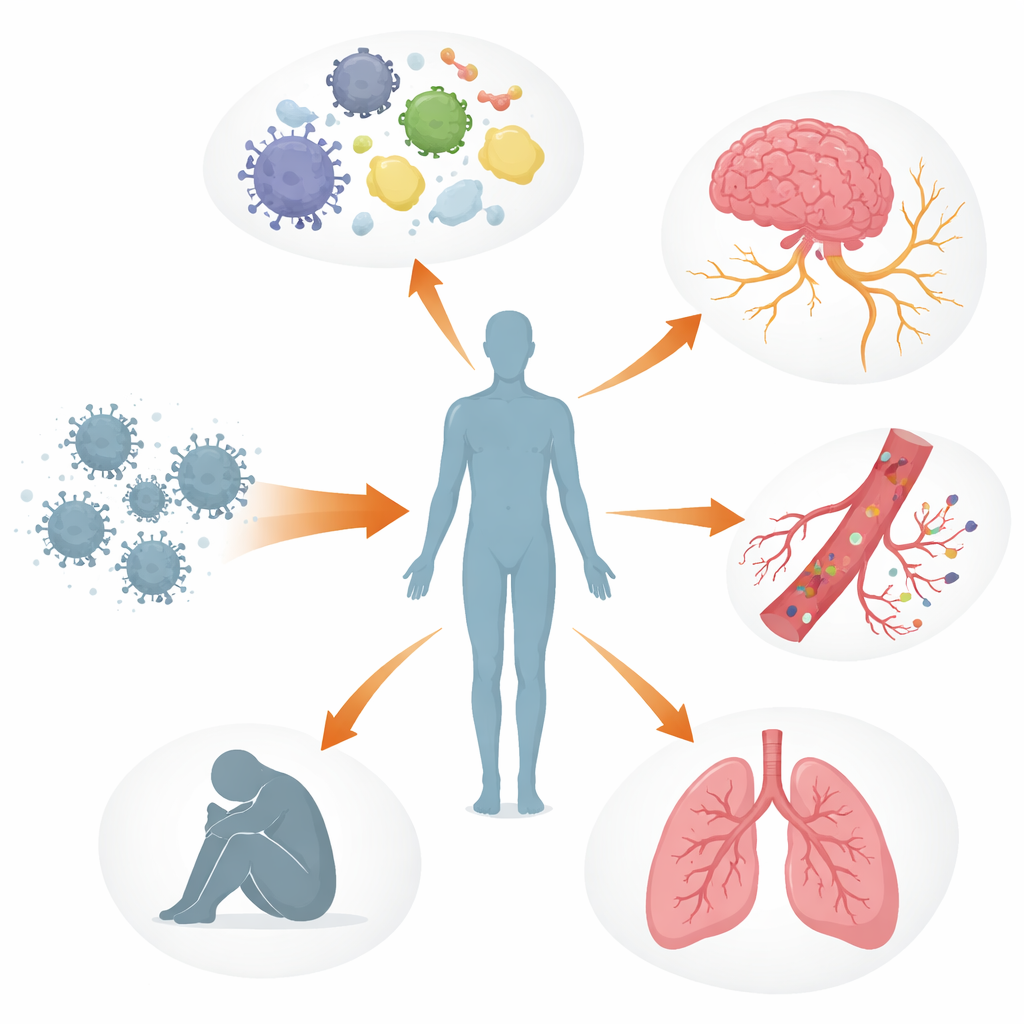
Несколько систем организма вне равновесия
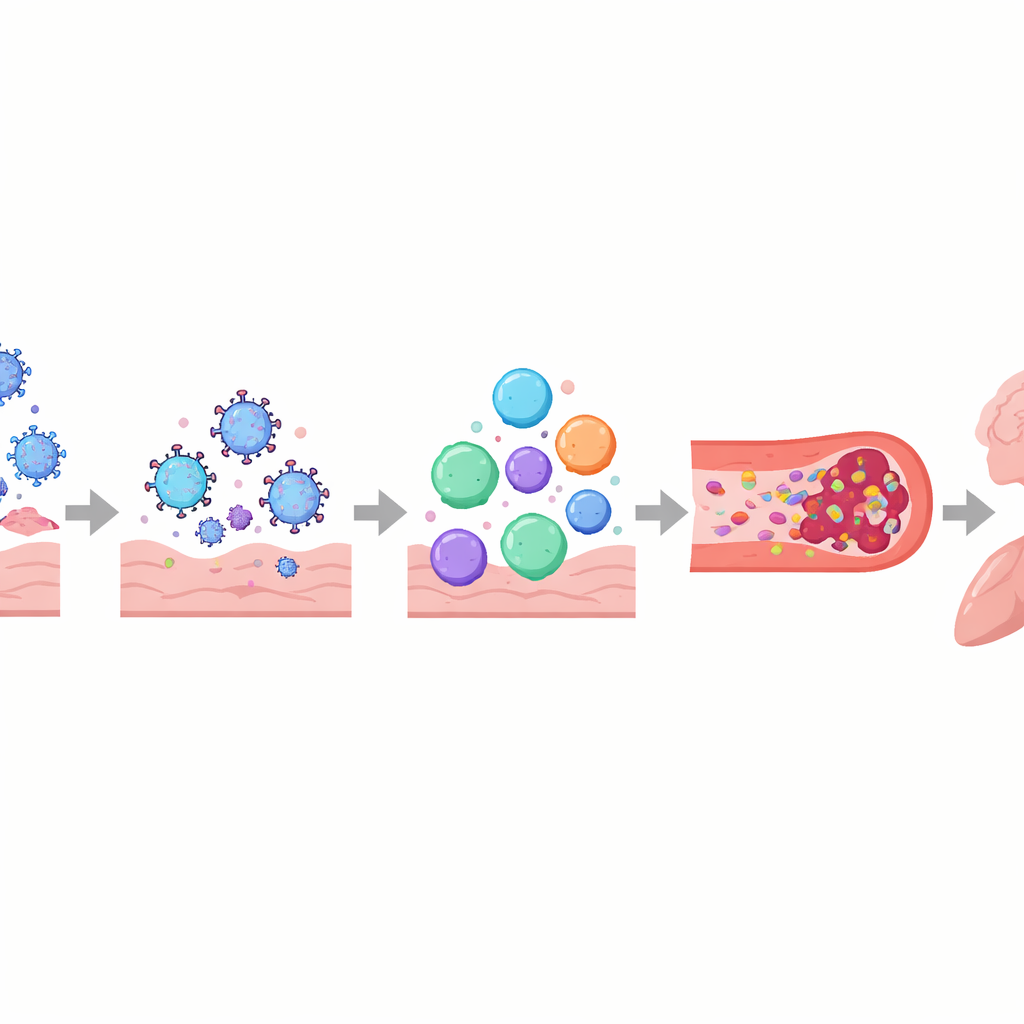
Авторы описывают длительный COVID как многослойное нарушение систем регуляции организма, а не как повреждение только одного органа. Иммунная система может оставаться включённой или работать неправильно: меняются сигнальные молекулы, истощаются клетки, борющиеся с вирусом, и у некоторых людей появляются антитела, которые, по-видимому, атакуют собственные ткани организма, включая нервы и кровеносные сосуды. Параллельно фрагменты вируса или вирусные белки могут сохраняться в таких местах, как кишечник, мозг и лимфатические узлы в течение месяцев или лет. Эти скрытые резервуары могут постоянно раздражать иммунную систему, поддерживая воспаление и реактивацию других «спящих» вирусов, таких как вирус Эпштейна—Барр. Кровеносные сосуды и их тонкая выстилка также могут повреждаться, что стимулирует агрегацию тромбоцитов и образование крошечных, стойких «микротромбов», способных ограничивать доставку кислорода к мышцам, мозгу и другим органам.
Как могут возникать типичные симптомы
Эти запутанные процессы помогают объяснить некоторые из самых тревожных переживаний пациентов с длительным COVID. Повреждение вегетативной нервной системы и мелких нервных волокон в сочетании с пониженным объёмом крови и микротромбами может вызывать головокружение и учащённое сердцебиение при подъёме — часто диагностируемые как постуральная ортостатическая тахикардия (POTS). В мозге утечка гематоэнцефалического барьера, остатки вируса и активированные иммунные клетки могут способствовать «туману сознания», головным болям и изменениям настроения. В лёгких стойкое воспаление и тонкие нарушения кровотока могут вызывать затруднённое выдох и плохой газообмен, даже если стандартные снимки выглядят почти нормально. В скелетных мышцах плохое кровоснабжение, замедление митохондрий и структурные повреждения, по-видимому, лежат в основе выраженной усталости и явления постэксерционной слабости, когда даже незначительная физическая или умственная нагрузка вызывает ухудшение симптомов на дни или недели.
Жить с ограничениями и планировать расход энергии
Поскольку пока нет доказанных модифицирующих заболевание терапий, критично важно управление симптомами. Авторы предупреждают, что универсальные рекомендации «просто больше упражняйтесь» могут быть вредны, особенно для тех, кто испытывает постэксерционные рецидивы. Вместо этого многие пациенты используют «пейсинг» — тщательное планирование активности, чтобы оставаться внутри своих индивидуальных энергетических лимитов, часто с помощью мониторов частоты сердечных сокращений или других носимых устройств. Ранние клинические испытания исследуют препараты, подавляющие неправильно направленные иммунные ответы, удаляющие проблемные антитела, нацеливающиеся на вирусные резервуары или улучшающие микроциркуляцию, но результаты пока неоднозначны и часто ограничены небольшими, строго отобранными группами.
Что нужно сделать дальше
Авторы делают вывод, что длительный COVID лучше понимать как набор перекрывающихся биологических подтипов, а не как единичное расстройство. Они призывают к крупным, тщательно спланированным исследованиям, которые объединяют отслеживание симптомов, методы визуализации, лабораторные тесты и данные с носимых устройств, чтобы разделить пациентов на значимые категории и выявить надёжные биомаркеры в крови или тканях. Такие подходы в духе «персонализированной медицины» могли бы позволить подбирать людям целевые терапии вместо методов проб и ошибок. До тех пор длительный COVID будет продолжать создавать нагрузку на системы здравоохранения и экономики, а миллионы людей останутся инвалидами из‑за болезни, начавшейся с инфекции, которую многим обещали «пережить за пару недель».
Цитирование: Faghy, M.A., Wüst, R.C.I., Altmann, D.M. et al. Current status and future perspectives on the mechanistic and pathophysiological understanding of long COVID. Commun Med 6, 255 (2026). https://doi.org/10.1038/s43856-025-01300-z
Ключевые слова: длительный COVID, поствирусное заболевание, дисрегуляция иммунитета, микротромбы, постэксерционная слабость