Clear Sky Science · fr
État actuel et perspectives futures sur la compréhension mécanistique et physiopathologique du COVID long
Maladie persistante après une infection « légère »
Pour beaucoup de personnes, la COVID-19 ne s’est pas arrêtée lorsque la fièvre et la toux aiguës ont disparu. Des mois plus tard, elles vivent encore avec une fatigue écrasante, un brouillard mental, des vertiges, un essoufflement ou des troubles du sommeil — une affection désormais largement connue sous le nom de COVID long. Cet article de synthèse rassemble les dernières avancées scientifiques sur les causes possibles de ces symptômes durables, sur les raisons de leur grande variabilité d’une personne à l’autre et sur ce qu’il faudra pour les diagnostiquer et les traiter efficacement.
Un problème fréquent aux nombreuses manifestations
Le COVID long n’est pas une curiosité rare. Selon la façon dont on le définit et le mesure, des dizaines à des centaines de millions de personnes dans le monde ont présenté des symptômes persistants après une infection par le SARS-CoV-2. Ces troubles peuvent apparaître même après des cas bénins ou asymptomatiques, et ils peuvent toucher presque tous les organes, avec plus de 200 plaintes différentes rapportées. De nombreux patients sont incapables de travailler ou d’accomplir les tâches quotidiennes, entraînant d’importants coûts personnels, pour les systèmes de santé et pour l’économie. Pourtant, il n’existe toujours pas de test unique reconnu, pas de définition de cas clairement établie et aucun remède approuvé — seulement des pistes émergentes et des approches expérimentales.
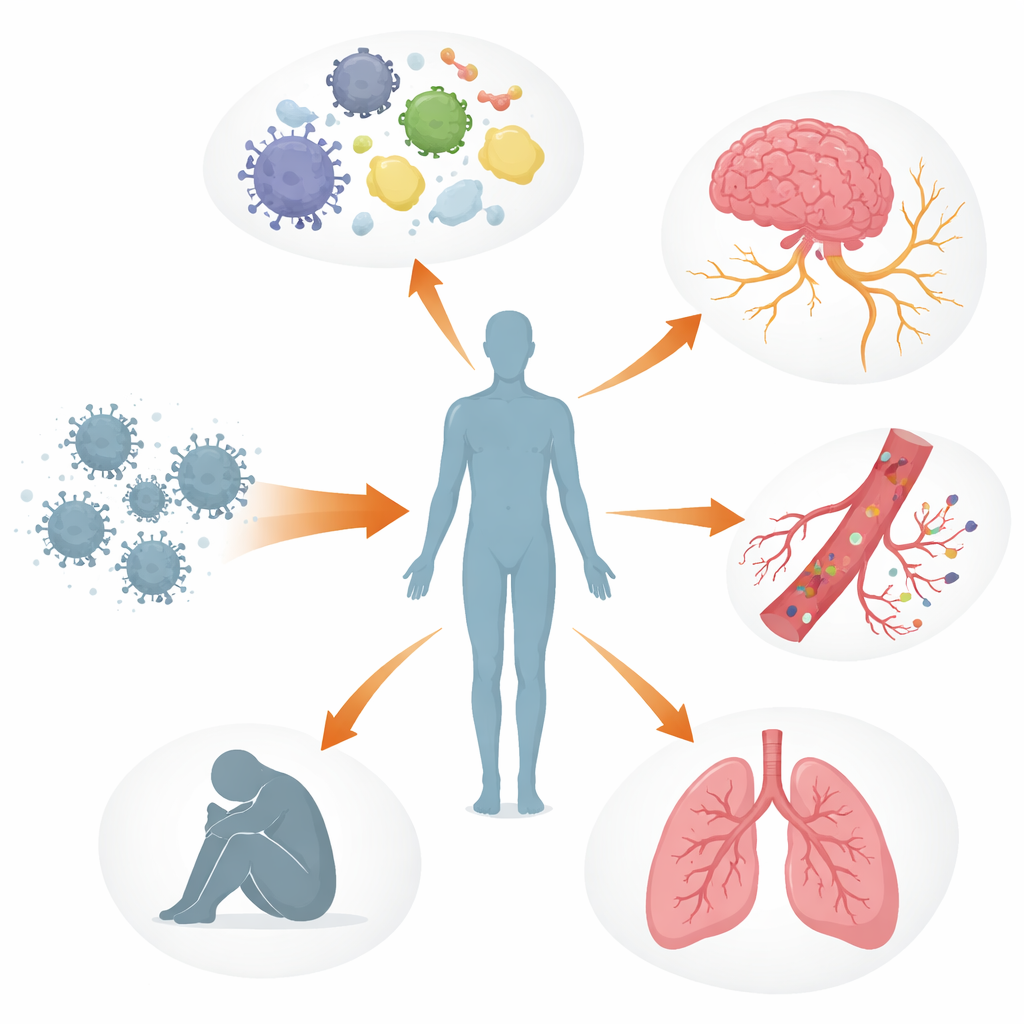
Multiples systèmes corporels déréglés
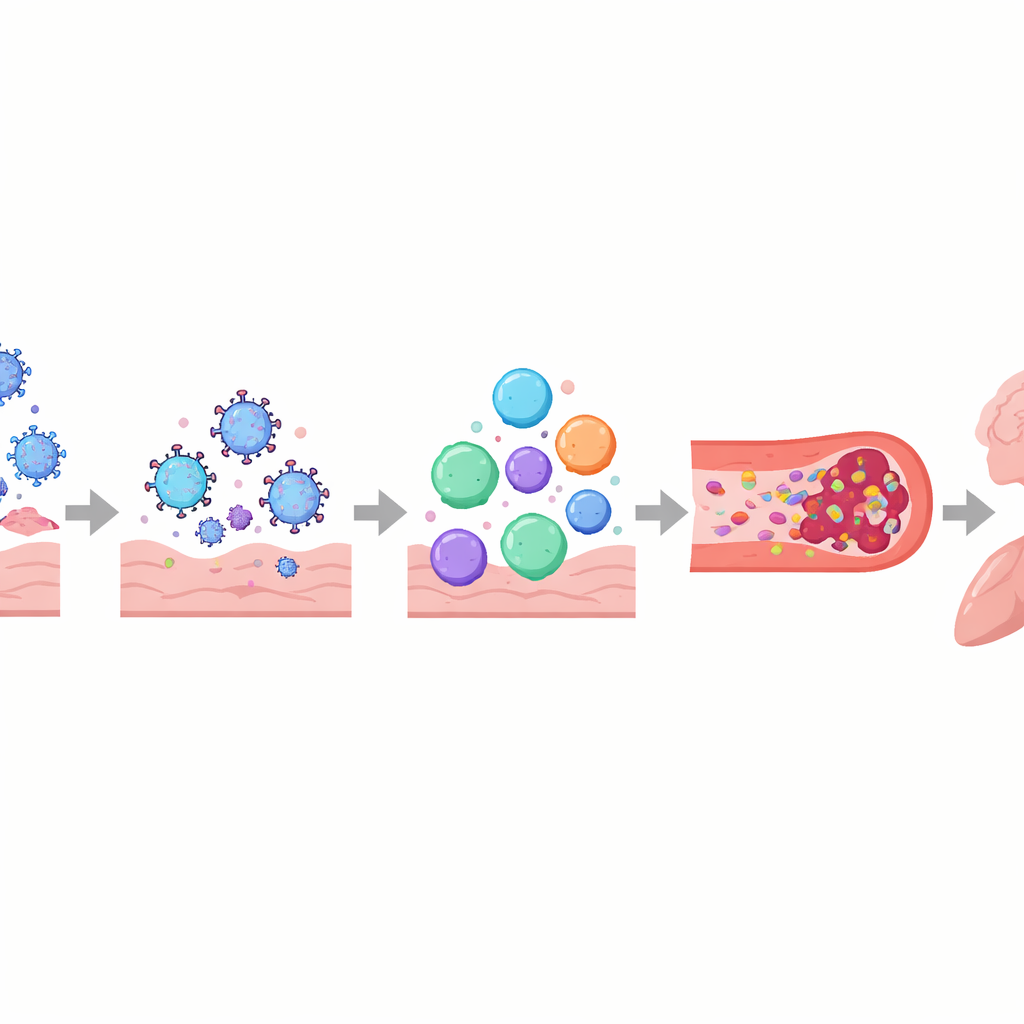
Les auteurs décrivent le COVID long comme une perturbation à plusieurs niveaux des systèmes de contrôle de l’organisme plutôt que comme une atteinte limitée à un seul organe. Le système immunitaire peut rester activé ou mal orienté, avec des molécules de signalisation altérées, des cellules anti-virales épuisées et, chez certaines personnes, des anticorps qui semblent s’attaquer aux tissus de l’organisme, y compris les nerfs et les vaisseaux sanguins. Parallèlement, des fragments viraux ou des protéines virales peuvent persister dans des lieux comme l’intestin, le cerveau et les ganglions lymphatiques pendant des mois à des années. Ces réservoirs cachés pourraient continuer à stimuler le système immunitaire, contribuant à une inflammation persistante et à la réactivation d’autres virus en sommeil, comme le virus Epstein–Barr. Les vaisseaux sanguins et leur endothélium fragile peuvent aussi être lésés, favorisant l’agrégation plaquettaire et la formation de « microcaillots » minuscules et tenaces qui peuvent restreindre l’apport en oxygène aux muscles, au cerveau et à d’autres organes.
Comment surviennent les symptômes courants
Ces processus entrelacés aident à expliquer certaines des manifestations les plus pénibles rapportées par les personnes atteintes de COVID long. Une atteinte du système nerveux autonome et des petites fibres nerveuses, associée à un faible volume sanguin et à la présence de microcaillots, peut provoquer des vertiges et des palpitations en position debout, souvent diagnostiqués comme un syndrome de tachycardie orthostatique posturale (POTS). Dans le cerveau, une perméabilité accrue de la barrière hémato-encéphalique, des résidus viraux et des cellules immunitaires activées peuvent contribuer au brouillard mental, aux maux de tête et aux troubles de l’humeur. Dans les poumons, une inflammation persistante et des problèmes subtils de circulation sanguine peuvent entraîner un piégeage d’air et un échange gazeux inefficace, même lorsque les examens standards semblent presque normaux. Dans le muscle squelettique, une mauvaise perfusion, une lenteur mitochondriale et des lésions structurelles semblent sous-tendre la fatigue sévère et le phénomène de malaise post-effort — où un effort physique ou mental mineur déclenche des jours à des semaines d’aggravation des symptômes.
Vivre avec des limites et gérer son énergie
Faute de traitements prouvés modifiant la maladie, la prise en charge des symptômes est cruciale. L’article soutient que l’adage « faites juste plus d’exercice » imposé à tous peut être nocif, en particulier pour ceux qui subissent des rechutes après l’effort. Beaucoup de patients s’appuient plutôt sur le pacing — planifier soigneusement l’activité pour rester dans leurs limites d’énergie personnelles, souvent aidés par des moniteurs de fréquence cardiaque ou d’autres dispositifs portables. Des essais précoces explorent des médicaments qui atténuent les réponses immunitaires mal dirigées, éliminent des anticorps problématiques, ciblent les réservoirs viraux ou améliorent la microcirculation, mais les résultats restent mitigés jusqu’ici et souvent limités à de petits groupes hautement sélectionnés.
Ce qu’il faut faire ensuite
Les auteurs concluent que le COVID long se comprend mieux comme un ensemble de sous-types biologiques qui se chevauchent plutôt que comme un unique trouble. Ils appellent à de grandes études soigneusement conçues combinant le suivi des symptômes, l’imagerie, les tests biologiques et les données issues de dispositifs portables pour classer les patients en catégories significatives et identifier des marqueurs fiables dans le sang ou les tissus. De telles approches de « médecine de précision » pourraient permettre d’assigner des thérapies ciblées aux patients au lieu d’un parcours d’essais et d’erreurs. D’ici là, le COVID long continuera de peser sur les systèmes de santé et les économies, et des millions de personnes resteront invalidées par une maladie née d’une infection que beaucoup avaient été assurés voir disparaître en quelques semaines.
Citation: Faghy, M.A., Wüst, R.C.I., Altmann, D.M. et al. Current status and future perspectives on the mechanistic and pathophysiological understanding of long COVID. Commun Med 6, 255 (2026). https://doi.org/10.1038/s43856-025-01300-z
Mots-clés: COVID long, maladie post-virale, dérégulation immunitaire, microcaillots, malaise post-effort