Clear Sky Science · es
Estado actual y perspectivas futuras sobre la comprensión mecanicista y fisiopatológica del COVID prolongado
Enfermedad persistente tras una infección “leve”
Para muchas personas, la COVID-19 no terminó cuando la fiebre y la tos agudas desaparecieron. Meses después siguen conviviendo con fatiga aplastante, niebla mental, mareos, sensación de falta de aire o problemas de sueño: una condición ahora conocida ampliamente como COVID prolongado. Este artículo de revisión reúne la ciencia más reciente sobre qué podría estar causando estos síntomas duraderos, por qué varían tanto entre personas y qué será necesario para diagnosticarlos y tratarlos de forma eficaz.
Un problema común con muchas caras
El COVID prolongado no es una curiosidad rara. Según cómo se defina y mida, decenas a cientos de millones de personas en todo el mundo han experimentado síntomas persistentes tras la infección por SARS-CoV-2. Estos problemas pueden aparecer incluso después de casos leves o asintomáticos y pueden afectar casi todos los sistemas orgánicos, con más de 200 quejas distintas descritas. Muchos pacientes son incapaces de trabajar o de gestionar las tareas diarias, lo que genera altos costes personales, sanitarios y económicos. Sin embargo, aún no existe una prueba única aceptada, ni una definición de caso clara, ni una cura aprobada: solo pistas emergentes y enfoques experimentales.
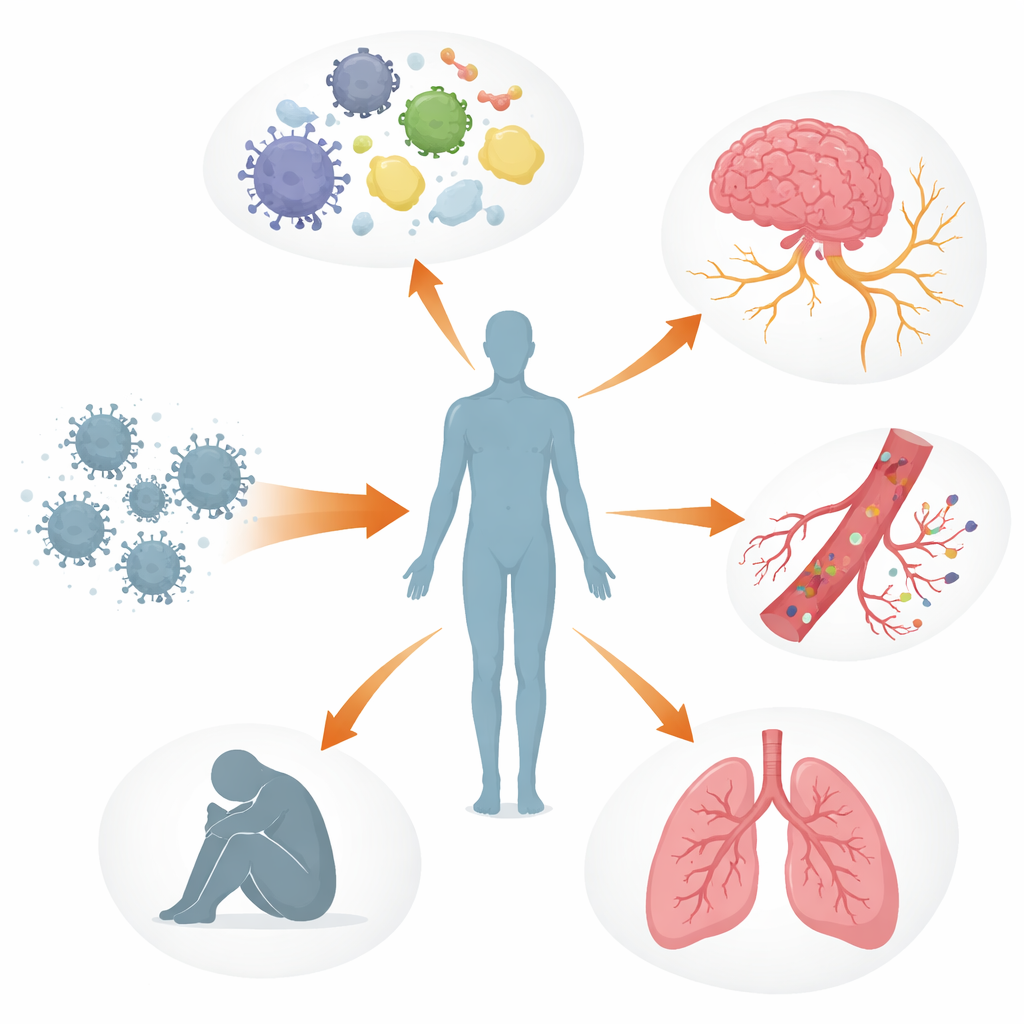
Múltiples sistemas corporales fuera de equilibrio
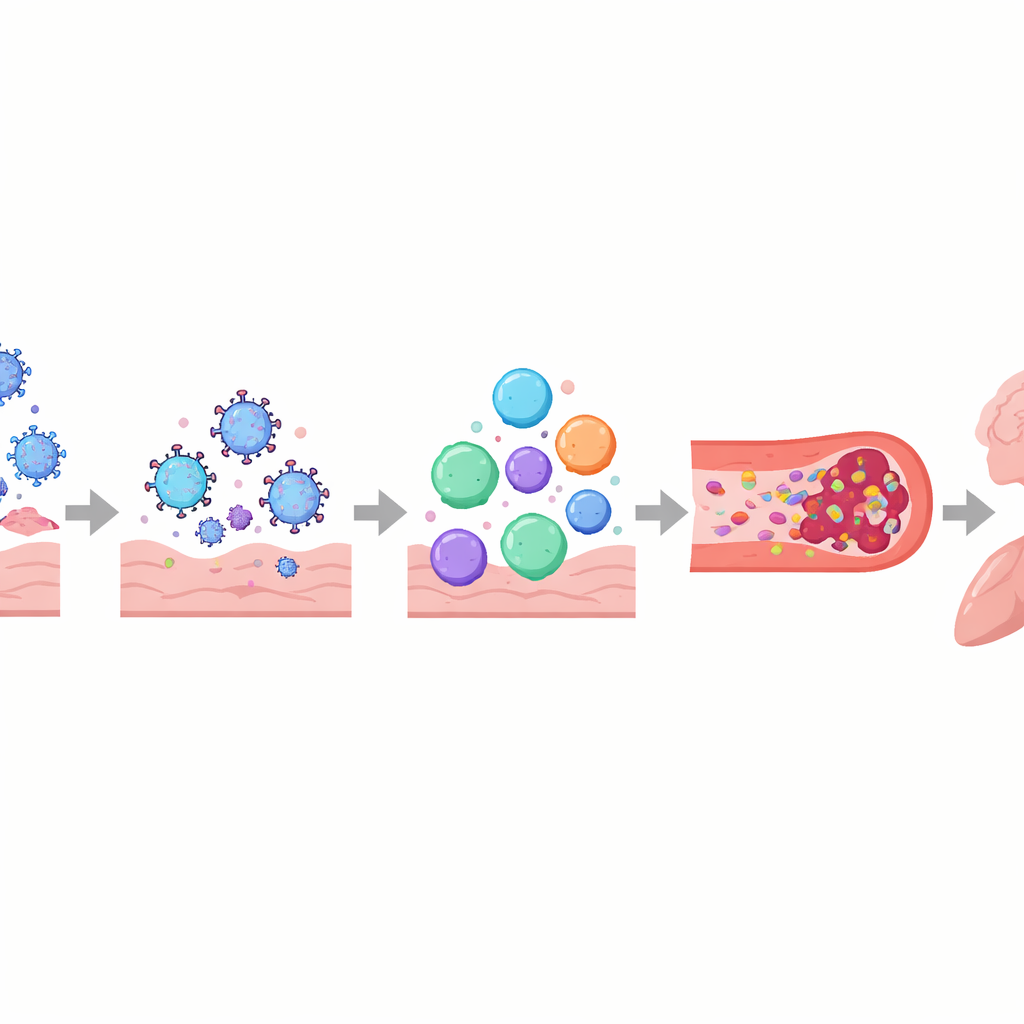
Los autores describen el COVID prolongado como una perturbación en capas de los sistemas de control del cuerpo más que como un daño a un solo órgano. El sistema inmunitario puede permanecer activado o desorientado, con moléculas de señalización alteradas, células luchadoras contra virus agotadas y, en algunas personas, anticuerpos que parecen atacar los propios tejidos del organismo, incluidas las fibras nerviosas y los vasos sanguíneos. En paralelo, fragmentos virales o proteínas virales pueden persistir en lugares como el intestino, el cerebro y los ganglios linfáticos durante meses o años. Estos reservorios ocultos pueden seguir estimulando al sistema inmunitario, contribuyendo a la inflamación sostenida y a la reactivación de otros virus latentes como el virus de Epstein–Barr. Los vasos sanguíneos y su delicado revestimiento también pueden resultar dañados, lo que favorece la agregación plaquetaria y la formación de pequeños y persistentes “microcoágulos” que pueden limitar el suministro de oxígeno a músculos, cerebro y otros órganos.
Cómo pueden surgir los síntomas comunes
Estos procesos entrelazados ayudan a explicar algunas de las experiencias más angustiantes que relatan las personas con COVID prolongado. El daño al sistema nervioso autónomo y a las pequeñas fibras nerviosas, junto con un volumen sanguíneo reducido y microcoágulos, puede provocar mareos y taquicardia al ponerse de pie, a menudo diagnosticados como síndrome de taquicardia ortostática postural (POTS). En el cerebro, la permeabilidad de la barrera hematoencefálica, los restos virales y las células inmunitarias activadas pueden contribuir a la niebla mental, los dolores de cabeza y los cambios del estado de ánimo. En los pulmones, la inflamación persistente y sutiles problemas del flujo sanguíneo pueden causar atrapamiento de aire e intercambio gaseoso deficiente, incluso cuando las pruebas de imagen estándar parecen casi normales. En el músculo esquelético, el suministro sanguíneo insuficiente, la lentitud mitocondrial y el daño estructural parecen sustentar la fatiga severa y el fenómeno del empeoramiento post-esfuerzo, en el que incluso un esfuerzo físico o mental leve desencadena días o semanas de síntomas más graves.
Vivir con límites y dosificar la energía
Dado que aún no existen tratamientos modificadores de la enfermedad probados, el manejo de los síntomas es crucial. El artículo sostiene que el consejo homogéneo de “solo haz más ejercicio” puede ser dañino, especialmente para quienes sufren colapsos post-esfuerzo. En su lugar, muchos pacientes recurren a la dosificación de la actividad —planificando cuidadosamente las actividades para mantenerse dentro de sus límites energéticos personales— a menudo ayudados por monitores de frecuencia cardíaca u otros dispositivos portátiles. Ensayos tempranos exploran fármacos que atenúan respuestas inmunitarias equivocadas, eliminan anticuerpos problemáticos, atacan reservorios virales o mejoran la microcirculación, pero los resultados hasta ahora son mixtos y con frecuencia limitados a grupos pequeños y muy selectos.
Qué debe ocurrir a continuación
Los autores concluyen que el COVID prolongado se entiende mejor como un conjunto de subtipos biológicos superpuestos más que como un único trastorno. Abogan por grandes estudios cuidadosamente diseñados que combinen seguimiento de síntomas, imagen, pruebas de laboratorio y datos de dispositivos portátiles para clasificar a los pacientes en categorías significativas e identificar marcadores fiables en sangre o tejidos. Tales enfoques de “medicina de precisión” podrían permitir emparejar a las personas con terapias dirigidas en lugar de un tratamiento por ensayo y error. Hasta entonces, el COVID prolongado seguirá tensionando los sistemas de salud y las economías, y millones permanecerán discapacitados por una enfermedad que empezó con una infección que a muchos se les dijo que pasaría en un par de semanas.
Cita: Faghy, M.A., Wüst, R.C.I., Altmann, D.M. et al. Current status and future perspectives on the mechanistic and pathophysiological understanding of long COVID. Commun Med 6, 255 (2026). https://doi.org/10.1038/s43856-025-01300-z
Palabras clave: COVID prolongado, enfermedad postviral, desregulación inmunitaria, microcoágulos, malaise post-esfuerzo