Clear Sky Science · nl
Huidige stand van zaken en toekomstperspectieven voor het mechanistische en pathofysiologische begrip van long COVID
Aanhoudende ziekte na een “lichte” infectie
Voor veel mensen eindigde COVID-19 niet toen de acute koorts en hoest verdwenen. Maanden later leven zij nog steeds met verpletterde vermoeidheid, hersenmist, duizeligheid, kortademigheid of slaapproblemen — een aandoening die nu algemeen bekendstaat als Long COVID. Dit overzichtsartikel brengt de nieuwste wetenschappelijke inzichten samen over wat deze langdurige klachten zou kunnen veroorzaken, waarom ze zo sterk van persoon tot persoon verschillen en wat er nodig zal zijn om ze effectief te diagnosticeren en te behandelen.
Een veelvoorkomend probleem met vele gezichten
Long COVID is geen zeldzame bijzonderheid. Afhankelijk van hoe het wordt gedefinieerd en gemeten, hebben wereldwijd tientallen tot honderden miljoenen mensen aanhoudende klachten na een SARS-CoV-2-infectie ervaren. Deze problemen kunnen optreden zelfs na milde of symptoomloze gevallen en kunnen vrijwel elk orgaansysteem aantasten, met meer dan 200 verschillende klachten die zijn gerapporteerd. Veel patiënten kunnen niet werken of dagelijkse taken niet meer aan, wat leidt tot grote persoonlijke, zorgsysteem- en economische kosten. Toch is er nog steeds geen enkele algemeen geaccepteerde test, geen eenduidige casusdefinitie en geen goedgekeurde remedie — slechts aanwijzingen en experimentele benaderingen in opkomst.
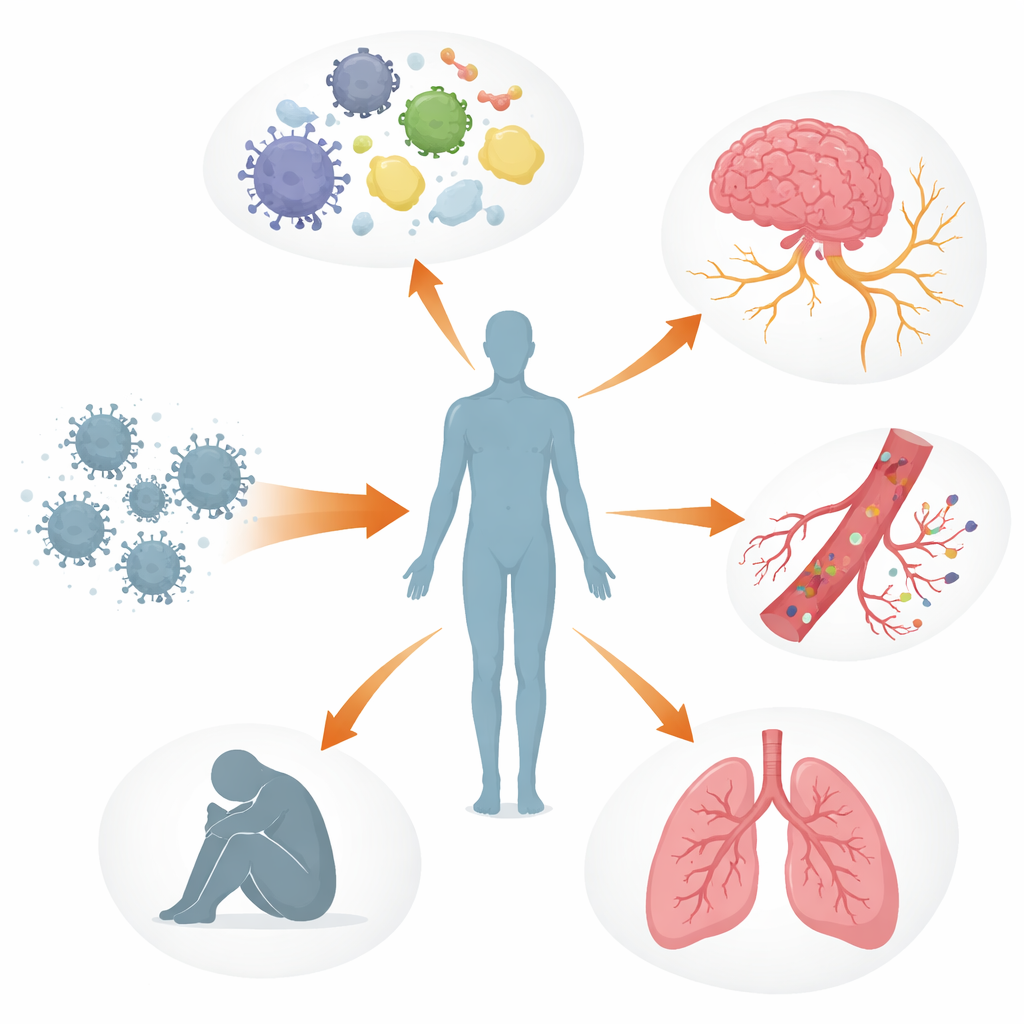
Meerdere lichaamssystemen uit balans
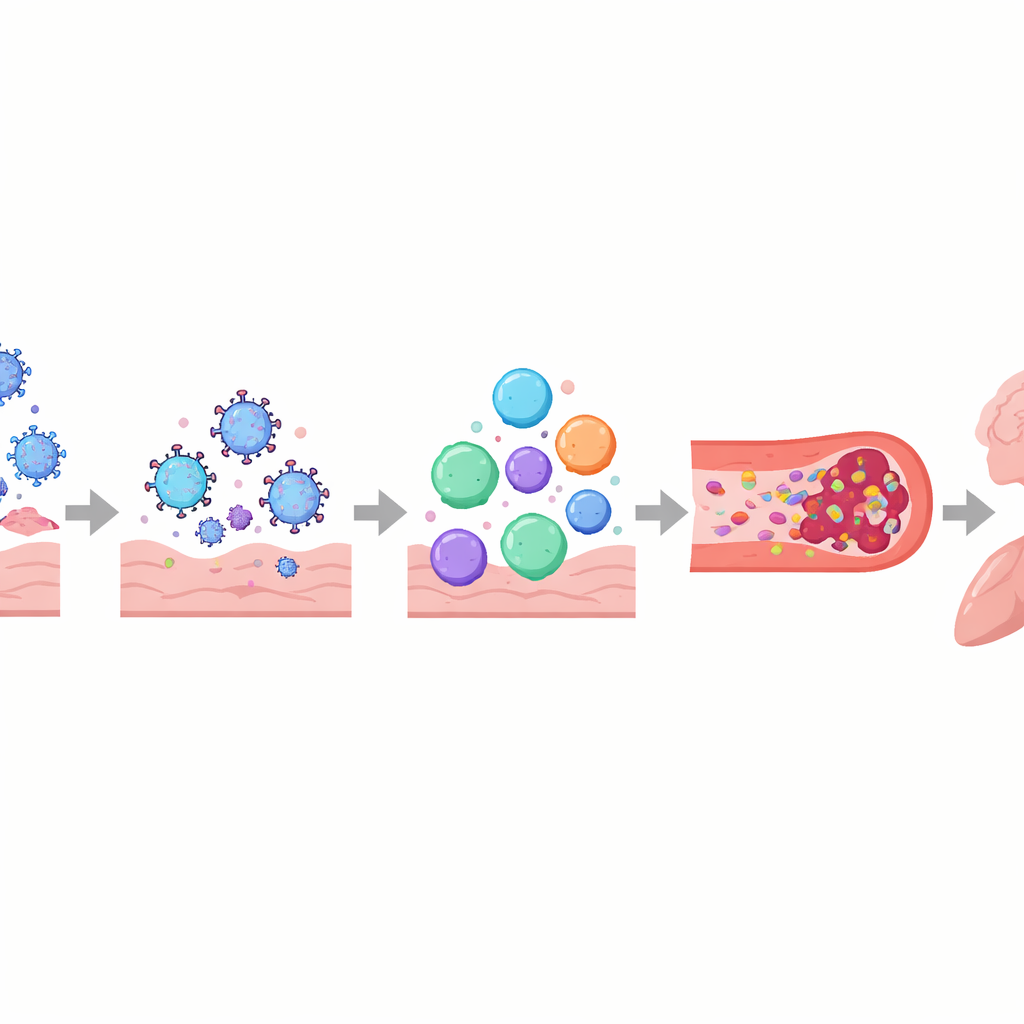
De auteurs beschrijven Long COVID als een gelaagde verstoring van de beheersystemen van het lichaam in plaats van schade aan één orgaan alleen. Het immuunsysteem kan aanblijven of de verkeerde kant op gestuurd worden, met veranderde signaalmoleculen, uitgeputte virusbestrijdende cellen en, bij sommige mensen, antilichamen die lijken te reageren tegen eigen weefsels, inclusief zenuwen en bloedvaten. Tegelijkertijd kunnen virusresten of virale eiwitten maanden tot jaren blijven bestaan op plaatsen zoals de darm, de hersenen en lymfeklieren. Deze verborgen reservoirs kunnen het immuunsysteem voortdurend prikkelen, wat bijdraagt aan aanhoudende ontsteking en het heractiveren van andere sluimerende virussen zoals het Epstein–Barrvirus. Bloedvaten en de fijne bekleding die ze gezond houdt kunnen ook beschadigd raken, waardoor plaatjes samenklonteren en kleine, hardnekkige “microklonters” vormen die de zuurstoftoevoer naar spieren, hersenen en andere organen kunnen beperken.
Hoe veelvoorkomende klachten kunnen ontstaan
Deze verwarde processen helpen enkele van de meest verontrustende ervaringen van mensen met Long COVID te verklaren. Schade aan het autonome zenuwstelsel en kleine zenuwvezels, samen met een laag bloedvolume en microklonters, kan leiden tot duizeligheid en een snel kloppend hart bij opstaan, vaak gediagnosticeerd als posturaal orthostatisch tachycardiesyndroom (POTS). In de hersenen kunnen lekkende bloed-hersenbarrières, virusresten en geactiveerde immuuncellen bijdragen aan hersenmist, hoofdpijn en stemmingsveranderingen. In de longen kunnen aanhoudende ontsteking en subtiele problemen met de bloedstroom luchtvasthouding en slechte zuurstofuitwisseling veroorzaken, zelfs wanneer standaardbeeldvorming bijna normaal lijkt. In de skeletspieren lijken een slechte bloedvoorziening, mitochondriale traagheid en structurele schade ten grondslag te liggen aan ernstige vermoeidheid en het fenomeen post-inspanning malaise — waarbij zelfs geringe fysieke of mentale inspanning dagen of weken verslechterde klachten teweegbrengt.
Leven met beperkingen en energie doseren
Aangezien er nog geen bewezen ziektemodificerende behandelingen bestaan, is symptoombestrijding cruciaal. Het artikel betoogt dat universeel “gewoon meer bewegen”-advies schadelijk kan zijn, vooral voor degenen die post-inspanningsineenstortingen ervaren. In plaats daarvan vertrouwen veel patiënten op pacing — het zorgvuldig plannen van activiteiten om binnen hun persoonlijke energielimieten te blijven, vaak geholpen door hartslag- of andere draagbare monitors. Vroege proefstudies onderzoeken medicijnen die verkeerd gerichte immuunreacties dempen, problematische antilichamen verwijderen, virale reservoirs aanpakken of de microcircultatie verbeteren, maar de resultaten zijn tot nu toe wisselend en vaak beperkt tot kleine, sterk geselecteerde groepen.
Wat er hierna moet gebeuren
De auteurs concluderen dat Long COVID het beste begrepen kan worden als een groep overlappende biologische subtypes in plaats van één enkele aandoening. Ze pleiten voor grote, zorgvuldig ontworpen studies die symptoomregistratie, beeldvorming, laboratoriumtests en draagbare data combineren om patiënten in zinvolle categorieën te verdelen en betrouwbare markers in bloed of weefsels te identificeren. Dergelijke benaderingen van “precisiegeneeskunde” zouden het mogelijk kunnen maken mensen aan gerichte therapieën te koppelen in plaats van zorg via trial-and-error. Tot die tijd zal Long COVID zorgstelsels en economieën blijven belasten, en zullen miljoenen gehandicapt blijven door een ziekte die begon met een infectie waarvan velen te horen kregen dat die binnen een paar weken voorbij zou zijn.
Bronvermelding: Faghy, M.A., Wüst, R.C.I., Altmann, D.M. et al. Current status and future perspectives on the mechanistic and pathophysiological understanding of long COVID. Commun Med 6, 255 (2026). https://doi.org/10.1038/s43856-025-01300-z
Trefwoorden: long COVID, post-virale aandoening, immuunregulatie, microklonters, post-inspanning malaise