Clear Sky Science · de
Aktueller Stand und Zukunftsperspektiven zum mechanistischen und pathophysiologischen Verständnis von Long COVID
Anhaltende Krankheit nach einer „leichten“ Infektion
Für viele Menschen endete COVID-19 nicht einfach mit dem Abklingen von Fieber und Husten. Monate später leben sie weiterhin mit lähmender Müdigkeit, Gehirnnebel, Schwindel, Atemnot oder Schlafstörungen – einem Zustand, der heute weithin als Long COVID bekannt ist. Dieser Übersichtsartikel fasst die neuesten wissenschaftlichen Erkenntnisse darüber zusammen, was diese langanhaltenden Symptome verursachen könnte, warum sie von Person zu Person so sehr variieren und was nötig sein wird, um sie zuverlässig zu diagnostizieren und wirkungsvoll zu behandeln.
Ein verbreitetes Problem mit vielen Gesichtern
Long COVID ist keine seltene Laune. Je nach Definition und Messmethode haben weltweit zig Millionen bis hunderte Millionen Menschen anhaltende Beschwerden nach einer SARS-CoV-2-Infektion erlebt. Diese Probleme können selbst nach milden oder symptomfreien Verläufen auftreten und nahezu jedes Organsystem betreffen; mehr als 200 verschiedene Beschwerden wurden beschrieben. Viele Patientinnen und Patienten sind nicht in der Lage, zu arbeiten oder den Alltag zu bewältigen, was zu erheblichen persönlichen, gesundheitlichen und wirtschaftlichen Belastungen führt. Dennoch gibt es bis heute keinen einheitlichen Test, keine eindeutige Falldefinition und keine zugelassene Heilung – nur erste Hinweise und experimentelle Ansätze.
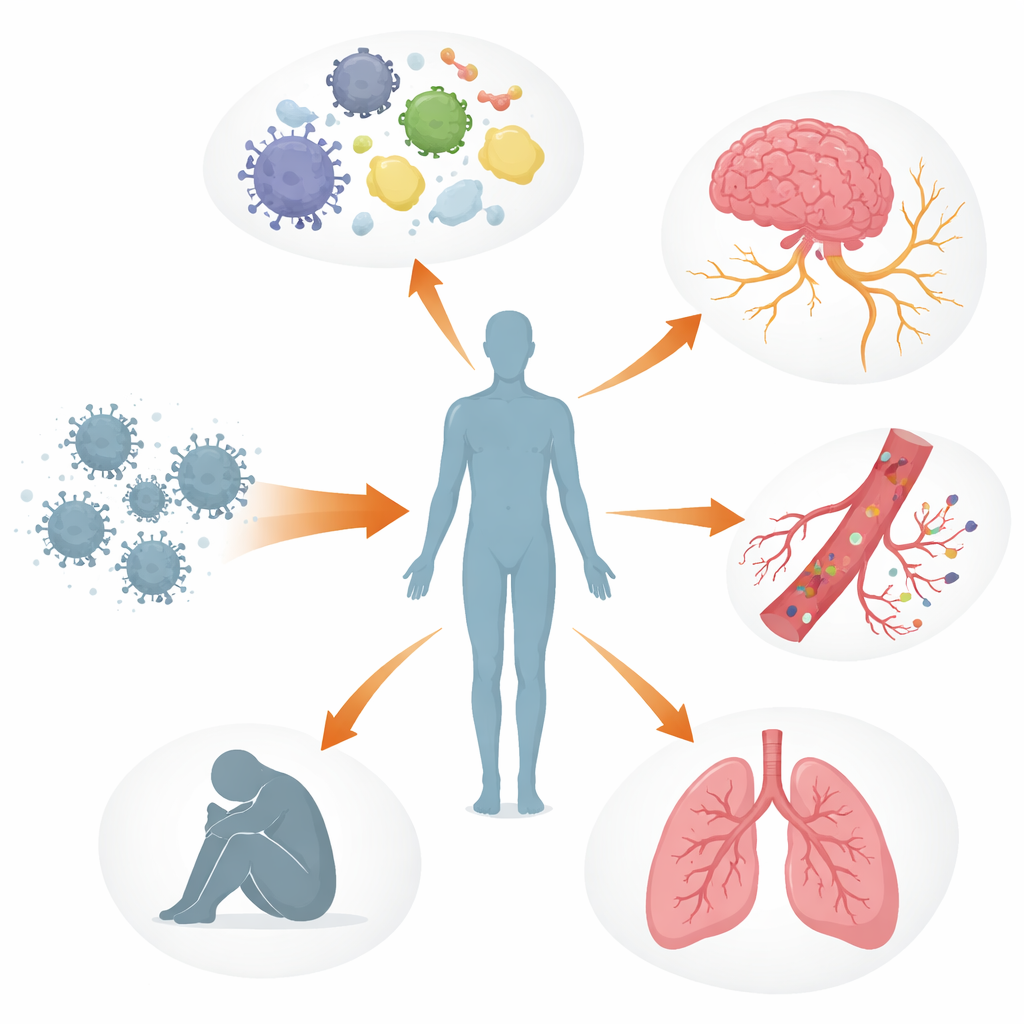
Mehrere Körpersysteme aus dem Gleichgewicht
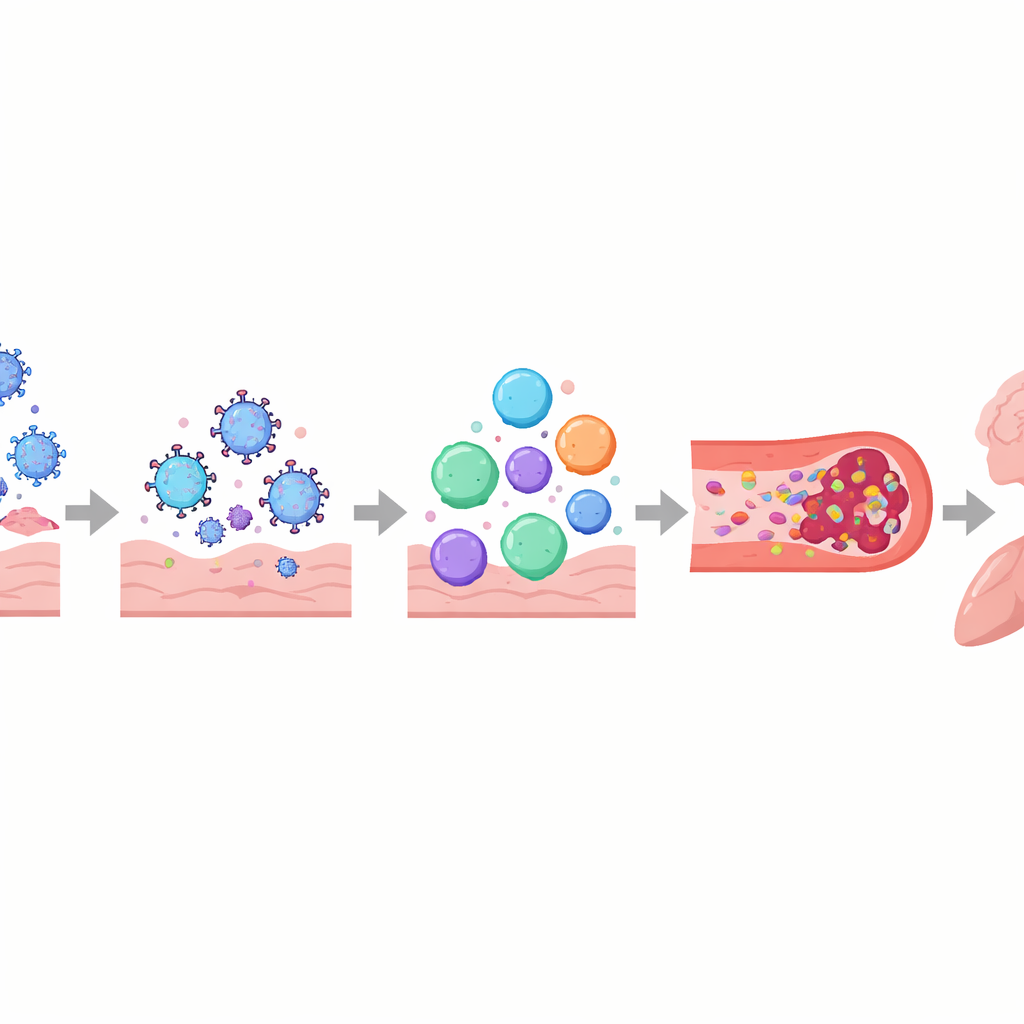
Die Autorinnen und Autoren beschreiben Long COVID eher als mehrschichtige Störung der Steuerungssysteme des Körpers denn als Schädigung eines einzelnen Organs. Das Immunsystem kann weiterhin aktiviert oder fehlgeleitet sein, mit veränderten Botenstoffen, erschöpften antiviralen Zellen und bei manchen Menschen Antikörpern, die offenbar körpereigene Gewebe wie Nerven und Blutgefäße angreifen. Parallel dazu können Virusbestandteile oder -proteine monatelang bis Jahre in Bereichen wie Darm, Gehirn und Lymphknoten verweilen. Diese verborgenen Reservoirs könnten das Immunsystem immer wieder triggern, zu anhaltender Entzündung beitragen und das Wiederaufleben anderer ruhender Viren wie des Epstein-Barr-Virus begünstigen. Blutgefäße und die feine Auskleidung, die sie gesund hält, können ebenfalls geschädigt werden, was die Verklumpung von Blutplättchen fördert und winzige, hartnäckige „Mikrothromben“ entstehen lässt, die die Sauerstoffversorgung von Muskeln, Gehirn und anderen Organen einschränken könnten.
Wie typische Symptome entstehen können
Diese verknüpften Prozesse helfen, einige der belastendsten Erfahrungen von Menschen mit Long COVID zu erklären. Schäden am autonomen Nervensystem und an kleinen Nervenfasern, verbunden mit niedrigem Blutvolumen und Mikrothromben, können zu Schwindel und Herzrasen beim Aufstehen führen, oft als posturales orthostatisches Tachykardiesyndrom (POTS) diagnostiziert. Im Gehirn können durchlässige Blut-Hirn-Schranken, virale Überreste und aktivierte Immunzellen zu Gehirnnebel, Kopfschmerzen und Stimmungsschwankungen beitragen. In der Lunge können anhaltende Entzündungen und subtile Durchblutungsstörungen Luftstau und eingeschränkten Gasaustausch verursachen, selbst wenn Standarduntersuchungen nahezu normal erscheinen. In der Skelettmuskulatur scheinen mangelhafte Durchblutung, verlangsamte Mitochondrienfunktion und strukturelle Schädigungen der schweren Müdigkeit und dem Phänomen der postexertionalen Verschlechterung zugrunde zu liegen – wobei schon geringe körperliche oder geistige Anstrengung Tage bis Wochen anhaltend verschlechterte Symptome auslösen kann.
Mit Grenzen leben und Energie einteilen
Da noch keine krankheitsmodifizierenden Therapien gesichert sind, ist das Management der Symptome entscheidend. Die Arbeit argumentiert, dass pauschale Ratschläge wie „einfach mehr Sport“ schädlich sein können, insbesondere für diejenigen, die postexertionale Zusammenbrüche erleben. Stattdessen orientieren sich viele Patientinnen und Patienten an sogenannter Pacing-Strategie – Aktivitätsplanung, um innerhalb der eigenen Energieressourcen zu bleiben, oft unterstützt durch Herzfrequenz- oder andere Wearable-Messungen. Erste Studien prüfen Medikamente, die fehlgerichtete Immunreaktionen dämpfen, problematische Antikörper entfernen, virale Reservoirs angreifen oder die Mikrozirkulation verbessern sollen; die Ergebnisse sind bislang jedoch gemischt und häufig auf kleine, streng ausgewählte Gruppen beschränkt.
Was als Nächstes geschehen muss
Die Autorinnen und Autoren schließen daraus, dass Long COVID am besten als Gruppe überlappender biologischer Subtypen verstanden wird und nicht als eine einzige Erkrankung. Sie fordern groß angelegte, sorgfältig entworfene Studien, die Symptomverfolgung, Bildgebung, Laboruntersuchungen und Wearable-Daten kombinieren, um Patientinnen und Patienten in sinnvolle Kategorien zu sortieren und zuverlässige Marker im Blut oder Gewebe zu identifizieren. Solche „Präzisionsmedizin“-Ansätze könnten es ermöglichen, Menschen gezielten Therapien zuzuordnen statt mit Trial-and-Error vorzugehen. Bis dahin wird Long COVID Gesundheitssysteme und Volkswirtschaften weiter belasten, und Millionen bleiben durch eine Krankheit behindert, die mit einer Infektion begann, von der vielen gesagt wurde, sie würde nach ein paar Wochen vorübergehen.
Zitation: Faghy, M.A., Wüst, R.C.I., Altmann, D.M. et al. Current status and future perspectives on the mechanistic and pathophysiological understanding of long COVID. Commun Med 6, 255 (2026). https://doi.org/10.1038/s43856-025-01300-z
Schlüsselwörter: Long COVID, postvirale Erkrankung, Immunfehlregulation, Mikrothromben, postexertionale Verschlechterung