Clear Sky Science · it
Stato attuale e prospettive future sulla comprensione meccanicistica e fisiopatologica del long COVID
Malattia persistente dopo un’infezione “lieve”
Per molte persone, la COVID-19 non è finita quando la febbre acuta e la tosse sono diminuite. Mesi dopo continuano a convivere con stanchezza schiacciante, nebbia mentale, vertigini, mancanza di fiato o disturbi del sonno — una condizione ormai nota come Long COVID. Questo articolo di revisione mette insieme le evidenze più recenti su ciò che potrebbe causare questi sintomi di lunga durata, perché variano tanto da individuo a individuo e cosa servirà per diagnosticarli e trattarli in modo efficace.
Un problema comune con molte facce
Il Long COVID non è una rarità curiosa. A seconda di come viene definito e misurato, decine o centinaia di milioni di persone nel mondo hanno sperimentato sintomi persistenti dopo l’infezione da SARS-CoV-2. Questi problemi possono manifestarsi anche dopo casi lievi o asintomatici e possono coinvolgere quasi ogni sistema d’organo, con oltre 200 diversi disturbi segnalati. Molti pazienti non sono in grado di lavorare o gestire le attività quotidiane, con pesanti costi personali, per i sistemi sanitari e per l’economia. Eppure non esiste ancora un test univoco accettato, una definizione di caso chiara o una cura approvata — solo indizi emergenti e approcci sperimentali.
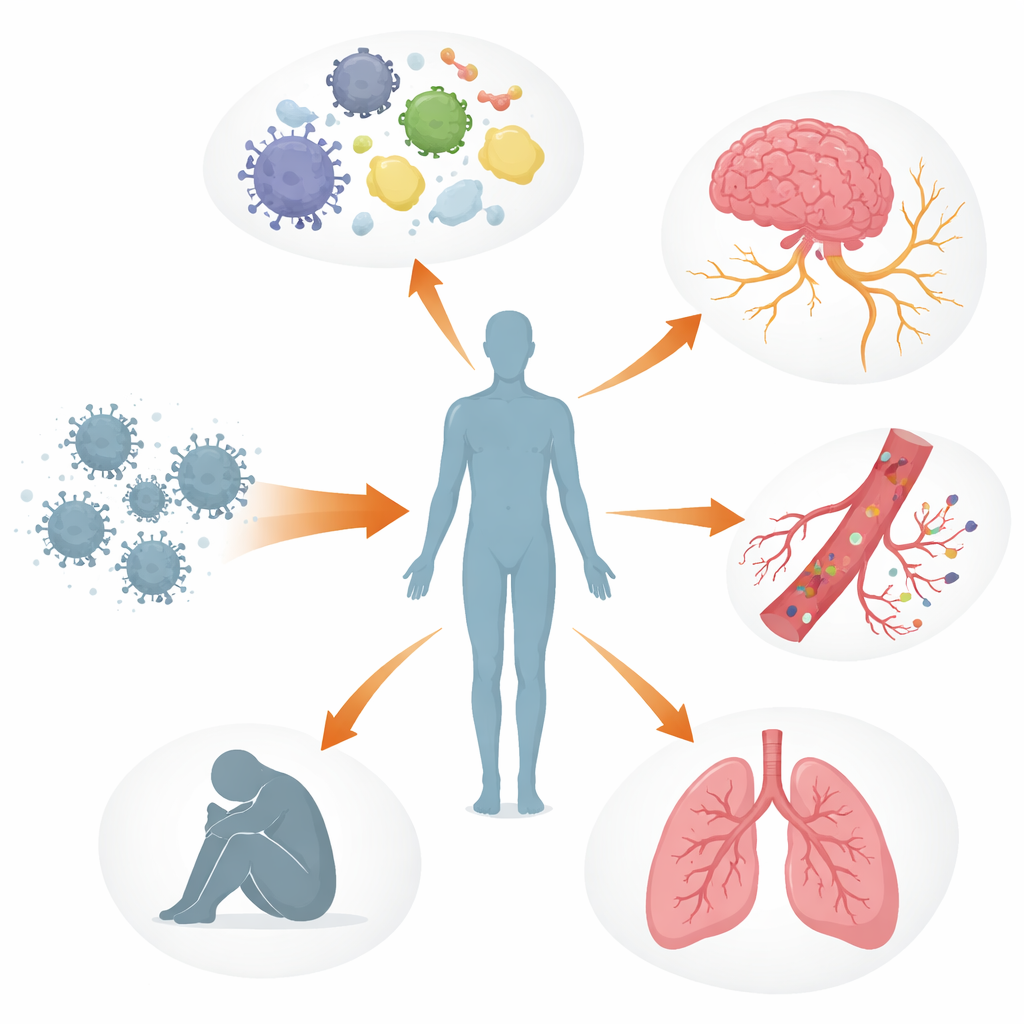
Molti sistemi corporei fuori equilibrio
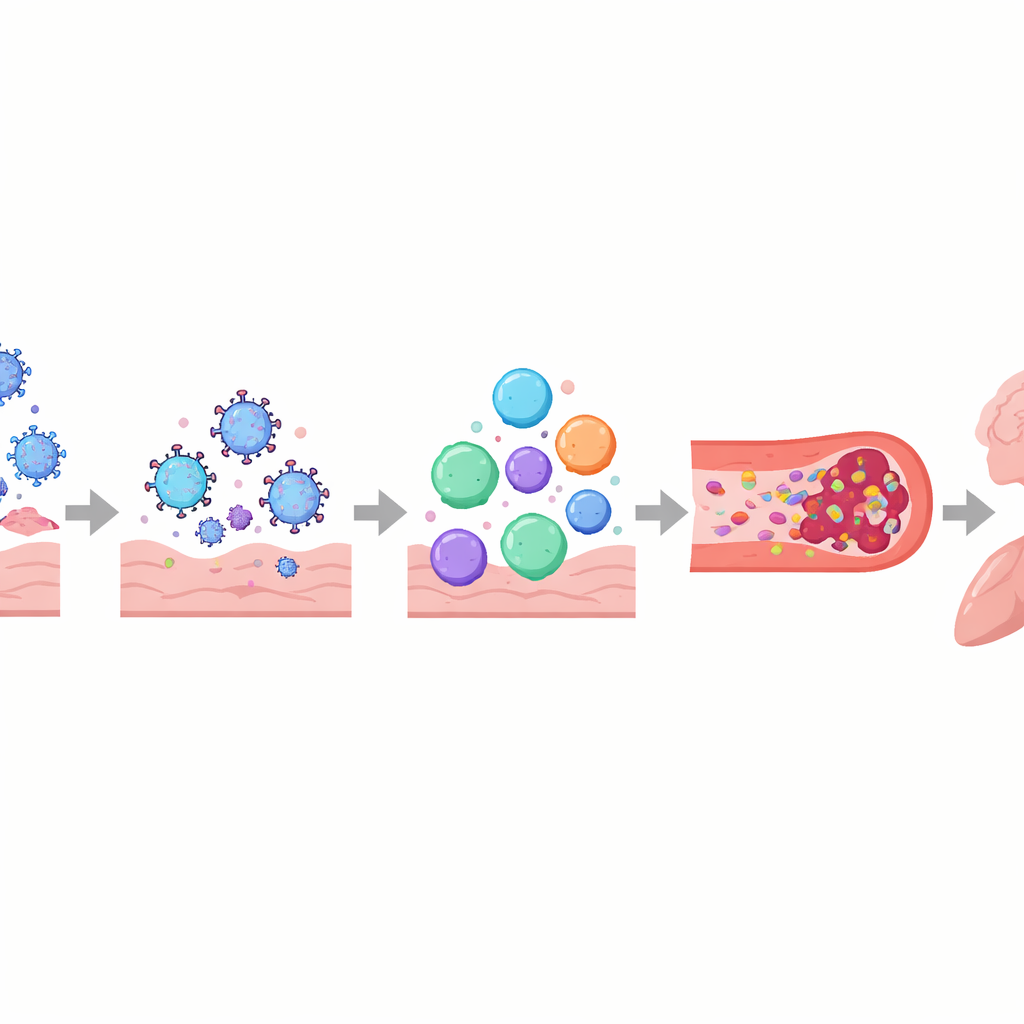
Gli autori descrivono il Long COVID come un disturbo a più livelli dei sistemi di controllo corporei piuttosto che come un danno limitato a un singolo organo. Il sistema immunitario può rimanere attivato o disallineato, con molecole segnalatrici alterate, cellule antivirali esauste e, in alcune persone, anticorpi che sembrano attaccare i tessuti dell’organismo, inclusi nervi e vasi sanguigni. Parallelamente, frammenti di virus o proteine virali possono persistere in sedi come l’intestino, il cervello e i linfonodi per mesi o anni. Questi serbatoi nascosti possono continuare a stimolare il sistema immunitario, contribuendo all’infiammazione persistente e alla riattivazione di altri virus dormienti come il virus di Epstein–Barr. Anche i vasi sanguigni e il sottile rivestimento che ne mantiene la salute possono essere danneggiati, favorendo l’aggregazione piastrinica e la formazione di piccoli, ostinati “microcoaguli” che possono limitare la fornitura di ossigeno ai muscoli, al cervello e ad altri organi.
Come possono emergere i sintomi comuni
Questi processi intrecciati aiutano a spiegare alcune delle esperienze più angustiose riportate dalle persone con Long COVID. Il danno al sistema nervoso autonomo e alle piccole fibre nervose, insieme a basso volume ematico e microcoaguli, può provocare vertigini e battito accelerato in piedi, spesso diagnosticati come sindrome da tachicardia ortostatica posturale (POTS). Nel cervello, barriere emato‑encefaliche più permeabili, residui virali e cellule immunitarie attivate possono contribuire a nebbia mentale, mal di testa e cambiamenti dell’umore. Nei polmoni, l’infiammazione persistente e problemi sottili del flusso sanguigno possono causare intrappolamento d’aria e scambi gassosi compromessi, anche quando le immagini standard appaiono quasi normali. Nel muscolo scheletrico, scarso apporto di sangue, rallentamento mitocondriale e danno strutturale sembrano essere alla base della fatica severa e del fenomeno del malessere post-sforzo — dove anche uno sforzo fisico o mentale lieve scatena giorni o settimane di peggioramento dei sintomi.
Vivere con limiti e gestire l’energia
Poiché non esistono ancora trattamenti modificanti la malattia comprovati, la gestione dei sintomi è cruciale. L’articolo sostiene che consigli generici del tipo “basta fare più esercizio” possono essere dannosi, specialmente per chi sperimenta crolli post-sforzo. Molti pazienti si affidano invece al pacing — pianificare con cura l’attività per rimanere entro i propri limiti energetici personali, spesso aiutati da monitor del battito cardiaco o altri dispositivi indossabili. Studi preliminari stanno esplorando farmaci che smorzino risposte immunitarie disallineate, rimuovano anticorpi problematici, prendano di mira i serbatoi virali o migliorino la microcircolazione, ma finora i risultati sono contrastanti e spesso limitati a gruppi piccoli e altamente selezionati.
Cosa occorre fare in futuro
Gli autori concludono che il Long COVID è meglio inteso come un insieme di sottotipi biologici sovrapposti piuttosto che come un singolo disturbo. Chiedono studi ampi e ben progettati che combinino il tracciamento dei sintomi, immagini, esami di laboratorio e dati da dispositivi indossabili per classificare i pazienti in categorie significative e identificare marcatori affidabili nel sangue o nei tessuti. Approcci di “medicina di precisione” di questo tipo potrebbero rendere possibile abbinare le persone a terapie mirate invece di ricorrere a tentativi ed errori. Fino ad allora, il Long COVID continuerà a mettere sotto pressione i sistemi sanitari e le economie, e milioni di persone resteranno disabilitate da una malattia iniziata con un’infezione che a molti era stata detto sarebbe passata in un paio di settimane.
Citazione: Faghy, M.A., Wüst, R.C.I., Altmann, D.M. et al. Current status and future perspectives on the mechanistic and pathophysiological understanding of long COVID. Commun Med 6, 255 (2026). https://doi.org/10.1038/s43856-025-01300-z
Parole chiave: long COVID, malattia post-virale, disregolazione del sistema immunitario, microcoaguli, malessere post-sforzo