Clear Sky Science · pl
Aktualny stan i perspektywy na przyszłość w mechanistycznym i patofizjologicznym rozumieniu długiego COVID
Utrzymująca się choroba po „łagodnym” zakażeniu
Dla wielu osób COVID-19 nie zakończył się wraz z ustąpieniem gorączki i kaszlu. Miesiące później wciąż borykają się z miażdżącym zmęczeniem, mgłą mózgową, zawrotami głowy, dusznością czy problemami ze snem — stanem znanym dziś powszechnie jako długi COVID. Ten artykuł przeglądowy zbiera najnowsze badania nad możliwymi przyczynami tych długotrwałych objawów, dlaczego różnią się one tak mocno w zależności od osoby oraz co będzie potrzebne, by skutecznie je diagnozować i leczyć.
Pospolity problem o wielu obliczach
Długi COVID nie jest rzadką ciekawostką. W zależności od definicji i metod pomiaru, dziesiątki do setek milionów ludzi na świecie doświadczyły utrzymujących się objawów po zakażeniu SARS-CoV-2. Problemy te mogą pojawić się nawet po łagodnych zakażeniach lub przebiegu bezobjawowym i mogą dotyczyć niemal każdego układu narządów, przy zgłaszaniu ponad 200 różnych dolegliwości. Wiele osób nie jest w stanie pracować ani radzić sobie z codziennymi obowiązkami, co generuje duże koszty osobiste, dla systemów opieki zdrowotnej i gospodarki. Mimo to nadal nie ma jednego uzgodnionego testu, klarownej definicji przypadku ani zatwierdzonego lekarstwa — jedynie narastające wskazówki i podejścia eksperymentalne.
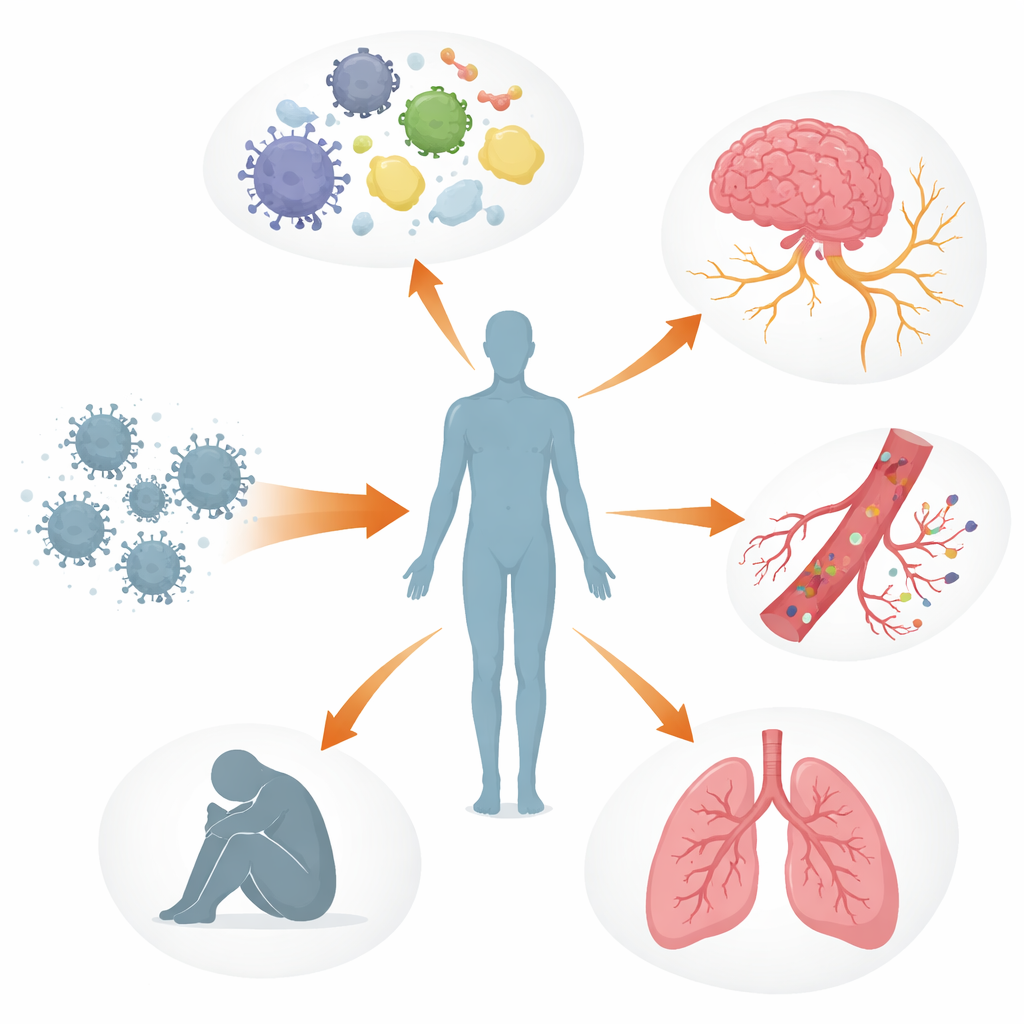
Wiele układów ciała poza równowagą
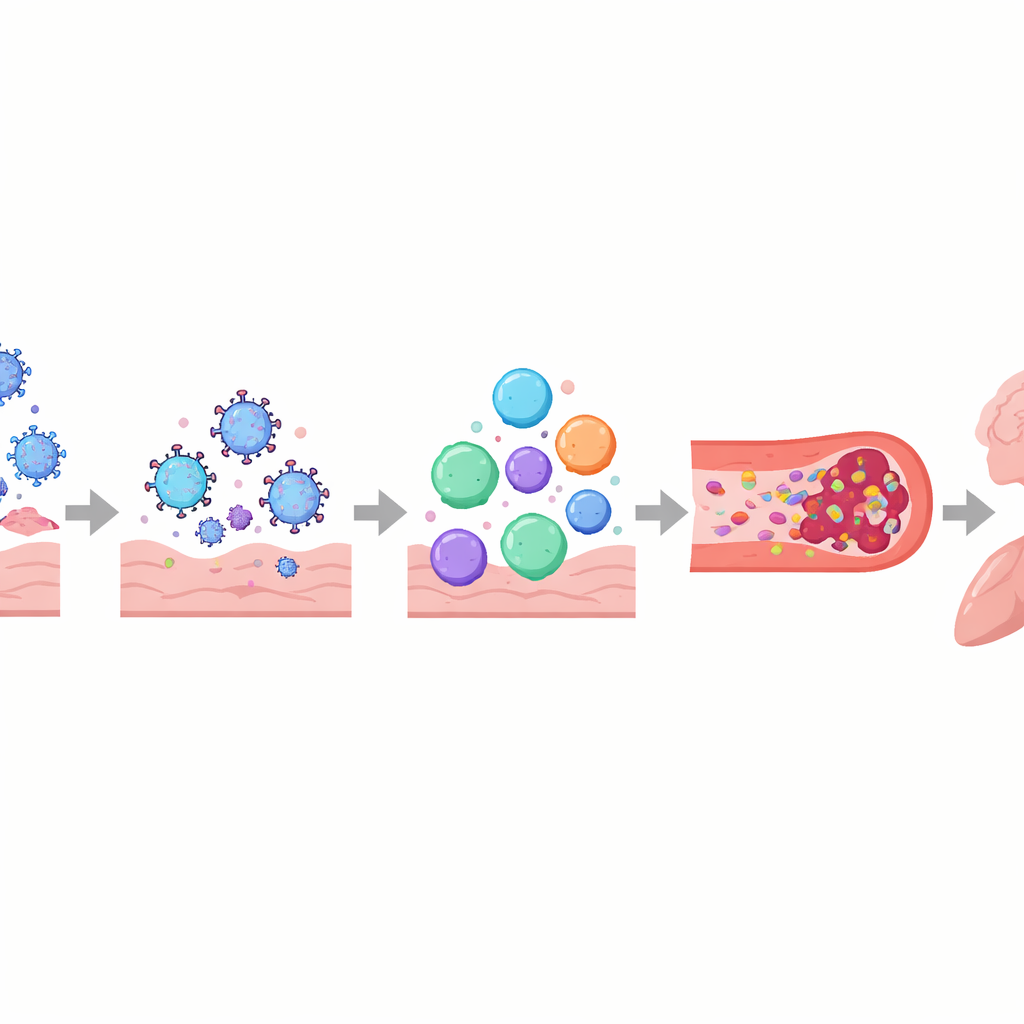
Autorzy opisują długi COVID jako wielowarstwowe zaburzenie systemów kontrolnych organizmu, a nie uszkodzenie jednego narządu. Układ odpornościowy może pozostawać włączony lub działać nieprawidłowo, ze zmienionymi cząsteczkami sygnałowymi, wyczerpanymi komórkami walczącymi z wirusem i u niektórych osób przeciwciałami, które wydają się atakować własne tkanki, w tym nerwy i ściany naczyń. Równolegle fragmenty wirusa lub jego białka mogą utrzymywać się w miejscach takich jak jelita, mózg czy węzły chłonne przez miesiące, a nawet lata. Ukryte rezerwuary mogą stale pobudzać układ odpornościowy, przyczyniając się do przewlekłego zapalenia i reaktywacji innych uśpionych wirusów, jak wirus Epsteina–Barra. Uszkodzeniu mogą ulegać również naczynia krwionośne i delikatna wyściółka je ochraniająca, co sprzyja zlepianiu się płytek i powstawaniu drobnych, uporczywych „mikrozakrzepów”, które mogą ograniczać dostarczanie tlenu do mięśni, mózgu i innych narządów.
Jak mogą powstawać powszechne objawy
Te splecione procesy pomagają wyjaśnić niektóre z najbardziej dokuczliwych doświadczeń zgłaszanych przez osoby z długim COVID. Uszkodzenie autonomicznego układu nerwowego i drobnych włókien nerwowych, wraz z niską objętością krwi i mikrozakrzepami, może prowadzić do zawrotów głowy i przyspieszonego bicia serca przy wstawaniu, często rozpoznawanego jako zespół posturalnej tachykardii ortostatycznej (POTS). W mózgu nieszczelność bariery krew–mózg, pozostałości wirusa i aktywowane komórki odpornościowe mogą przyczyniać się do mgły mózgowej, bólów głowy i zmian nastroju. W płucach przewlekłe zapalenie i subtelne zaburzenia przepływu krwi mogą powodować zatrzymywanie powietrza i słabą wymianę tlenu, nawet gdy standardowe badania obrazowe wyglądają niemal normalnie. W mięśniach szkieletowych słabe ukrwienie, spowolniona funkcja mitochondriów i uszkodzenia strukturalne wydają się leżeć u podstaw ciężkiego zmęczenia i zjawiska pogorszenia po wysiłku — gdzie nawet niewielki wysiłek fizyczny lub umysłowy wywołuje dni lub tygodnie nasilonych objawów.
Życie z ograniczeniami i zarządzanie energią
Ponieważ nie ma jeszcze udowodnionych terapii modyfikujących przebieg choroby, kluczowe jest leczenie objawowe. Artykuł argumentuje, że uniwersalna rada „po prostu więcej ćwicz” może być szkodliwa, zwłaszcza dla tych, którzy doświadczają załamań po wysiłku. Wielu pacjentów polega zamiast tego na tzw. pacingu — ostrożnym planowaniu aktywności tak, by mieścić się w własnych granicach energetycznych, często przy użyciu monitorów tętna lub innych noszonych urządzeń. We wstępnych badaniach testuje się leki tłumiące błędne odpowiedzi immunologiczne, usuwające problematyczne przeciwciała, celujące w rezerwuary wirusa lub poprawiające mikrokrążenie, ale wyniki jak dotąd są mieszane i często ograniczone do małych, silnie wyselekcjonowanych grup.
Co trzeba zrobić dalej
Autorzy dochodzą do wniosku, że długi COVID najlepiej rozumieć jako grupę nakładających się biologicznych podtypów, a nie jako jedno zaburzenie. Apelują o duże, starannie zaprojektowane badania łączące śledzenie objawów, obrazowanie, testy laboratoryjne i dane z urządzeń noszonych, aby posortować pacjentów na sensowne kategorie i zidentyfikować wiarygodne markery we krwi lub tkankach. Takie podejścia „medycyny precyzyjnej” mogłyby umożliwić dopasowanie osób do ukierunkowanych terapii zamiast leczenia metodą prób i błędów. Do tego czasu długi COVID będzie nadal obciążać systemy opieki zdrowotnej i gospodarki, a miliony pozostaną niezdolne do pracy z powodu choroby, która zaczęła się od zakażenia, o którym wiele osób słyszało, że minie w ciągu kilku tygodni.
Cytowanie: Faghy, M.A., Wüst, R.C.I., Altmann, D.M. et al. Current status and future perspectives on the mechanistic and pathophysiological understanding of long COVID. Commun Med 6, 255 (2026). https://doi.org/10.1038/s43856-025-01300-z
Słowa kluczowe: długi COVID, choroba po zakażeniu wirusowym, dysregulacja układu odpornościowego, mikrozakrzepy, pogorszenie po wysiłku