Clear Sky Science · pt
Situação atual e perspectivas futuras sobre a compreensão mecanicista e fisiopatológica da COVID longa
Doença persistente após uma infecção “leve”
Para muitas pessoas, a COVID-19 não terminou quando a febre e a tosse agudas desapareceram. Meses depois, elas ainda convivem com fadiga esmagadora, névoa mental, tontura, falta de ar ou problemas de sono — uma condição agora amplamente conhecida como COVID longa. Este artigo de revisão reúne a ciência mais recente sobre o que pode estar causando esses sintomas duradouros, por que variam tanto entre as pessoas e o que será necessário para diagnosticá‑los e tratá‑los de forma eficaz.
Um problema comum com muitas faces
A COVID longa não é uma curiosidade rara. Dependendo de como é definida e medida, dezenas a centenas de milhões de pessoas no mundo experimentaram sintomas persistentes após a infecção por SARS‑CoV‑2. Esses problemas podem surgir mesmo após casos leves ou assintomáticos e podem afetar quase todos os sistemas orgânicos, com mais de 200 queixas diferentes relatadas. Muitos pacientes ficam incapazes de trabalhar ou de realizar tarefas diárias, gerando grandes custos pessoais, sistêmicos e econômicos. Ainda assim, não existe um teste único aceito, nem uma definição de caso clara e nem uma cura aprovada — apenas pistas emergentes e abordagens experimentais.
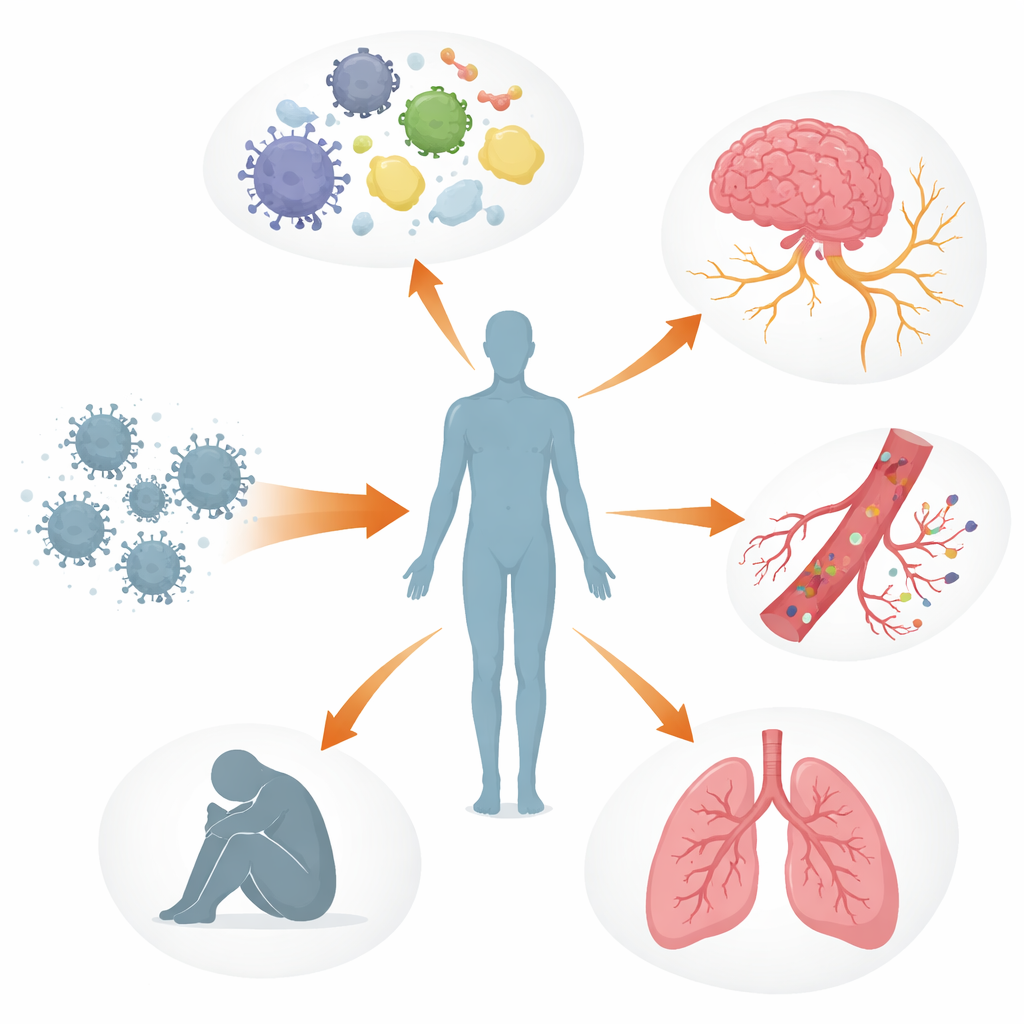
Múltiplos sistemas do corpo fora de equilíbrio
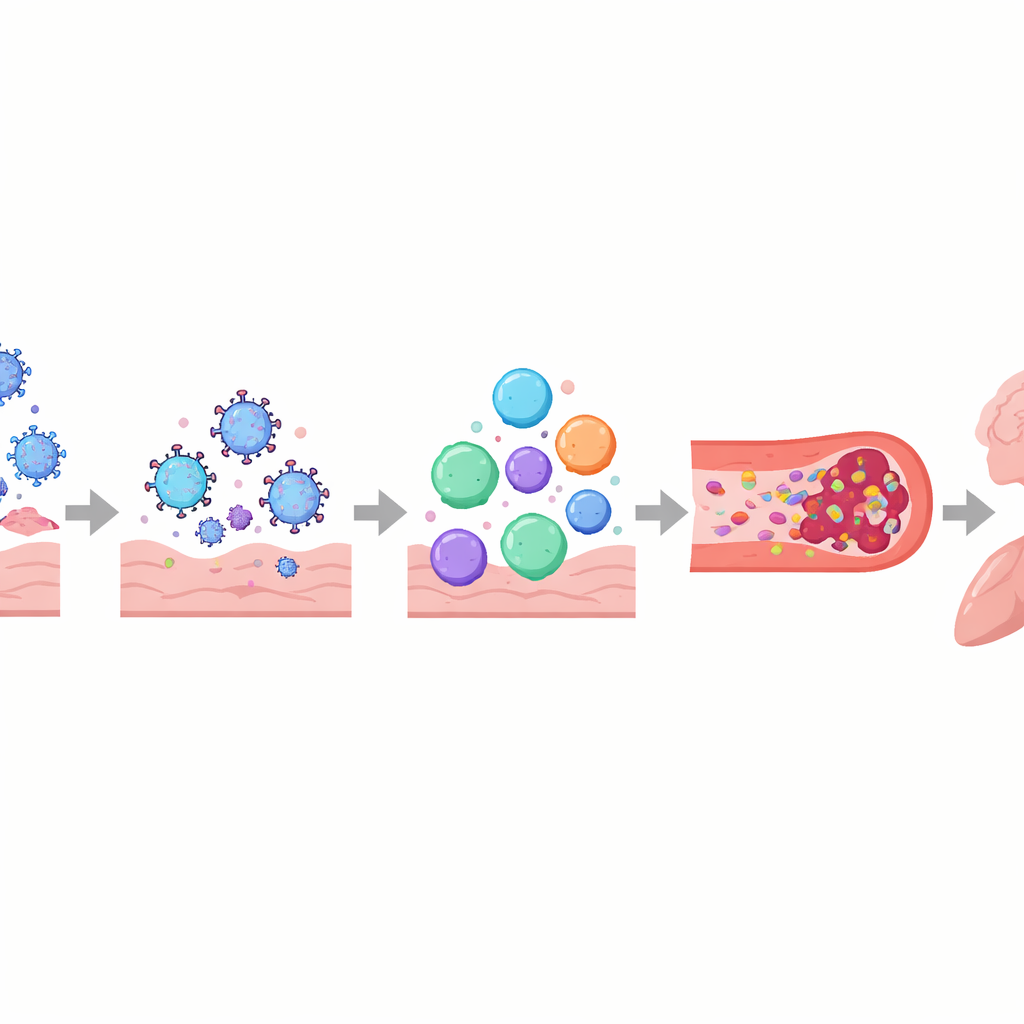
Os autores descrevem a COVID longa como uma perturbação em camadas dos sistemas de controle do corpo, em vez de um dano a um único órgão. O sistema imune pode permanecer ativado ou mal direcionado, com moléculas de sinalização alteradas, células de defesa exauridas e, em algumas pessoas, anticorpos que parecem atacar os próprios tecidos do corpo, incluindo nervos e vasos sanguíneos. Em paralelo, fragmentos virais ou proteínas virais podem persistir em locais como intestino, cérebro e linfonodos por meses a anos. Esses reservatórios ocultos podem continuar a estimular o sistema imune, contribuindo para inflamação contínua e para o reativamento de outros vírus dormentes, como o Epstein–Barr. Os vasos sanguíneos e o revestimento delicado que os mantém saudáveis também podem ser lesionados, favorecendo a agregação de plaquetas e a formação de pequenos e persistentes “microcoágulos” que podem restringir o fornecimento de oxigênio a músculos, cérebro e outros órgãos.
Como sintomas comuns podem surgir
Esses processos entrelaçados ajudam a explicar algumas das experiências mais angustiantes relatadas por pessoas com COVID longa. Lesões no sistema nervoso autônomo e nas pequenas fibras nervosas, juntamente com baixo volume sanguíneo e microcoágulos, podem causar tontura e batimento cardíaco acelerado ao ficar em pé, frequentemente diagnosticados como síndrome de taquicardia postural ortostática (POTS). No cérebro, barreiras hematoencefálicas mais permeáveis, remanescentes virais e células imunes ativadas podem contribuir para névoa mental, dores de cabeça e alterações de humor. Nos pulmões, inflamação persistente e problemas sutis do fluxo sanguíneo podem causar aprisionamento de ar e troca gasosa prejudicada, mesmo quando exames de imagem padrão parecem quase normais. No músculo esquelético, suprimento sanguíneo insuficiente, lentidão mitocondrial e danos estruturais parecem estar por trás da fadiga severa e do fenômeno do mal‑estar pós‑esforço — em que mesmo um esforço físico ou mental leve desencadeia dias ou semanas de piora dos sintomas.
Viver com limites e gerenciar a energia
Como ainda não existem tratamentos modificadores de doença comprovados, o manejo dos sintomas é crucial. O artigo argumenta que conselhos do tipo “apenas faça mais exercício” podem ser prejudiciais, especialmente para quem sofre de colapsos pós‑esforço. Em vez disso, muitos pacientes dependem do pacing — planejar cuidadosamente as atividades para se manter dentro de seus limites de energia pessoais, frequentemente auxiliados por monitores de frequência cardíaca ou outros dispositivos vestíveis. Ensaios iniciais estão explorando medicamentos que reduzam respostas imunes mal direcionadas, eliminem anticorpos problemáticos, alvejem reservatórios virais ou melhorem a microcirculação, mas os resultados até agora são mistos e frequentemente limitados a pequenos grupos altamente selecionados.
O que precisa acontecer a seguir
Os autores concluem que a COVID longa é melhor entendida como um conjunto de subtipos biológicos sobrepostos, em vez de um único transtorno. Eles pedem estudos amplos e cuidadosamente desenhados que combinem acompanhamento de sintomas, imagem, exames laboratoriais e dados de dispositivos vestíveis para classificar os pacientes em categorias significativas e identificar marcadores confiáveis no sangue ou em tecidos. Abordagens de “medicina de precisão” assim poderiam permitir corresponder as pessoas a terapias direcionadas em vez de cuidados por tentativa e erro. Até lá, a COVID longa continuará a pressionar os sistemas de saúde e as economias, e milhões permanecerão incapacitados por uma doença que começou com uma infecção que muitos foram informados que passaria em algumas semanas.
Citação: Faghy, M.A., Wüst, R.C.I., Altmann, D.M. et al. Current status and future perspectives on the mechanistic and pathophysiological understanding of long COVID. Commun Med 6, 255 (2026). https://doi.org/10.1038/s43856-025-01300-z
Palavras-chave: COVID longa, doença pós-viral, desregulação imune, microcoágulos, mal-estar pós-esforço