Clear Sky Science · pl
Wykorzystanie bispecyficznego białka zaangażowującego αGD2 × αCD3 do celowania w guzy płuc nadekspresujące GD2
Dlaczego skierowanie układu odpornościowego przeciwko rakowi płuca ma znaczenie
Rak płuca pozostaje jednym z najgroźniejszych nowotworów na świecie, częściowo dlatego, że często jest rozpoznawany późno i może opierać się standardowym terapiom, takim jak operacja, chemioterapia czy radioterapia. W ostatnich latach naukowcy zaczęli uczyć układ odpornościowy rozpoznawania i precyzyjnego niszczenia komórek nowotworowych. W tej pracy zbadano nowe podejście polegające na zaprojektowaniu specjalnego białka, które fizycznie łączy komórki odpornościowe z komórkami raka płuca noszącymi określony marker na powierzchni, co może otworzyć drogę do bardziej ukierunkowanych i mniej toksycznych terapii.
Szczególna flaga na komórkach raka płuca
Komórki nowotworowe często prezentują na swojej powierzchni nietypowe cząsteczki, które mogą służyć jako flagi dla terapii ukierunkowanych. Jedną z takich „flag” jest GD2, lipidowo-cukrowa cząsteczka występująca w dużych ilościach na niektórych nowotworach, a jedynie w niewielkim stopniu na większości tkanek zdrowych. Autorzy najpierw sprawdzili, jak powszechne jest GD2 w komórkach raka płuca. Korzystając z powszechnie stosowanych linii komórkowych, stwierdzili, że linia gruczolakoraka o nazwie A549 wykazywała znacznie wyższe poziomy GD2 niż inna linia niedrobnokomórkowego raka płuca, NCI-H460. Potwierdziło to, że przynajmniej niektóre nowotwory płuca mocno ekspresjonują GD2 i mogłyby być wyróżnione na podstawie tego markera.
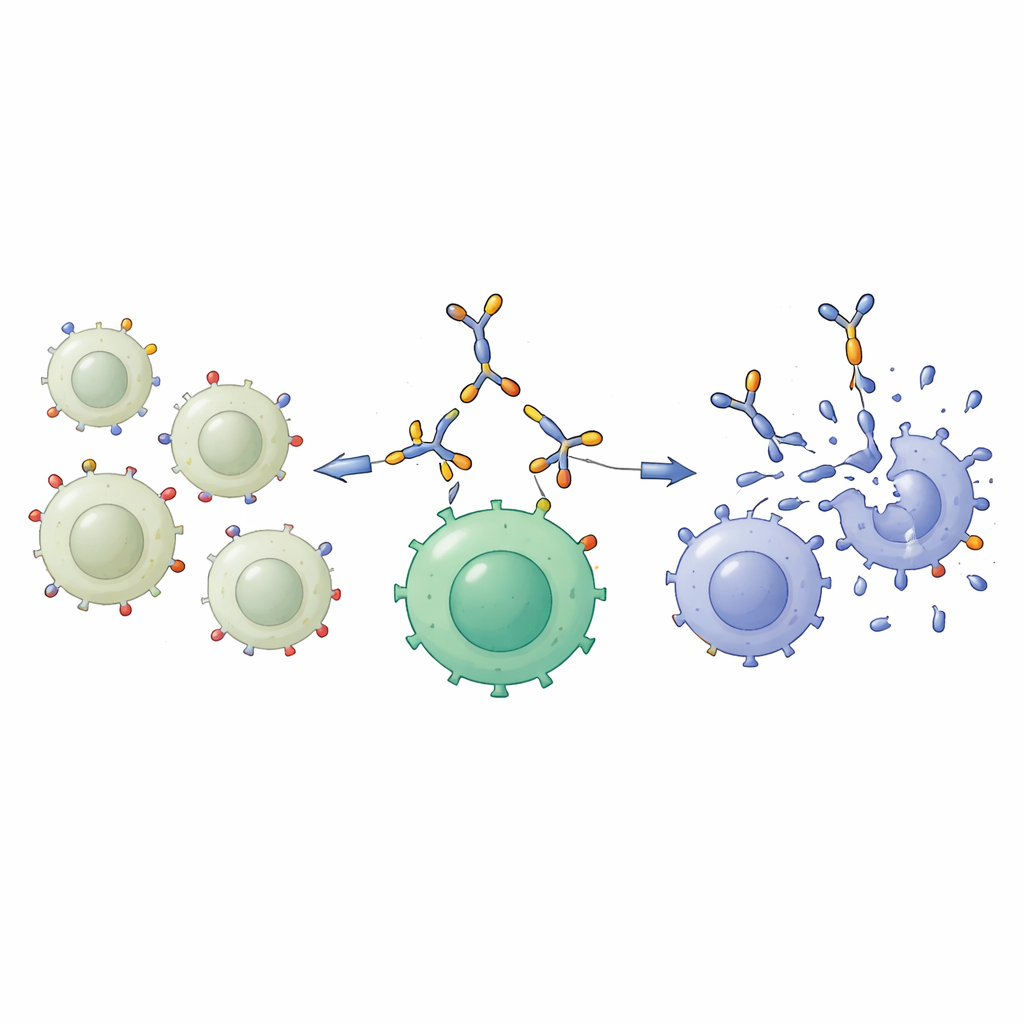
Budowanie molekularnego swatacza
Aby wykorzystać tę różnicę, zespół skonstruował „bispecyficzny protein engager”, kompaktowe białko fuzyjne zaprojektowane do chwytania jednocześnie dwóch typów komórek. Jeden koniec rozpoznaje GD2 na powierzchni komórki nowotworowej; drugi rozpoznaje CD3, kluczową cząsteczkę na komórkach T, głównym narzędziu ataku układu odpornościowego. Wyprodukowane w komórkach pochodzenia ludzkiego i oczyszczone z płynu hodowlanego, to 55-kilodaltonowe białko zachowywało stabilną strukturę i mogło być wykrywane standardowymi metodami biochemicznymi. Badania wiązania wykazały, że dobrze przyłączało się do komórek bogatych w GD2, takich jak A549 i linia raka kości o wysokim poziomie GD2, oraz do komórek T poprzez CD3, natomiast praktycznie nie wiązało się z komórkami z małą ilością GD2 lub CD3. Innymi słowy, działało jako selektywny most molekularny między komórkami nowotworowymi bogatymi w GD2 a komórkami T.
Delikatne pobudzanie komórek odpornościowych
Następnie badacze sprawdzili, czy ten most może aktywować komórki T bez ich uszkadzania. Gdy normalne komórki odpornościowe od zdrowych dawców były eksponowane na nowe białko w warunkach laboratoryjnych, poziomy śmierci komórek pozostały podobne do nieleczonych kontroli i znacznie niższe niż przy silnym, nieswoistym aktywatorze. Jednocześnie bispecyficzne białko popchnęło komórki T do działania: większa ich liczba zaczęła się dzielić i zaczęła ekspresję markerów powierzchniowych związanych z aktywacją. Wzrost był umiarkowany w porównaniu z silnym stymulantem stosowanym w laboratorium, ale wyraźnie powyżej poziomu wyjściowego, co pokazuje, że engager może pobudzić komórki T w kontrolowany sposób.
Wymuszanie bliskiego spotkania z guzami płuc
Najważniejszym testem było sprawdzenie, czy to podejście może zwiększyć efektywność komórek T w zabijaniu komórek raka płuca. Naukowcy najpierw „uzbroili” komórki T, nasycając je bispecyficznym białkiem, tworząc tzw. engager-uzbrojone komórki T. Te uzbrojone i nieuzbrojone komórki T zostały następnie zmieszane z komórkami raka płuca wykazującymi albo niskie, albo wysokie poziomy GD2. W przypadku komórek NCI-H460 o niskim GD2 nie było większej różnicy: oba typy komórek T zabijały tylko ograniczoną liczbę celów. Natomiast przeciwko komórkom A549 o wysokim GD2 uzbrojone komórki T były znacznie bardziej skuteczne, pozostawiając znacznie mniej żywych komórek nowotworowych po dwóch dniach wspólnej hodowli. Mikroskopia potwierdziła, że uzbrojone komórki T skupiały się wokół i niszczyły te bogate w GD2 cele, zgodnie z koncepcją, że molekularny most zbliża oba typy komórek.
Co to może oznaczać dla pacjentów
Podsumowując, badanie pokazuje, że starannie zaprojektowane bispecyficzne białko może bezpiecznie łączyć komórki T z komórkami raka płuca bogatymi w GD2, umiarkowanie zwiększać aktywność komórek T i zdecydowanie zwiększać ich zdolność do zabijania tych komórek nowotworowych in vitro, szczególnie gdy flaga GD2 jest obficie obecna. Choć prace te pozostają na etapie przedklinicznym i prowadzone były w kulturach komórkowych, a nie u pacjentów, sugerują nowe podejście do leczenia raków płuca nadekspresujących GD2. W przyszłości pomiar poziomu GD2 w guzie mógłby pomóc zidentyfikować pacjentów najbardziej skłonnych skorzystać z takich ukierunkowanych „swataczy” immunologicznych, a dalsze badania na zwierzętach i w badaniach klinicznych będą konieczne, by sprawdzić, czy to obietnicowe podejście przekłada się na realne korzyści.
Cytowanie: Sawasdee, N., Panya, A., Sujjitjoon, J. et al. Harnessing a bispecific αGD2 × αCD3 protein engager to target GD2-overexpressing lung tumors. Sci Rep 16, 12920 (2026). https://doi.org/10.1038/s41598-026-42885-2
Słowa kluczowe: immunoterapia raka płuca, celowanie w GD2, bispecyficzny engager, przekierowanie komórek T, nie drobnokomórkowy rak płuca