Clear Sky Science · it
Sfruttare un engager proteico bispecifico αGD2 × αCD3 per mirare ai tumori polmonari con sovraespressione di GD2
Perché è importante indurre il sistema immunitario contro il cancro del polmone
Il cancro del polmone resta uno dei tumori più letali a livello mondiale, in parte perché spesso viene diagnosticato in fase avanzata e può resistere ai trattamenti standard come chirurgia, chemioterapia e radioterapia. Negli ultimi anni i ricercatori hanno iniziato a insegnare al sistema immunitario a riconoscere e distruggere le cellule tumorali in modo più preciso. Questo studio esplora un nuovo approccio progettando una proteina su misura che lega fisicamente le cellule immunitarie alle cellule tumorali polmonari che presentano un determinato marcatore di superficie, aprendo potenzialmente la strada a terapie più mirate e meno tossiche.
Una bandiera speciale sulle cellule del cancro polmonare
Le cellule tumorali spesso espongono sulla superficie molecole insolite che possono fungere da segnali per terapie mirate. Una di queste è GD2, una molecola glucolipidica presente in elevate quantità su alcuni tumori ma solo scarsa su molti tessuti normali. Gli autori hanno innanzitutto verificato quanto sia comune GD2 nelle cellule del cancro polmonare. Utilizzando linee cellulari di laboratorio standard, hanno scoperto che una linea di adenocarcinoma chiamata A549 mostrava quantità di GD2 molto superiori rispetto a un’altra linea di carcinoma polmonare non a piccole cellule, NCI-H460. Ciò ha confermato che almeno alcuni tumori polmonari esprimono intensamente GD2 e potrebbero quindi essere distinti in base a questo marcatore.
Costruire un mediatore molecolare
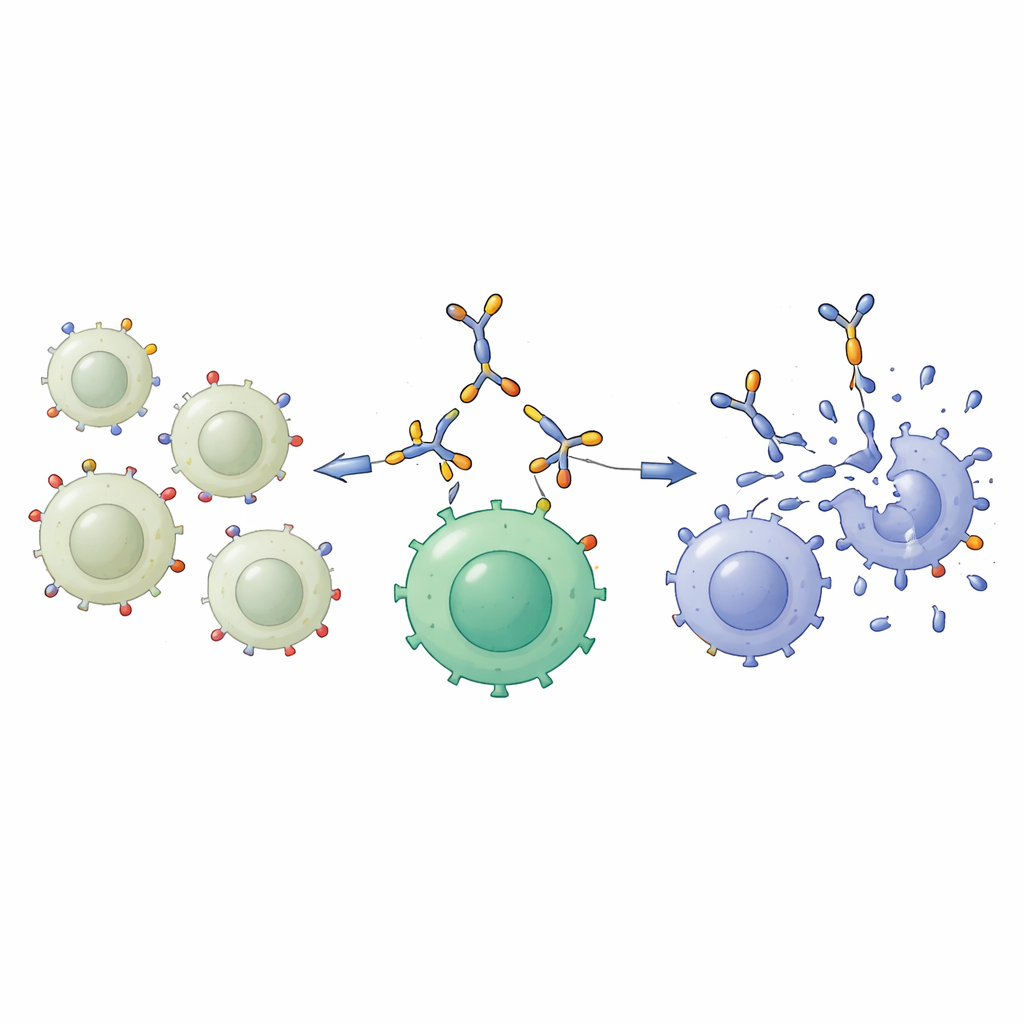
Per sfruttare questa differenza, il gruppo ha ingegnerizzato un "engager proteico bispecifico", una proteina di fusione compatta progettata per legare contemporaneamente due tipi cellulari diversi. Un’estremità riconosce GD2 sulla superficie della cellula tumorale; l’altra riconosce CD3, una molecola chiave sulle cellule T, la principale forza d’attacco del sistema immunitario. Prodotta in cellule di origine umana e purificata dal mezzo di coltura, questa proteina da 55 kilodalton mantiene in modo affidabile la propria struttura ed è rilevabile con metodi biochimici standard. Studi di legame hanno mostrato che si attacca fortemente a cellule con abbondante GD2, come A549 e una linea di tumore osseo ad alto GD2, e alle cellule T attraverso CD3, ma si lega a malapena a cellule con poco o nessun GD2 o CD3. In altre parole, agisce come un ponte molecolare selettivo tra cellule tumorali ricche di GD2 e cellule T.
Risvegliare delicatamente le cellule immunitarie
Successivamente i ricercatori hanno verificato se questo ponte potesse attivare le cellule T senza danneggiarle. Quando cellule immunitarie normali provenienti da donatori sani sono state esposte in laboratorio alla nuova proteina, i livelli di morte cellulare sono rimasti simili ai controlli non trattati e molto inferiori rispetto a un forte attivatore non specifico. Allo stesso tempo, la proteina bispecifica ha stimolato le cellule T: un numero maggiore ha iniziato a dividersi e ha cominciato a esprimere marcatori di superficie associati all’attivazione. L’aumento è stato modesto rispetto a un potente stimolante di laboratorio, ma chiaramente superiore al livello basale, mostrando che l’engager può risvegliare le cellule T in modo controllato.
Forzare un incontro ravvicinato con i tumori polmonari
La prova più importante era verificare se questo approccio potesse aiutare le cellule T a uccidere le cellule tumorali polmonari in modo più efficiente. Gli scienziati hanno prima "armato" le cellule T saturandole con la proteina bispecifica, creando le cosiddette cellule T armate con l’engager. Queste cellule armate e le cellule T non armate sono state quindi mescolate con cellule tumorali polmonari che esprimevano livelli bassi o alti di GD2. Contro le cellule NCI-H460 a basso GD2 c’è stata poca differenza: entrambi i tipi di cellule T hanno ucciso solo un numero limitato di bersagli. Ma contro le cellule A549 ad alto GD2, le cellule T armate sono risultate molto più efficaci, lasciando molti meno tumori vivi dopo due giorni di co-coltura. La microscopia ha confermato che le cellule T armate si raggruppavano attorno a questi bersagli ricchi di GD2 e li distruggevano, coerente con l’idea che il ponte molecolare stesse avvicinando i due tipi cellulari.
Cosa potrebbe significare per i pazienti
Nel complesso, lo studio mostra che una proteina bispecifica progettata con cura può collegare in modo sicuro le cellule T alle cellule tumorali polmonari ricche di GD2, aumentare moderatamente l’attività delle cellule T e incrementare in modo marcato la loro capacità di uccidere quelle cellule tumorali in laboratorio, specialmente quando il marcatore GD2 è abbondante. Pur trattandosi ancora di lavori preclinici condotti in colture cellulari e non su pazienti, ciò suggerisce una nuova strategia per trattare i tumori polmonari che sovraesprimono GD2. In futuro, la misurazione del livello di GD2 in un tumore potrebbe aiutare a identificare i pazienti più propensi a beneficiare di questi “mediatore” immunitari mirati, e saranno necessari ulteriori studi su animali e clinici per vedere se questa promessa si traduce in benefici nel mondo reale.
Citazione: Sawasdee, N., Panya, A., Sujjitjoon, J. et al. Harnessing a bispecific αGD2 × αCD3 protein engager to target GD2-overexpressing lung tumors. Sci Rep 16, 12920 (2026). https://doi.org/10.1038/s41598-026-42885-2
Parole chiave: immunoterapia del cancro polmonare, targeting di GD2, engager bispecifico, ridirezionamento delle cellule T, carcinoma polmonare non a piccole cellule