Clear Sky Science · es
Aprovechar un enganchador proteico bispecífico αGD2 × αCD3 para dirigirse a tumores de pulmón con sobreexpresión de GD2
Por qué importa poner el sistema inmunitario contra el cáncer de pulmón
El cáncer de pulmón sigue siendo uno de los más letales a nivel mundial, en parte porque con frecuencia se diagnostica en fases avanzadas y puede resistir tratamientos convencionales como cirugía, quimioterapia y radioterapia. En los últimos años, los científicos han empezado a enseñar al sistema inmunitario a reconocer y destruir las células cancerosas con mayor precisión. Este estudio explora una nueva manera de hacerlo mediante el diseño de una proteína a medida que enlaza físicamente las células inmunitarias con las células de cáncer de pulmón que llevan un marcador de superficie particular, abriendo potencialmente un camino hacia terapias más selectivas y con menos toxicidad.
Una bandera especial en las células de cáncer de pulmón
Las células cancerosas con frecuencia muestran moléculas inusuales en su superficie que pueden servir como banderas para terapias dirigidas. Una de esas banderas es GD2, una molécula lípido-azucarada que se encuentra en niveles elevados en ciertos tumores pero solo de forma escasa en la mayoría de los tejidos normales. Los autores primero preguntaron qué tan frecuente es GD2 en las células de cáncer de pulmón. Usando líneas celulares estándar de laboratorio, encontraron que una línea de adenocarcinoma llamada A549 presentaba cantidades mucho mayores de GD2 que otra línea de cáncer de pulmón no microcítico, NCI-H460. Esto confirmó que al menos algunos cánceres de pulmón muestran fuertemente GD2 y, por tanto, podrían ser identificados en base a este marcador.
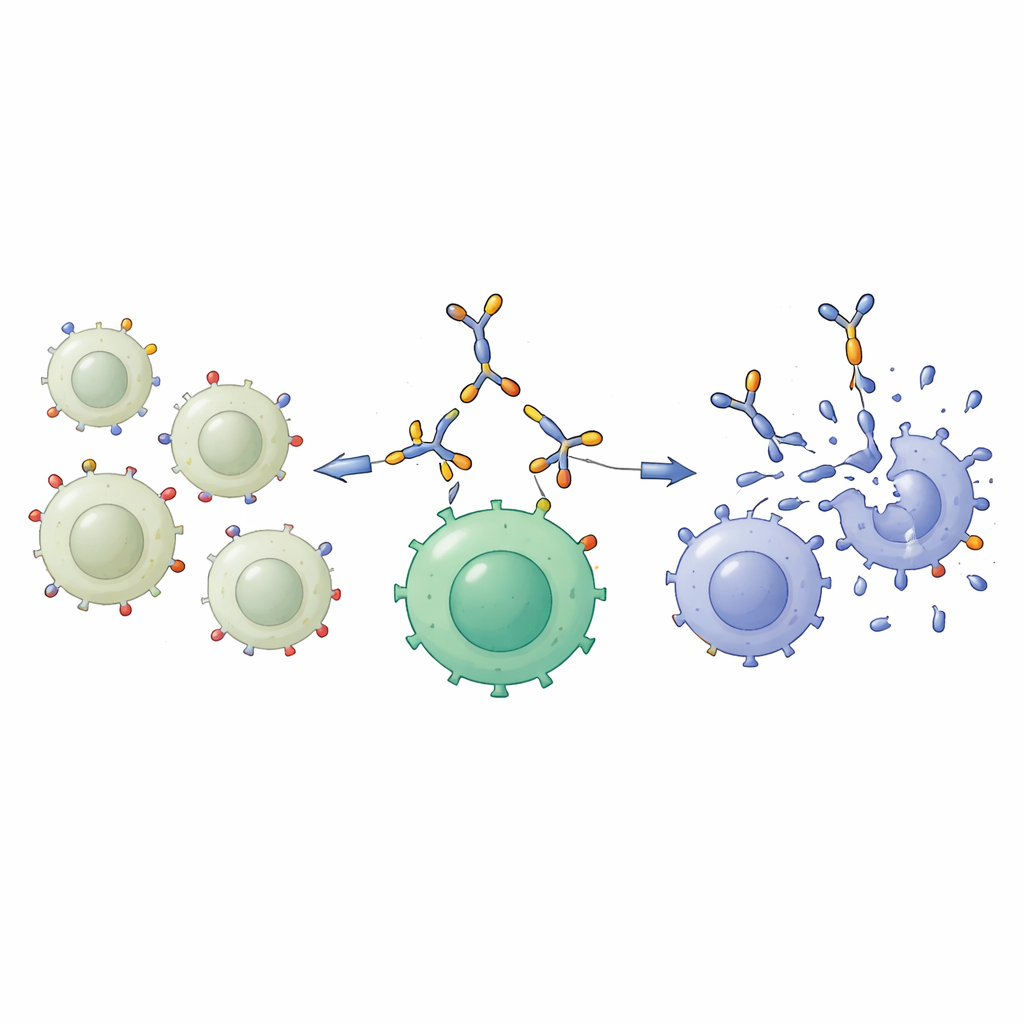
Construyendo a un casamentero molecular
Para explotar esta diferencia, el equipo diseñó un “enganchador proteico bispecífico”, una proteína de fusión compacta pensada para unirse a dos tipos celulares distintos a la vez. Un extremo reconoce GD2 en la superficie tumoral; el otro extremo reconoce CD3, una molécula clave en las células T, la principal fuerza de ataque del sistema inmunitario. Producida en células de origen humano y purificada del medio de cultivo, esta proteína de 55 kilodaltons mantenía su estructura de forma fiable y podía detectarse con métodos bioquímicos estándar. Estudios de unión mostraron que se unía con fuerza a células con abundante GD2, como A549 y una línea de cáncer óseo con alto GD2, y a células T a través de CD3, pero apenas se ligaba a células con poco o ningún GD2 o CD3. En otras palabras, actuó como un puente molecular selectivo entre células cancerosas ricas en GD2 y células T.
Activando suavemente a las células inmunitarias
A continuación, los investigadores comprobaron si este puente podía activar las células T sin dañarlas. Cuando células inmunitarias normales de donantes sanos se expusieron a la nueva proteína en el laboratorio, los niveles de muerte celular se mantuvieron similares a los controles no tratados y mucho más bajos que con un activador inespecífico potente. Al mismo tiempo, la proteína bispecífica provocó que las células T se pusieran en acción: más de ellas comenzaron a dividirse y empezaron a expresar marcadores de superficie asociados a la activación. El aumento fue modesto en comparación con un estimulante de laboratorio potente, pero claramente por encima de la línea de base, mostrando que el enganchador podía despertar las células T de forma controlada.
Forzando un encuentro cercano con los tumores de pulmón
La prueba más importante fue si este enfoque podía ayudar a las células T a matar las células de cáncer de pulmón con mayor eficacia. Los científicos primero “armaron” las células T saturándolas con la proteína bispecífica, creando las llamadas células T armadas con el enganchador. Estas células armadas y las no armadas se mezclaron luego con células de cáncer de pulmón que mostraban niveles bajos o altos de GD2. Frente a las células NCI-H460 de bajo GD2 hubo poca diferencia: ambos tipos de células T mataron solo un número limitado de objetivos. Pero frente a las células A549 de alto GD2, las células T armadas fueron mucho más eficaces, dejando muchos menos cánceres vivos después de dos días de cocultivo. La microscopía confirmó que las células T armadas se agrupaban alrededor y destruían estos objetivos ricos en GD2, consistente con la idea de que el puente molecular estaba acercando a ambos tipos celulares.
Qué podría significar esto para los pacientes
En conjunto, el estudio muestra que una proteína bispecífica cuidadosamente diseñada puede conectar de forma segura las células T con células de cáncer de pulmón ricas en GD2, aumentar modestamente la actividad de las células T y aumentar notablemente su capacidad para matar esas células tumorales en el laboratorio, especialmente cuando la bandera GD2 es abundante. Aunque este trabajo aún está en fase preclínica y se realizó en cultivos celulares en lugar de en pacientes, sugiere una nueva estrategia para tratar cánceres de pulmón que sobreexpresan GD2. En el futuro, medir el nivel de GD2 de un tumor podría ayudar a identificar a los pacientes con más probabilidades de beneficiarse de estos “casamenteros” inmunológicos dirigidos, y serán necesarios estudios adicionales en animales y ensayos clínicos para ver si esta promesa se traduce en beneficio en el mundo real.
Cita: Sawasdee, N., Panya, A., Sujjitjoon, J. et al. Harnessing a bispecific αGD2 × αCD3 protein engager to target GD2-overexpressing lung tumors. Sci Rep 16, 12920 (2026). https://doi.org/10.1038/s41598-026-42885-2
Palabras clave: inmunoterapia del cáncer de pulmón, dirección hacia GD2, enganchador bispecífico, redirección de células T, cáncer de pulmón no microcítico