Clear Sky Science · es
La inhibición de BMX supera la quimiorresistencia del cáncer de pulmón de células pequeñas estabilizando E2F1 a través del eje ERK1/2-Ciclina D1/CDK4/6
Por qué esto importa a las personas con cáncer de pulmón
El cáncer de pulmón de células pequeñas es una de las formas más letales de cáncer de pulmón. A menudo se reduce inicialmente con la quimioterapia, solo para reaparecer con fuerza en una forma que ya no responde al tratamiento. Este estudio descubre una «ruta de escape» molecular clave que las células tumorales usan para sobrevivir a la quimioterapia e introduce un nuevo candidato farmacológico diseñado para bloquear esa vía. Al mostrar cómo volver a sensibilizar tumores resistentes a los fármacos estándar, el trabajo apunta hacia opciones de tratamiento más duraderas para los pacientes.
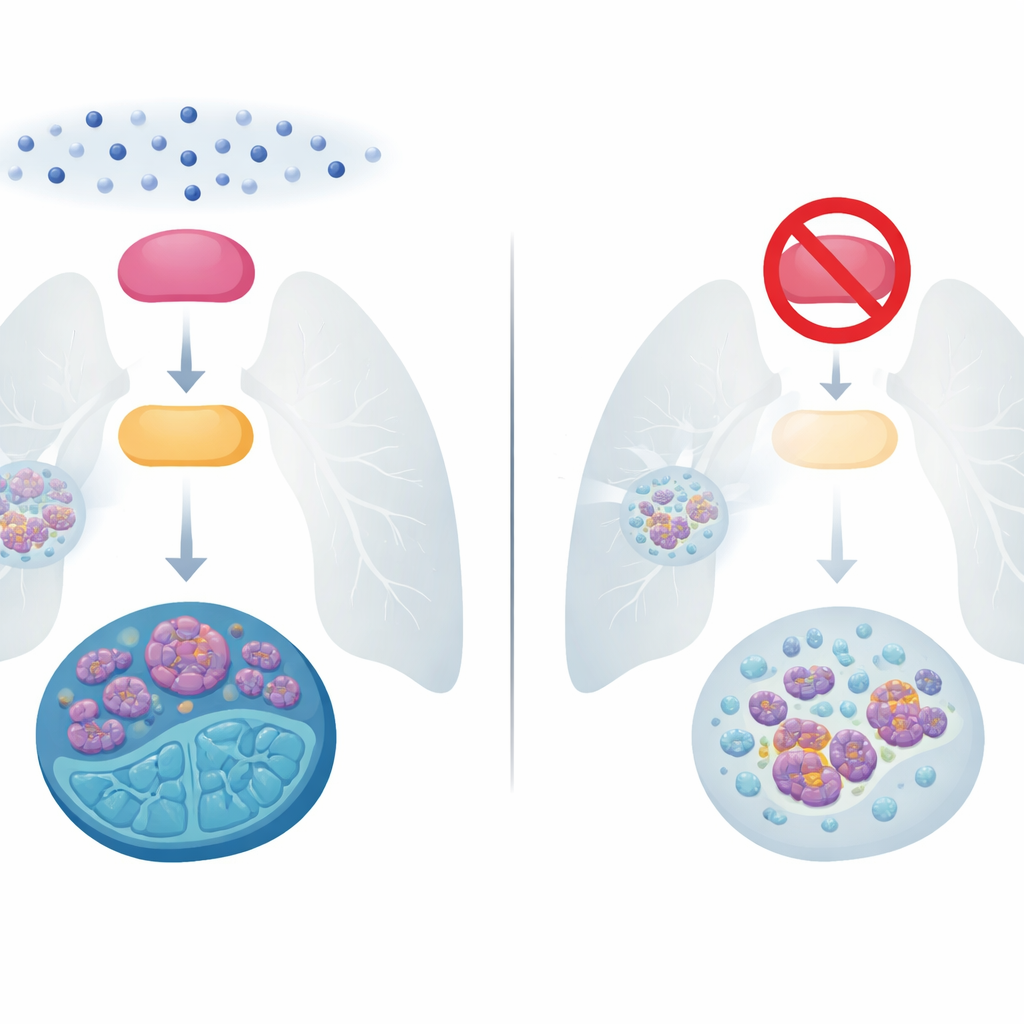
El desafío del cáncer de pulmón de células pequeñas incontrolado
El cáncer de pulmón de células pequeñas representa aproximadamente el 15% de los casos de cáncer de pulmón, pero provoca una proporción desproporcionada de muertes porque crece y se disemina con rapidez. Durante décadas, el tratamiento principal ha sido una combinación de quimioterapia basada en platino y el fármaco etopósido. Muchos pacientes responden bien al principio, pero la mayoría de los tumores vuelven pronto en una forma más difícil de tratar, y la supervivencia a cinco años sigue por debajo del 10%. Los enfoques más recientes, incluida la inmunoterapia, solo han ampliado modestamente la vida de las personas con enfermedad avanzada. Por tanto, comprender exactamente cómo estos tumores se vuelven resistentes a la quimioterapia es una de las preguntas más urgentes en este campo.
Un interruptor de supervivencia dentro de las células tumorales
Los investigadores se centraron en dos proteínas que actúan como una central de señales dentro de las células cancerosas. Una, llamada BMX, es una quinasa—un tipo de enzima que activa o desactiva otras proteínas. La otra, E2F1, es un factor de transcripción que enciende genes que controlan la división celular, la reparación del ADN y la capacidad de las células para moverse e invadir. En muestras de 100 pacientes y en múltiples líneas celulares de cáncer de pulmón de células pequeñas, el equipo encontró que la actividad de BMX y los altos niveles de E2F1 casi siempre iban de la mano, especialmente en tumores que habían dejado de responder a la quimioterapia. Cuando las células se exponían a fármacos comunes como cisplatino o etopósido, tanto la actividad de BMX como los niveles de E2F1 aumentaban al unísono, y las líneas celulares resistentes mostraban niveles mucho más altos de ambas proteínas que sus contrapartes sensibles a los fármacos.
Cómo el cableado interno del tumor lo protege de los medicamentos
Al profundizar, el equipo desveló cómo BMX ayuda a mantener activo a E2F1. En lugar de unirse directamente a E2F1, BMX activa un relevo de otras proteínas—ERK1/2 y el complejo Ciclina D1/CDK4/6—que modifican químicamente a E2F1 en posiciones específicas. Estas modificaciones actúan como una armadura protectora, haciendo a E2F1 más estable y favoreciendo su acumulación en el núcleo celular, donde puede activar genes implicados en el crecimiento rápido, la reparación eficiente del ADN y la migración celular. Normalmente, E2F1 puede ser etiquetado para su destrucción por la maquinaria de reciclaje proteico de la célula. Sin embargo, en células quimiorresistentes, la señalización de BMX protege a E2F1 de ese sistema de eliminación, de modo que la proteína persiste y ayuda a las células tumorales a sobrevivir al daño inducido por la quimioterapia.
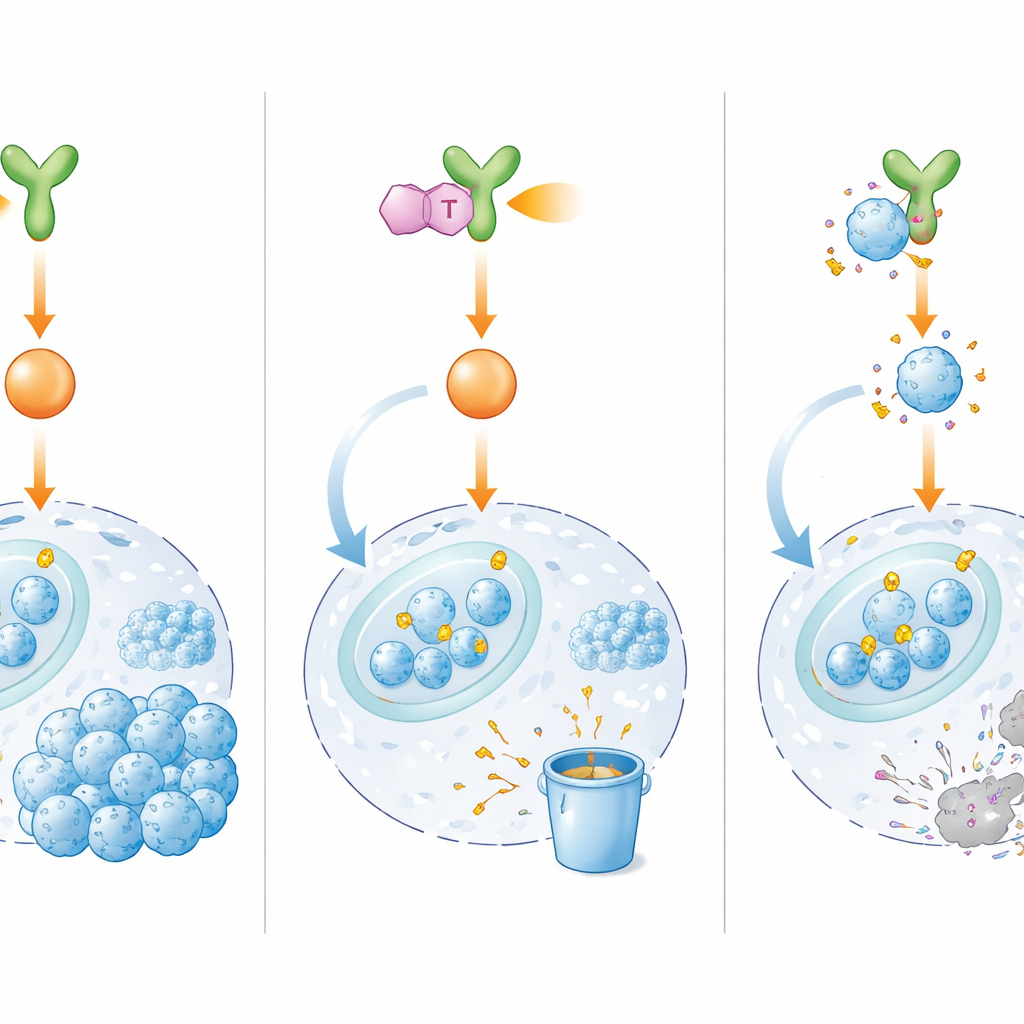
Un nuevo fármaco que corta la energía del interruptor
Dado que dirigirse directamente a E2F1 ha demostrado ser difícil, los investigadores buscaron bloquear su regulador aguas arriba, BMX. De entre miles de moléculas candidatas identificaron IHMT‑15137, un pequeño compuesto que se une de forma fuerte y selectiva a BMX y que parece enlazarse con él de manera irreversible. En pruebas de laboratorio, IHMT‑15137 inhibió la actividad de BMX y atenuó sus señales downstream, incluidas ERK1/2 y Ciclina D1/CDK4/6. Como resultado, E2F1 perdió sus marcas químicas protectoras, fue más intensamente etiquetado para su destrucción y se degradó rápidamente. En múltiples líneas celulares resistentes a fármacos, así como en células derivadas de pacientes y en mini-tumores tridimensionales, la combinación de IHMT‑15137 con cisplatino produjo una mayor detención del ciclo celular, más daño en el ADN, tasas más altas de muerte celular y una reducción pronunciada del crecimiento, la migración y la invasión en comparación con la quimioterapia sola.
Prueba de beneficio en modelos animales y parecidos a pacientes
El equipo probó entonces la combinación en ratones portadores de injertos humanos de cáncer de pulmón de células pequeñas, incluidos tumores derivados directamente de pacientes cuya enfermedad había recaído tras la quimioterapia. En varios modelos independientes, añadir IHMT‑15137 a la terapia estándar cisplatino–etopósido ralentizó significativamente el crecimiento tumoral sin causar pérdida de peso sustancial ni daño orgánico evidente en los animales. Los tumores de los ratones tratados mostraron menor activación de BMX y sus socios de señalización, niveles más bajos de E2F1 y más marcadores de daño en el ADN y apoptosis. Estudios de seguridad sugirieron que IHMT‑15137 tiene menos efectos hemorrágicos y fuera de diana que fármacos más antiguos y menos selectivos que también afectan a BMX, lo que respalda su potencial como compañero de quimioterapia más tolerable.
Qué significa esto para tratamientos futuros
Para un no especialista, el mensaje clave es que los investigadores han trazado una vía de resistencia importante en el cáncer de pulmón de células pequeñas y han mostrado cómo bloquearla. Las células tumorales usan BMX para estabilizar E2F1, un regulador maestro del crecimiento, ayudándoles a reparar el daño inducido por la quimioterapia y a seguir dividiéndose. El nuevo inhibidor IHMT‑15137 corta la energía de esta vía, desestabilizando E2F1 y haciendo que los tumores resistentes vuelvan a ser vulnerables a los fármacos existentes. Aunque este compuesto necesitará más optimización y ensayos en humanos, el estudio proporciona un plan claro para terapias que podrían ampliar y profundizar las respuestas a la quimioterapia en pacientes con este cáncer agresivo.
Cita: Wu, T., Qi, S., Shi, C. et al. BMX inhibition overcomes small cell lung cancer chemoresistance by stabilizing E2F1 via ERK1/2-Cyclin D1/CDK4/6 axis. Sig Transduct Target Ther 11, 125 (2026). https://doi.org/10.1038/s41392-026-02644-1
Palabras clave: cáncer de pulmón de células pequeñas, quimiorresistencia, quinasa BMX, señalización E2F1, terapia dirigida