Clear Sky Science · sv
Förbättrad aerosolleverans vid astma och KOL: en jämförelse av MDI, ventilerad behållare och DPI‑system med hjälp av funktionell respiratorisk bildgivning (FRI)
Varför detta spelar roll för personer med andningsproblem
För miljontals personer som lever med astma eller kronisk obstruktiv lungsjukdom (KOL) kommer lindring ofta från en liten handhållen inhalator. Men hur mycket av läkemedlet i varje puff når faktiskt lungorna, och hur mycket kraschar i stället mot bakre delen av halsen och går förlorat? Denna studie använder avancerad medicinsk bildgivning och datorbaserad modellering för att jämföra vanliga inhalatortyper och visar att kombinationen av en trycksatt inhalator med en enkel tilläggsenhet kallad ventilerad behållare kan leverera läkemedel till lungorna mer pålitligt och med färre oönskade biverkningar.
Olika verktyg för att få medicin till lungorna
Idag förskrivs i huvudsak två typer av inhalatorer för obstruktiva lungsjukdomar. Trycksatta dosinhalatorer (MDI) släpper ut en fin spray av läkemedel när användaren trycker ner behållaren, medan torra pulverinhalatorer (DPI) frigör ett moln av pulver när användaren andas in kraftigt. Varje konstruktion har sina kompromisser. MDI fungerar väl men kräver god timing mellan tryckning och inandning; DPI undviker timingproblemet men kräver ofta ett snabbt, kraftigt andetag, vilket inte alla patienter klarar av. Ett tredje alternativ, den ventilerade behållaren (ofta kallad spacer), kopplas till en MDI. Den fungerar som ett tillfälligt lager som saktar ner sprayen, filtrerar bort stora droppar och låter patienten andas in i egen takt. 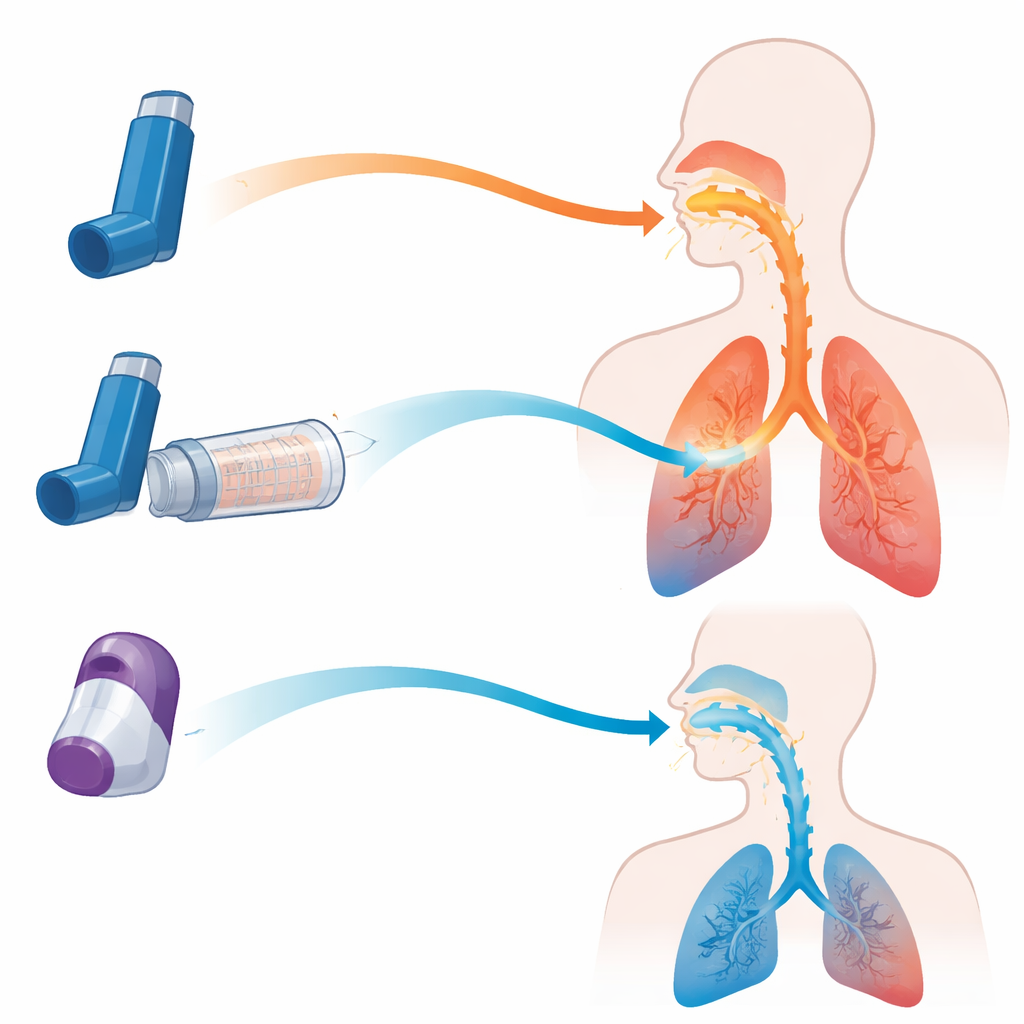
Att se vart medicinen egentligen tar vägen
I stället för att förlita sig på enkla labbtester eller enda övergripande lungmått använde forskarna en teknik kallad funktionell respiratorisk bildgivning. De kombinerade högupplösta CT‑skanningar från verkliga patienter med detaljerade dator‑simuleringar av luftflöde och små partiklar som rör sig genom grenade luftvägar. Modeller byggdes för en person med KOL och en med måttlig astma. Teamet matade sedan in uppmätta partikelfördelningsdata för flera enheter: en MDI använd ensam, samma MDI kopplad till tre olika behållare och flera välanvända DPI. De simulerade både ideala andningsmönster och mer realistiska, mindre perfekta inandningsmanövrar för att se hur mycket läkemedel som hamnade i halsen jämfört med djupt inne i lungorna.
Timingfel kan slösa bort nästan en hel dos
Simuleringarna visade hur oförlåtande en MDI kan vara när den används utan spacer. När sprayen inhalerades vid exakt rätt ögonblick nådde ungefär en fjärdedel av dosen lungorna i KOL‑modellen. Men att lägga till en fördröjning på bara en halv sekund mellan att trycka på behållaren och inandning gjorde att lungleveransen kollapsade till nästan noll, medan största delen av dosen slog mot mun och hals. Däremot, när samma MDI användes med en viss behållare, förblev lungleveransen hög även vid en tvåsekunders fördröjning, och mängden läkemedel som träffade halsen minskade från omkring 60 procent av dosen till under 10 procent. Med andra ord tog behållaren i stor utsträckning bort behovet av perfekt koordination och minskade kraftigt mängden läkemedel som aldrig passerar de övre luftvägarna.
Inte alla behållare eller pulverinhalatorer beter sig likadant
När studien jämförde tre olika behållardesigner levererade en modell konsekvent nästan dubbelt så mycket läkemedel till lungorna som de andra i både astma‑ och KOL‑simulationerna, med en prestanda som närmade sig en perfekt använd MDI. Detta tyder på att detaljer som intern form, ventilbeteende och ytegenskaper starkt kan påverka hur mycket läkemedel som finns kvar att andas in. Teamet jämförde också den bästa MDI‑plus‑behållar‑uppsättningen med flera populära torra pulverinhalatorer vid både starka och svagare inandningsinsatser. MDI‑behållarkombinationen levererade mer läkemedel till lungorna och avsevärt mindre till halsen än pulverapparaterna, och dess prestanda förändrades knappt när andningsmönstret var mindre än idealiskt. DPI‑erna var däremot mycket känsliga för flöde: de klarade sig hyfsat när det simulerade andetaget var starkt och snabbt, men deras lungleverans sjönk och halsdepositionen förblev hög när inandningen var svagare. 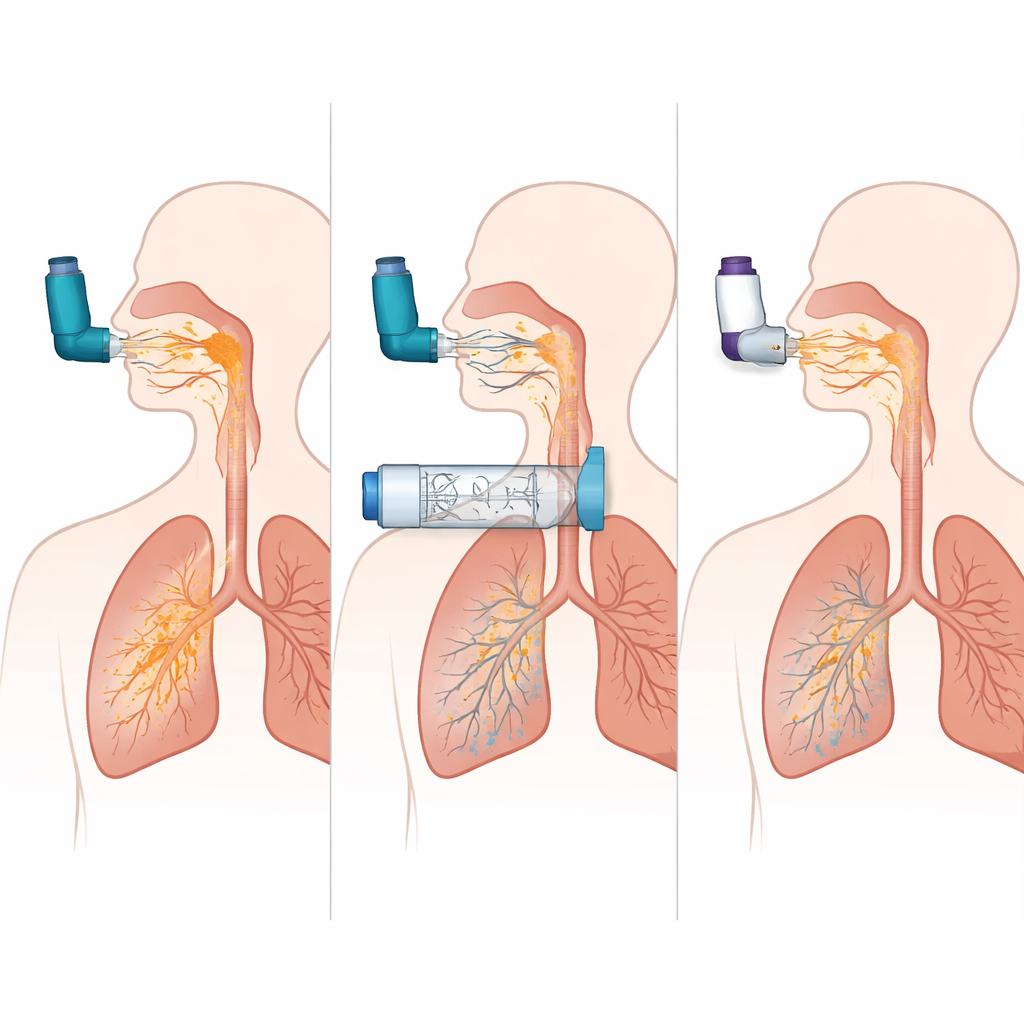
Vad detta betyder för vardaglig behandling
Sammantaget stöder dessa fynd ett enkelt, patientvänligt budskap. För personer med astma eller KOL, särskilt barn, äldre vuxna och alla som har svårt att koordinera sin inhalator eller ta ett kraftigt andetag, kan användning av en MDI med en väl utformad ventilerad behållare göra läkemedelsleveransen både mer effektiv och mer konsekvent. Det skickar mer medicin dit den behövs mest—lungorna—samt begränsar mängden som täcker mun och svalg, där det kan orsaka problem som heshet eller muntliga infektioner. Trots att studien bygger på datormodeller skapade från ett litet antal patienter och idealiserade andningsmönster, tyder den på att att lägga till rätt spacer till en befintlig inhalator kan vara ett av de enklaste sätten att förbättra verklig kontroll av obstruktiv lungsjukdom.
Citering: Nagel, M.W., Sadafi, H. & Suggett, J.A. Enhancing aerosol delivery in asthma and COPD: a comparison of MDI, valved holding chamber, and DPI systems using functional respiratory imaging (FRI). Sci Rep 16, 13148 (2026). https://doi.org/10.1038/s41598-026-45628-5
Nyckelord: inhalatorer vid astma, behandling av KOL, spacer‑enheter, torra pulverinhalatorer, aerosol läkemedelsleverans