Clear Sky Science · pl
Poprawa dostarczania aerozolu w astmie i POChP: porównanie MDI, komory z zaworem i DPI za pomocą funkcjonalnego obrazowania oddechowego (FRI)
Dlaczego to ma znaczenie dla osób z problemami oddechowymi
Dla milionów osób żyjących z astmą lub przewlekłą obturacyjną chorobą płuc (POChP) ulga często pochodzi z małego przenośnego inhalatora. Ale ile leku z każdego wdechu faktycznie dociera do płuc, a ile uderza w tylną część gardła i jest zmarnowane? To badanie wykorzystuje zaawansowane obrazowanie medyczne i modelowanie komputerowe, aby porównać powszechne typy inhalatorów i pokazuje, że połączenie inhalatora ciśnieniowego z prostym dodatkiem zwanym komorą z zaworem może dostarczać lek do płuc bardziej niezawodnie i z mniejszą liczbą niepożądanych efektów.
Różne narzędzia do wprowadzania leku do płuc
Dzisiaj dla chorób obturacyjnych dróg oddechowych przepisywane są dwa główne rodzaje inhalatorów. Ciśnieniowe inhalatory dawkowe (MDI) uwalniają drobną mgiełkę leku po naciśnięciu pojemnika, podczas gdy suche inhalatory proszkowe (DPI) uwalniają obłok proszku przy gwałtownym wdechu użytkownika. Każda konstrukcja ma swoje kompromisy. MDI działają dobrze, ale wymagają dobrej koordynacji między naciśnięciem a wdechem; DPI unikają tego problemu z koordynacją, lecz często wymagają szybkiego, silnego wdechu, co nie każdy pacjent potrafi wykonać. Trzecią opcją jest komora z zaworem (często nazywana odstawnikiem), którą można podłączyć do MDI. Działa jako tymczasowy zbiornik, który spowalnia rozpylanie, filtruje duże krople i pozwala pacjentom oddychać we własnym tempie. 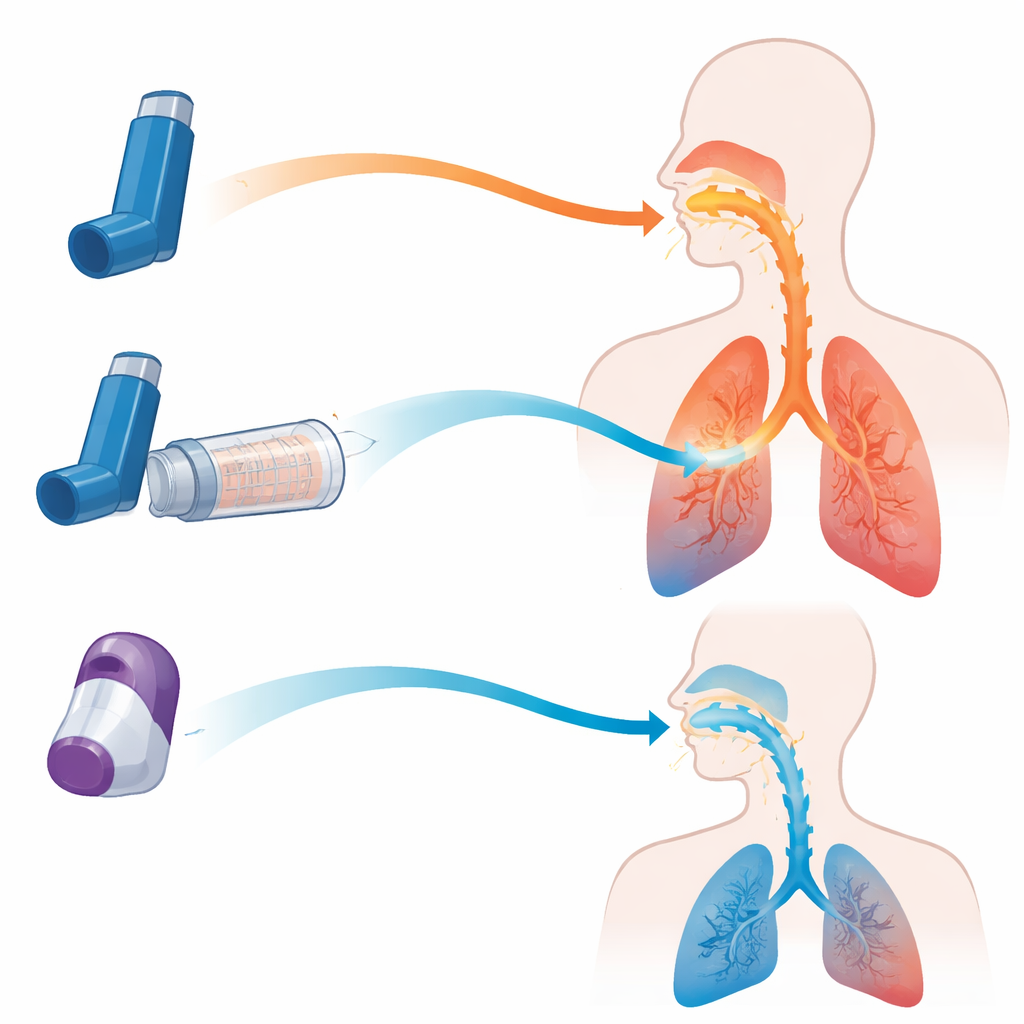
Widzimy, dokąd naprawdę trafia lek
Zamiast polegać na prostych testach laboratoryjnych lub pojedynczych ogólnych pomiarach płuc, badacze zastosowali technikę zwaną funkcjonalnym obrazowaniem oddechowym. Połączyli wysokorozdzielcze skany TK prawdziwych pacjentów ze szczegółowymi symulacjami komputerowymi przepływu powietrza i ruchu drobnych cząstek przez rozgałęzione drogi oddechowe. Modele zbudowano dla jednej osoby z POChP i jednej z umiarkowaną astmą. Zespołowi wprowadzono zmierzone dane o rozmiarach cząstek dla kilku urządzeń: MDI używanego samodzielnie, tego samego MDI podłączonego do trzech różnych komór oraz kilku powszechnie stosowanych DPI. Symulowali zarówno idealne wzorce oddychania, jak i bardziej realistyczne, mniej doskonałe manewry inhalacyjne, aby sprawdzić, ile leku trafia do gardła, a ile głęboko do płuc.
Błędy w synchronizacji mogą zmarnować niemal całą dawkę
Symulacje ujawniły, jak bezlitosny może być MDI stosowany bez odstawnika. Gdy mgiełka była wdychana w dokładnie właściwym momencie, około jedna czwarta dawki docierała do płuc w modelu POChP. Jednak dodanie tylko półsekundowego opóźnienia między naciśnięciem pojemnika a wdechem powodowało, że dostarczanie do płuc spadało niemal do zera, podczas gdy większość dawki uderzała w usta i gardło. Dla porównania, gdy to samo MDI używano z określoną komorą z zaworem, dostarczanie do płuc pozostawało wysokie nawet przy dwusekundowym opóźnieniu, a ilość leku trafiającego w gardło spadła z około 60 procent dawki do poniżej 10 procent. Innymi słowy, komora w dużej mierze eliminuje potrzebę perfekcyjnej koordynacji i wyraźnie zmniejsza ilość leku, która nigdy nie przechodzi przez górne drogi oddechowe.
Nie wszystkie komory ani inhalatory proszkowe zachowują się tak samo
Porównanie trzech różnych projektów komór wykazało, że jeden model konsekwentnie dostarczał prawie dwukrotnie więcej leku do płuc niż pozostałe w symulacjach zarówno astmy, jak i POChP, zbliżając się do wydajności perfekcyjnie używanego MDI. Sugeruje to, że detale takie jak wewnętrzny kształt, zachowanie zaworu i właściwości powierzchni mogą silnie wpływać na to, ile leku pozostaje dostępne do wdechu. Zespół porównał także najlepszą konfigurację MDI z komorą z kilkoma popularnymi suchymi inhalatorami proszkowymi przy zarówno silnych, jak i słabszych wysiłkach wdechowych. Połączenie MDI z komorą dostarczało więcej leku do płuc i znacznie mniej do gardła niż urządzenia proszkowe, a jego wydajność praktycznie nie zmieniała się, gdy wzorzec oddechowy był mniej niż idealny. DPI były natomiast bardzo wrażliwe na przepływ: radziły sobie całkiem dobrze przy silnym i szybkim wdechu, ale ich dostarczanie do płuc spadało, a odkładanie w gardle pozostawało wysokie przy słabszym wdechu. 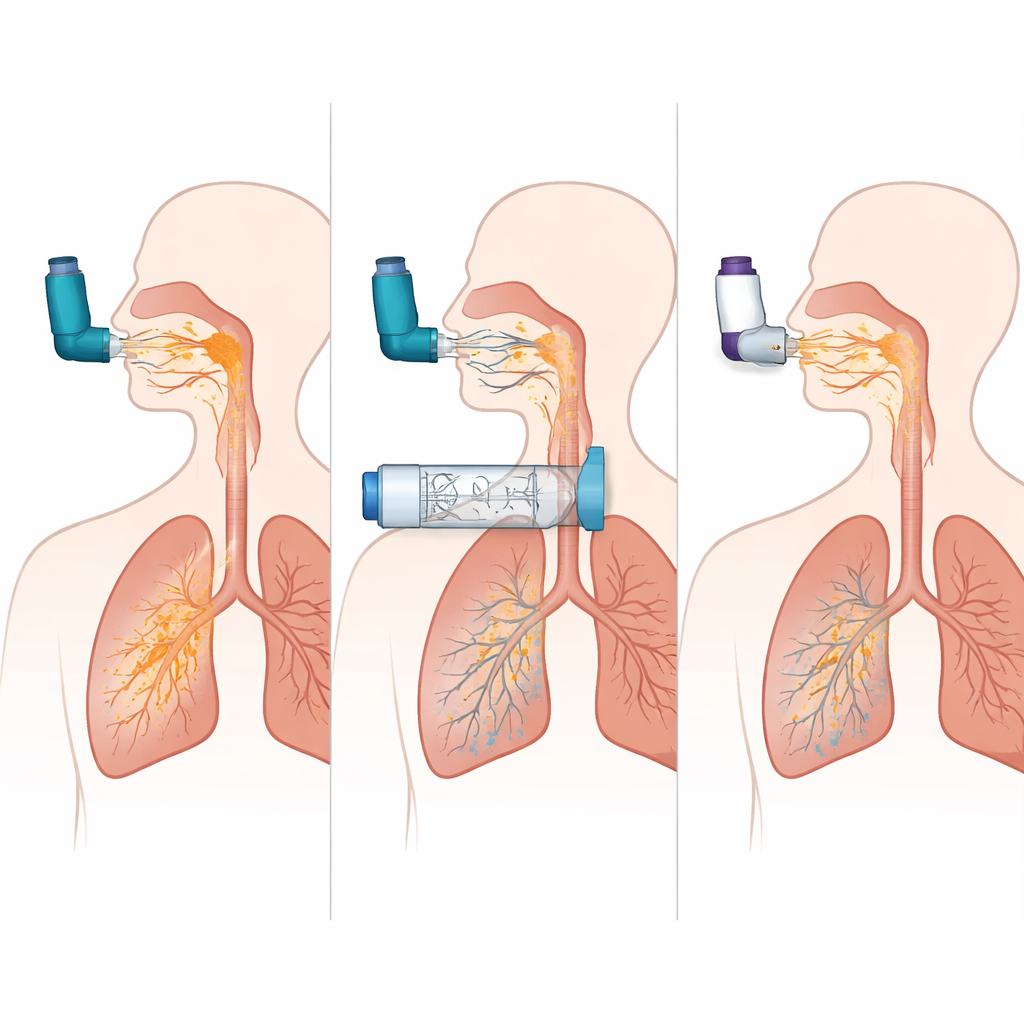
Co to oznacza dla codziennego leczenia
Podsumowując, te odkrycia wspierają prosty, przyjazny dla pacjenta przekaz. Dla osób z astmą lub POChP, zwłaszcza dzieci, osób starszych i każdego, kto ma trudności z koordynacją inhalatora lub wykonaniem silnego wdechu, używanie MDI z dobrze zaprojektowaną komorą z zaworem może uczynić dostarczanie leku bardziej efektywnym i bardziej spójnym. Wysyła więcej leku tam, gdzie jest najbardziej potrzebny — do płuc — jednocześnie ograniczając ilość osadzającą się w ustach i gardle, gdzie może powodować objawy takie jak chrypka lub zakażenia jamy ustnej. Chociaż badanie opiera się na modelach komputerowych zbudowanych na podstawie niewielkiej liczby pacjentów i idealizowanych wzorców oddychania, sugeruje, że dodanie odpowiedniego odstawnika do istniejącego inhalatora może być jednym z najprostszych sposobów poprawy kontroli obturacyjnych chorób płuc w warunkach rzeczywistych.
Cytowanie: Nagel, M.W., Sadafi, H. & Suggett, J.A. Enhancing aerosol delivery in asthma and COPD: a comparison of MDI, valved holding chamber, and DPI systems using functional respiratory imaging (FRI). Sci Rep 16, 13148 (2026). https://doi.org/10.1038/s41598-026-45628-5
Słowa kluczowe: inhalatory w astmie, leczenie POChP, urządzenia odstępnikowe, suchy inhalator proszkowy, dostarczanie leku w aerozolu