Clear Sky Science · ru
Повышение эффективности доставки аэрозоля при астме и ХОБЛ: сравнение МДИ, камер с клапаном и DPI с использованием функциональной респираторной визуализации (FRI)
Почему это важно для людей с проблемами дыхания
Для миллионов людей с астмой или хронической обструктивной болезнью легких (ХОБЛ) облегчение часто приходит из небольшого портативного ингалятора. Но какая часть лекарства из каждой дозы действительно достигает легких, а сколько просто оседает в горле и теряется? В этом исследовании использованы современные медицинские методы визуализации и компьютерного моделирования для сравнения распространенных типов ингаляторов, и показано, что сочетание прессуризованного ингалятора с простым дополнительным устройством — камерой с клапаном (valved holding chamber) — может доставлять лекарство в легкие более надежно и с меньшим числом побочных эффектов.
Разные способы доставки лекарства в легкие
Сегодня для обструктивных заболеваний легких назначают в основном два типа ингаляторов. Прессуризованные дозированные ингаляторы (MDI) выпускают тонкий аэрозоль лекарства при нажатии на баллончик, тогда как ингаляторы сухого порошка (DPI) формируют облако порошка при резком вдохе пользователя. У каждого решения есть преимущества и ограничения. MDI хорошо работают, но требуют хорошей координации между нажатием и вдохом; DPI избавляют от этой задачи координации, но часто требуют быстрого и мощного вдоха, который не всем под силу. Третья опция — камера с клапаном (часто называемая спейсером), которая присоединяется к MDI. Она служит временным резервуаром, замедляет струю аэрозоля, осаждает крупные капли и позволяет пациенту вдохнуть в своем собственном темпе. 
Куда на самом деле попадает лекарство
Вместо того чтобы полагаться на простые лабораторные тесты или единичные суммарные измерения по легким, исследователи применили метод, называемый функциональной респираторной визуализацией. Они объединили высокоразрешающие КТ‑сканы реальных пациентов с детальными компьютерными симуляциями потока воздуха и движения мелких частиц по ветвящимся дыхательным путям. Модели строились для одного пациента с ХОБЛ и одного с умеренной астмой. Затем в модели вводили измеренные данные о размере частиц для нескольких устройств: MDI без дополнительных устройств, тот же MDI, присоединенный к трем разным камерам с клапаном, и несколько широко используемых DPI. Смоделировали как идеальные дыхательные шаблоны, так и более реалистичные, неидеальные маневры вдоха, чтобы увидеть, какая доля лекарства оседает в горле и какая — глубоко в легких.
Ошибки синхронизации могут привести к потере почти всей дозы
Симуляции показали, насколько MDI нетерпим к ошибкам при использовании без спейсера. При идеально скоординированном вдохе примерно четверть дозы достигала легких в модели ХОБЛ. Но при задержке всего в полсекунды между нажатием баллончика и началом вдоха доставка в легкие снижалась почти до нуля, в то время как большая часть дозы оседала в ротовой полости и глотке. Напротив, при использовании того же MDI с определенной камерой доставка в легкие оставалась высокой даже при задержке до двух секунд, а отложение в горле уменьшалось с примерно 60 процентов дозы до менее чем 10 процентов. Другими словами, камера в значительной степени устраняла необходимость идеальной координации и резко сокращала количество препарата, не проходящего за верхние дыхательные пути.
Не все камеры или порошковые ингаляторы ведут себя одинаково
При сравнении трех разных конструкций камер одна модель последовательно доставляла почти вдвое больше препарата в легкие, чем другие, и в симуляциях для астмы, и для ХОБЛ, приближаясь по эффективности к идеально использованному MDI. Это указывает на то, что такие детали, как внутренняя форма, поведение клапана и свойства поверхности, могут существенно влиять на то, сколько лекарства остается доступным для вдоха. Команда также сопоставила лучшую комбинацию MDI плюс камера с несколькими популярными ингаляторами сухого порошка при сильном и слабом вдохе. Комбинация MDI с камерой доставляла в легкие больше лекарства и гораздо меньше откладывала в горле по сравнению с порошковыми устройствами, и ее эффективность мало менялась при неидеальном дыхании. DPI, напротив, были очень чувствительны к потоку: при сильном и быстром вдохе они работали достаточно хорошо, но при более слабом вдохе доставка в легкие падала, а отложение в горле оставалось высоким. 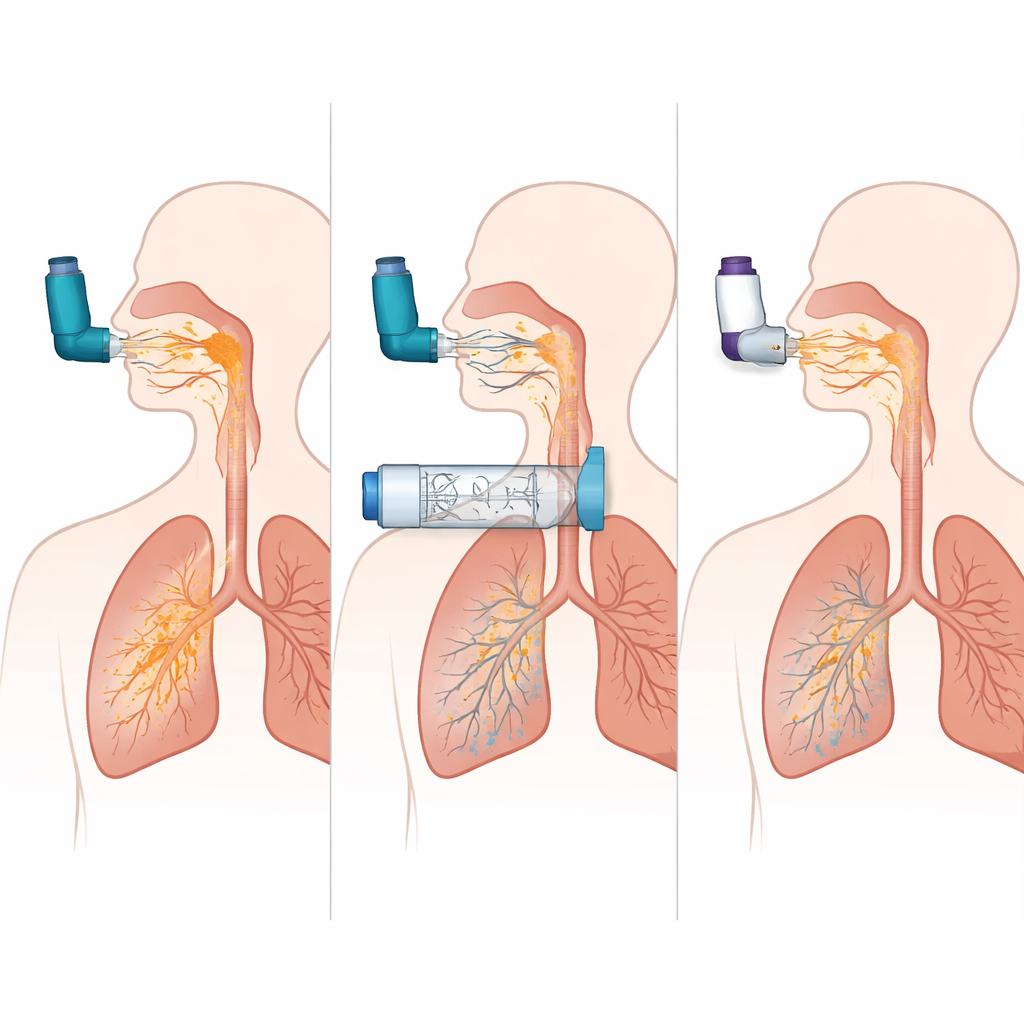
Что это значит для повседневного лечения
В совокупности эти результаты дают простое и удобное для пациента послание. Для людей с астмой или ХОБЛ, особенно для детей, пожилых и тех, кому трудно скоординировать ингалятор или сделать сильный вдох, использование MDI с грамотно спроектированной камерой с клапаном может сделать доставку лекарств более эффективной и стабильной. Это направляет больше препарата туда, где он наиболее нужен — в легкие — и уменьшает количество, оседающего в рту и горле, где оно может вызывать такие проблемы, как осиплость голоса или оральные инфекции. Хотя исследование опирается на компьютерные модели, построенные на небольшом числе пациентов и упрощенных дыхательных шаблонах, оно указывает на то, что добавление подходящего спейсера к существующему ингалятору может быть одним из самых простых способов улучшить контроль обструктивных заболеваний легких в реальной практике.
Цитирование: Nagel, M.W., Sadafi, H. & Suggett, J.A. Enhancing aerosol delivery in asthma and COPD: a comparison of MDI, valved holding chamber, and DPI systems using functional respiratory imaging (FRI). Sci Rep 16, 13148 (2026). https://doi.org/10.1038/s41598-026-45628-5
Ключевые слова: ингаляторы при астме, лечение ХОБЛ, удлинители (спейсеры), ингалятор сухого порошка, доставка аэрозольных лекарств