Clear Sky Science · fr
Améliorer l'administration d'aérosols dans l'asthme et la BPCO : comparaison des systèmes MDI, chambre d'expansion à valve et DPI à l'aide de l'imagerie respiratoire fonctionnelle (FRI)
Pourquoi cela compte pour les personnes ayant des problèmes respiratoires
Pour des millions de personnes vivant avec l'asthme ou la maladie pulmonaire obstructive chronique (BPCO), le soulagement provient souvent d'un petit inhalateur portatif. Mais quelle quantité du médicament dans chaque bouffée atteint réellement les poumons, et quelle part s'écrase simplement au fond de la gorge et est perdue ? Cette étude utilise des techniques d'imagerie médicale avancée et des modélisations informatiques pour comparer les types d'inhalateurs courants et montre que l'association d'un inhalateur pressurisé à un simple accessoire appelé chambre d'expiration à valve peut délivrer le médicament aux poumons de façon plus fiable et avec moins d'effets indésirables.
Différents outils pour faire parvenir le médicament aux poumons
Aujourd'hui, deux principaux types d'inhalateurs sont prescrits pour les maladies obstructives des voies aériennes. Les inhalateurs doseurs pressurisés (MDI) libèrent une fine pulvérisation de médicament lorsque l'utilisateur enfonce la cartouche, tandis que les inhalateurs de poudre sèche (DPI) génèrent un nuage de poudre lorsque l'utilisateur inspire fortement. Chaque conception a des compromis. Les MDI fonctionnent bien mais exigent une bonne synchronisation entre l'appui et l'inspiration ; les DPI évitent ce défi de synchronisation mais nécessitent souvent une inspiration rapide et vigoureuse, ce que tous les patients ne peuvent pas assurer. Une troisième option, la chambre d'expiration à valve (souvent appelée spacer), se fixe à un MDI. Elle joue le rôle de réservoir temporaire qui ralentit la pulvérisation, filtre les grosses gouttelettes et permet aux patients d'inspirer à leur propre rythme. 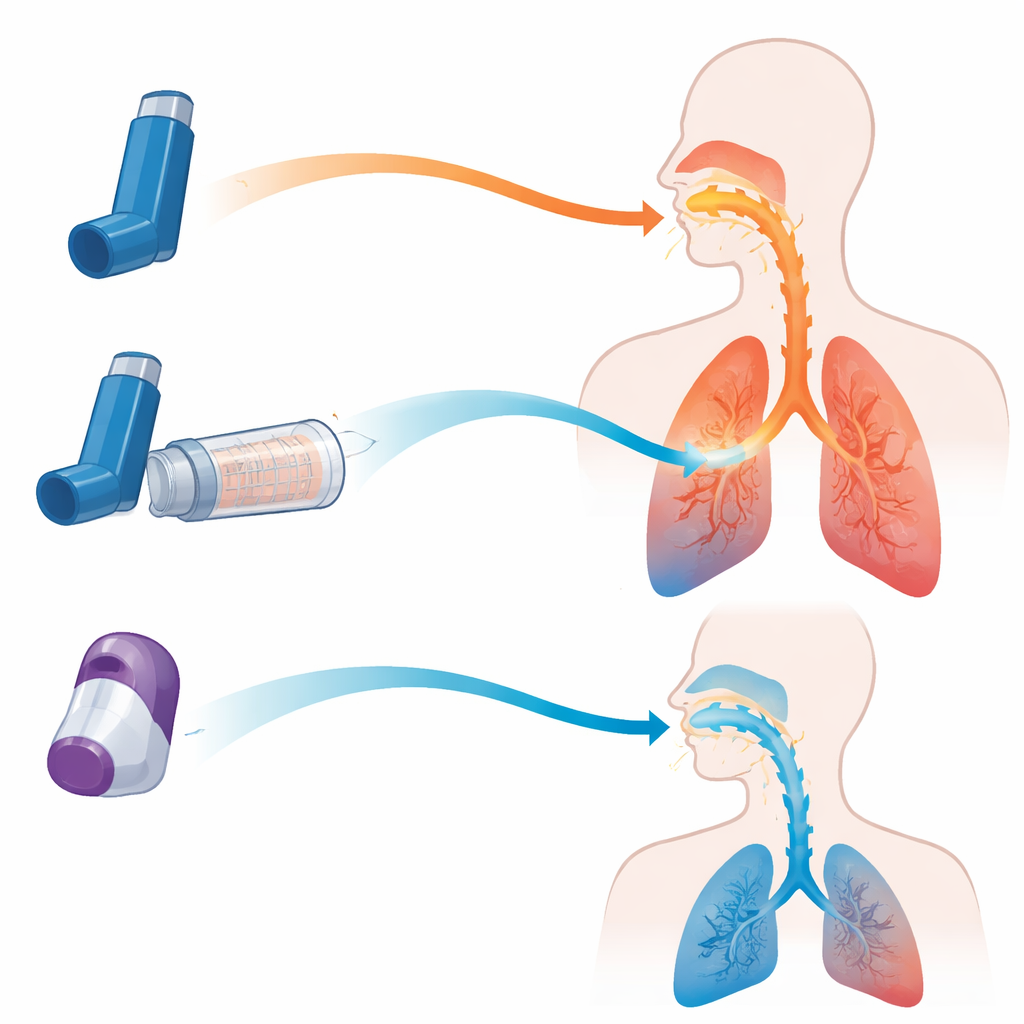
Voir où le médicament va réellement
Plutôt que de se fier à des tests de laboratoire simples ou à des mesures pulmonaires globales uniques, les chercheurs ont utilisé une technique appelée imagerie respiratoire fonctionnelle. Ils ont combiné des scanners CT haute résolution de patients réels avec des simulations informatiques détaillées du flux d'air et du déplacement de particules microscopiques dans des voies aériennes ramifiées. Des modèles ont été construits pour une personne atteinte de BPCO et une personne présentant un asthme modéré. L'équipe a ensuite intégré des données mesurées sur la taille des particules pour plusieurs dispositifs : un MDI utilisé seul, le même MDI associé à trois chambres différentes, et plusieurs DPI largement utilisés. Ils ont simulé des schémas respiratoires idéaux ainsi que des manœuvres d'inhalation plus réalistes et imparfaites pour voir quelle quantité de médicament finit dans la gorge par rapport aux zones profondes des poumons.
Des erreurs de synchronisation peuvent gaspiller presque une dose entière
Les simulations ont révélé à quel point un MDI peut être impitoyable lorsqu'il est utilisé sans spacer. Lorsque la pulvérisation était inspirée au moment exactement correct, environ un quart de la dose atteignait les poumons dans le modèle de BPCO. Mais ajouter un délai de seulement une demi‑seconde entre l'appui sur la cartouche et l'inspiration a entraîné un effondrement de la délivrance pulmonaire à presque zéro, tandis que la majeure partie de la dose s'écrasait dans la bouche et la gorge. En revanche, lorsque le même MDI était utilisé avec une chambre d'expiration spécifique, la livraison pulmonaire restait élevée même avec un délai de deux secondes, et la quantité de médicament atteignant la gorge tombait d'environ 60 % de la dose à moins de 10 %. Autrement dit, la chambre supprimait en grande partie le besoin d'une coordination parfaite et réduisait fortement la part de médicament qui ne franchit jamais les voies aériennes supérieures.
Toutes les chambres ou inhalateurs de poudre ne se valent pas
Quand l'étude a comparé trois conceptions de chambres d'expansion, un modèle a systématiquement délivré près du double de médicament aux poumons par rapport aux autres dans les simulations d'asthme et de BPCO, approchant la performance d'un MDI utilisé parfaitement. Cela suggère que des détails tels que la forme interne, le comportement de la valve et les propriétés de surface peuvent fortement influencer la quantité de médicament restant disponible pour l'inhalation. L'équipe a également comparé la meilleure configuration MDI-plus-chambre avec plusieurs inhalateurs de poudre sèche populaires sous des efforts d'inhalation forts et plus faibles. La combinaison MDI‑chambre a délivré plus de médicament aux poumons et beaucoup moins à la gorge que les dispositifs en poudre, et sa performance a à peine changé lorsque le schéma respiratoire était moins que parfait. Les DPI, en revanche, étaient très sensibles au débit : ils faisaient raisonnablement bien lorsque l'inspiration simulée était forte et rapide, mais leur délivrance pulmonaire chutait et la deposition dans la gorge restait élevée lorsque l'inhalation était plus faible. 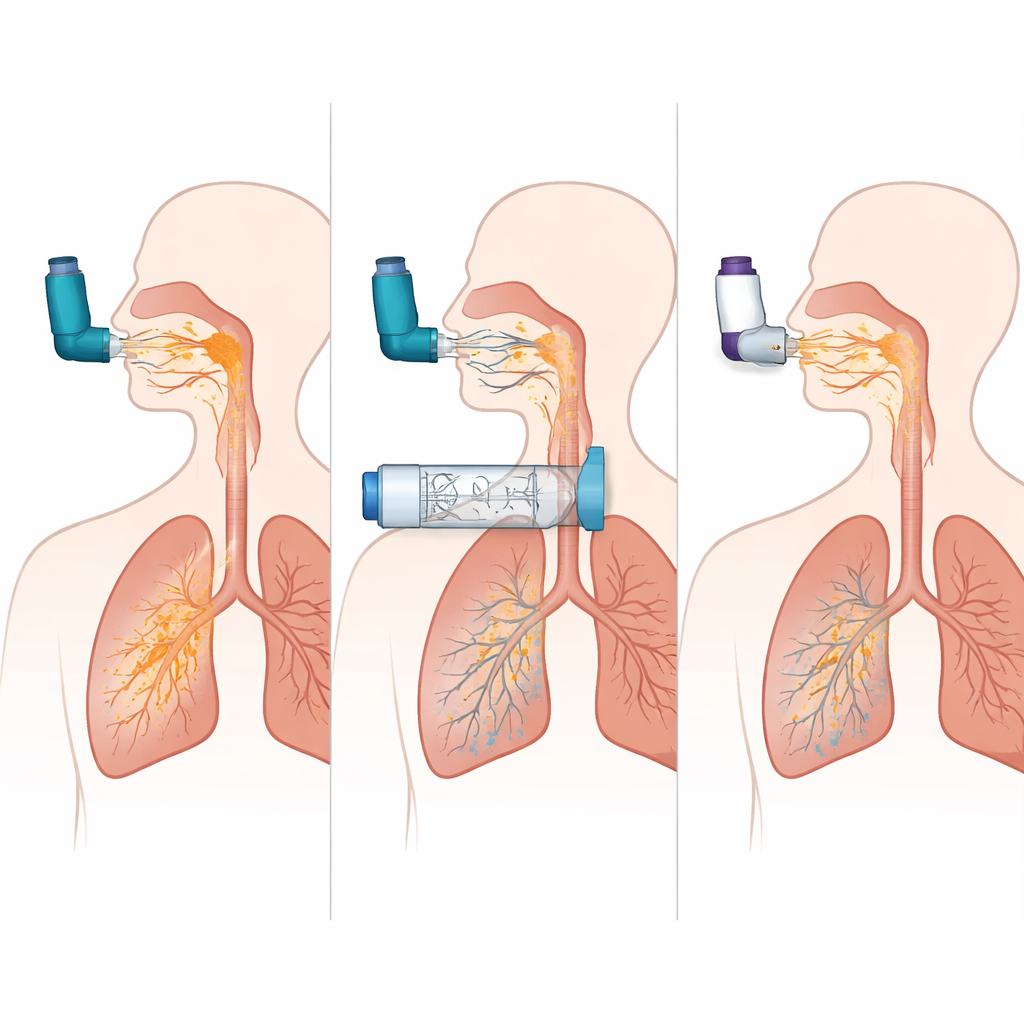
Ce que cela signifie pour le traitement quotidien
Dans l'ensemble, ces résultats soutiennent un message simple et adapté au patient. Pour les personnes atteintes d'asthme ou de BPCO, en particulier les enfants, les personnes âgées et toute personne ayant des difficultés à coordonner son inhalateur ou à prendre une inspiration forte, l'utilisation d'un MDI avec une chambre d'expiration à valve bien conçue peut rendre l'administration du médicament à la fois plus efficace et plus constante. Elle envoie plus de médicament là où il est le plus nécessaire — les poumons — tout en limitant la quantité qui enrobe la bouche et la gorge, où elle peut causer des problèmes comme l'enrouement ou des infections buccales. Bien que l'étude repose sur des modèles informatiques construits à partir d'un petit nombre de patients et de schémas respiratoires idéalisés, elle suggère que l'ajout du spacer adéquat à un inhalateur existant peut être l'un des moyens les plus simples d'améliorer le contrôle en conditions réelles des maladies pulmonaires obstructives.
Citation: Nagel, M.W., Sadafi, H. & Suggett, J.A. Enhancing aerosol delivery in asthma and COPD: a comparison of MDI, valved holding chamber, and DPI systems using functional respiratory imaging (FRI). Sci Rep 16, 13148 (2026). https://doi.org/10.1038/s41598-026-45628-5
Mots-clés: inhalateurs pour l'asthme, traitement de la BPCO, dispositifs d'espacement, inhalateur de poudre sèche, administration de médicaments en aérosol