Clear Sky Science · de
Verbesserte Aerosolabgabe bei Asthma und COPD: ein Vergleich von MDI-, Ventil‑Haltekammer‑ und DPI‑Systemen mithilfe funktioneller Respirationsbildgebung (FRI)
Warum das für Menschen mit Atemproblemen wichtig ist
Für Millionen von Menschen mit Asthma oder chronisch obstruktiver Lungenerkrankung (COPD) bringt Linderung oft ein kleines handliches Inhalationsgerät. Aber wie viel des Medikaments in jedem Sprühstoß erreicht tatsächlich die Lunge, und wie viel prallt nur im Rachenraum ab und geht verloren? Diese Studie nutzt fortschrittliche medizinische Bildgebung und Computermodelle, um gebräuchliche Inhalatortypen zu vergleichen, und zeigt, dass die Kombination eines druckgasbetriebenen Inhalators mit einem einfachen Zusatzgerät, der sogenannten Ventil‑Haltekammer, die Medikamentenabgabe in die Lunge zuverlässiger und mit weniger unerwünschten Nebenwirkungen ermöglicht.
Verschiedene Werkzeuge, um Arznei in die Lunge zu bringen
Heute werden zwei Haupttypen von Inhalatoren bei obstruktiven Lungenerkrankungen verschrieben. Druckgasbetriebene Dosieraerosole (MDIs) setzen einen feinen Arzneispray frei, wenn der Anwender auf die Kartusche drückt, während Trockepulverinhalatoren (DPIs) eine Pulverwolke freisetzen, wenn der Patient kräftig einatmet. Jede Ausführung hat Vor‑ und Nachteile. MDIs funktionieren gut, erfordern jedoch eine gute Abstimmung zwischen Drücken und Einatmen; DPIs umgehen diese Timing‑Hürde, benötigen aber oft einen schnellen, kräftigen Atemzug, den nicht jeder Patient schafft. Eine dritte Option, die Ventil‑Haltekammer (oft Spacer genannt), wird an ein MDI angeschlossen. Sie dient als temporärer Vorratsbehälter, verlangsamt den Spray, filtert große Tröpfchen heraus und erlaubt Patienten, in ihrem eigenen Tempo einzuatmen. 
Sehen, wohin das Medikament wirklich gelangt
Statt sich auf einfache Labortests oder einzelne Gesamtmessungen der Lungenfunktion zu stützen, nutzten die Forschenden eine Technik namens funktionelle Respirationsbildgebung. Sie kombinierten hochauflösende CT‑Scans realer Patienten mit detaillierten Computersimulationen des Luftstroms und winziger Partikelbewegungen durch verzweigende Atemwege. Modelle wurden für eine Person mit COPD und eine mit moderatem Asthma erstellt. Das Team gab dann gemessene Partikelgrößendaten für mehrere Geräte ein: ein MDI allein, dasselbe MDI mit drei verschiedenen Haltekammern und mehrere weit verbreitete DPIs. Es wurden sowohl ideale Atemmuster als auch realistischere, weniger perfekte Inhalationsmanöver simuliert, um zu sehen, wie viel Arznei im Rachen gegenüber tief in der Lunge landet.
Timing‑Fehler können fast eine ganze Dosis verschwenden
Die Simulationen zeigten, wie wenig verzeihlich ein MDI ohne Spacer sein kann. Wurde der Spray genau im richtigen Moment eingeatmet, erreichte im COPD‑Modell etwa ein Viertel der Dosis die Lunge. Schon eine Verzögerung von nur einer halben Sekunde zwischen dem Drücken der Kartusche und dem Einatmen ließ die Lungenabgabe jedoch nahezu auf null zusammenbrechen, während der Großteil der Dosis in Mund und Rachen prallte. Dagegen blieb bei demselben MDI mit einer bestimmten Haltekammer die Lungenabgabe auch bei einer zweisekündigen Verzögerung hoch, und die Menge des Medikaments, die den Rachen traf, sank von etwa 60 Prozent der Dosis auf unter 10 Prozent. Mit anderen Worten: Die Kammer beseitigte weitgehend die Notwendigkeit perfekter Koordination und verringerte stark die Menge an Wirkstoff, die nie an den oberen Atemwegen vorbeikommt.
Nicht alle Kammern oder Pulverinhalatoren verhalten sich gleich
Beim Vergleich von drei verschiedenen Haltekammer‑Designs lieferte ein Modell in beiden Simulationen — Asthma und COPD — konsistent fast doppelt so viel Wirkstoff in die Lunge wie die anderen und kam damit an die Leistung eines perfekt verwendeten MDIs heran. Das deutet darauf hin, dass Details wie Innenform, Ventilverhalten und Oberflächeneigenschaften erheblich beeinflussen können, wie viel Medikament verfügbar bleibt, um eingeatmet zu werden. Das Team verglich außerdem das beste MDI‑plus‑Kammer‑Setup mit mehreren populären Trockepulverinhalatoren bei starken und schwächeren Einatemkräften. Die MDI‑Kammer‑Kombination lieferte mehr Arznei in die Lunge und deutlich weniger in den Rachen als die Pulvergeräte, und ihre Leistung änderte sich kaum, wenn das Atemmuster weniger ideal war. Die DPIs waren dagegen sehr empfindlich gegenüber dem Fluss: Sie funktionierten einigermaßen gut bei starkem, schnellem Atemzug, aber ihre Lungenabgabe fiel ab und die Ablagerung im Rachen blieb hoch, wenn das Einatmen schwächer war. 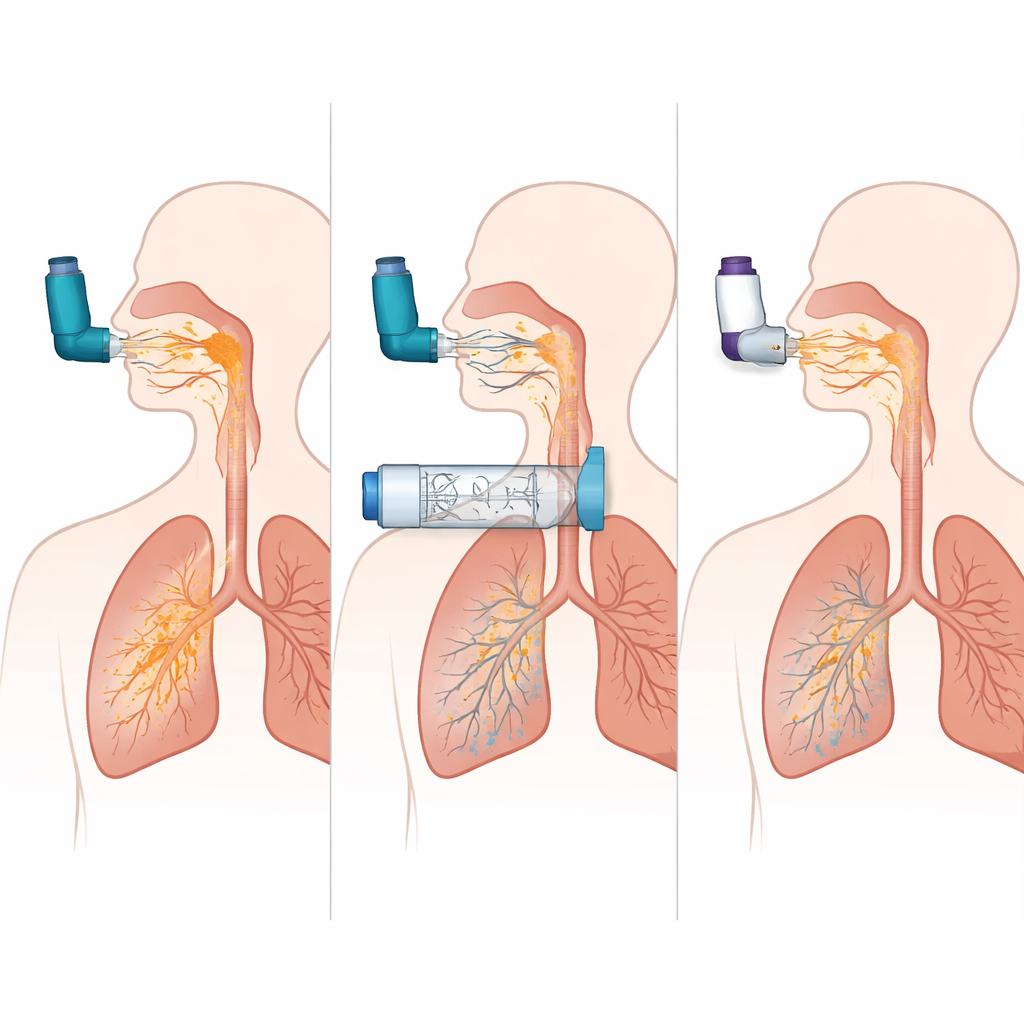
Was das für die tägliche Behandlung bedeutet
In der Gesamtschau stützen diese Ergebnisse eine einfache, patientenfreundliche Botschaft. Für Menschen mit Asthma oder COPD — insbesondere Kinder, ältere Erwachsene und alle, die Schwierigkeiten haben, ihren Inhalator zu koordinieren oder kräftig zu atmen — kann die Verwendung eines MDIs mit einer gut gestalteten Ventil‑Haltekammer die Medikamentenabgabe effizienter und konstanter machen. So gelangt mehr Arznei dorthin, wo sie am meisten gebraucht wird — in die Lunge — während die Menge, die Mund und Rachen beschichtet und dort Probleme wie Heiserkeit oder orale Infektionen verursachen kann, begrenzt wird. Zwar beruht die Studie auf Computermodellen, die aus einer kleinen Anzahl von Patienten und idealisierten Atemmustern aufgebaut sind, doch sie legt nahe, dass das Hinzufügen des richtigen Spacers zu einem vorhandenen Inhalator eine der einfachsten Möglichkeiten sein könnte, die Kontrolle von obstruktiven Lungenerkrankungen in der Praxis zu verbessern.
Zitation: Nagel, M.W., Sadafi, H. & Suggett, J.A. Enhancing aerosol delivery in asthma and COPD: a comparison of MDI, valved holding chamber, and DPI systems using functional respiratory imaging (FRI). Sci Rep 16, 13148 (2026). https://doi.org/10.1038/s41598-026-45628-5
Schlüsselwörter: Asthma‑Inhalatoren, COPD‑Behandlung, Spacer‑Geräte, Trockepulverinhalator, Aerosol‑Arzneimittelabgabe