Clear Sky Science · nl
Verbetering van aerosolafgifte bij astma en COPD: een vergelijking van MDI-, ventielhoudkamer- en DPI-systemen met behulp van functionele respiratoire beeldvorming (FRI)
Waarom dit belangrijk is voor mensen met ademhalingsproblemen
Voor miljoenen mensen met astma of chronische obstructieve longziekte (COPD) komt verlichting vaak van een klein handzaam inhalator. Maar hoeveel van het geneesmiddel in elke puf bereikt daadwerkelijk de longen, en hoeveel botst gewoon tegen de achterkant van de keel en gaat verloren? Deze studie gebruikt geavanceerde medische beeldvorming en computermodellen om veelgebruikte inhalatortypen te vergelijken en toont aan dat het combineren van een geperfectioneerde inhalator met een eenvoudig aanzetstuk, een zogenaamde ventielhoudkamer, het geneesmiddel betrouwbaarder naar de longen kan brengen en minder ongewenste bijwerkingen geeft.
Verschillende hulpmiddelen om geneesmiddel in de longen te krijgen
Tegenwoordig worden voor obstructieve longaandoeningen hoofdzakelijk twee typen inhalatoren voorgeschreven. Geperforeerde doseerinhalatoren (pressurized metered‑dose inhalers, MDI's) laten een fijne spray van geneesmiddel vrij wanneer de gebruiker op het busje drukt, terwijl dry powder inhalers (DPI's) een wolk van poeder loslaten wanneer de gebruiker scherp inademt. Elk ontwerp heeft zijn voor- en nadelen. MDI's werken goed maar vereisen een goede timing tussen indrukken en inademen; DPI's vermijden dat timingeis maar vereisen vaak een snelle, krachtige ademhaling, iets wat niet iedere patiënt kan opbrengen. Een derde optie, de ventielhoudkamer (vaak spacer genoemd), wordt op een MDI aangesloten. Deze fungeert als tijdelijk reservoir dat de spray vertraagt, grote druppels filtert en patiënten in staat stelt in hun eigen tempo in te ademen. 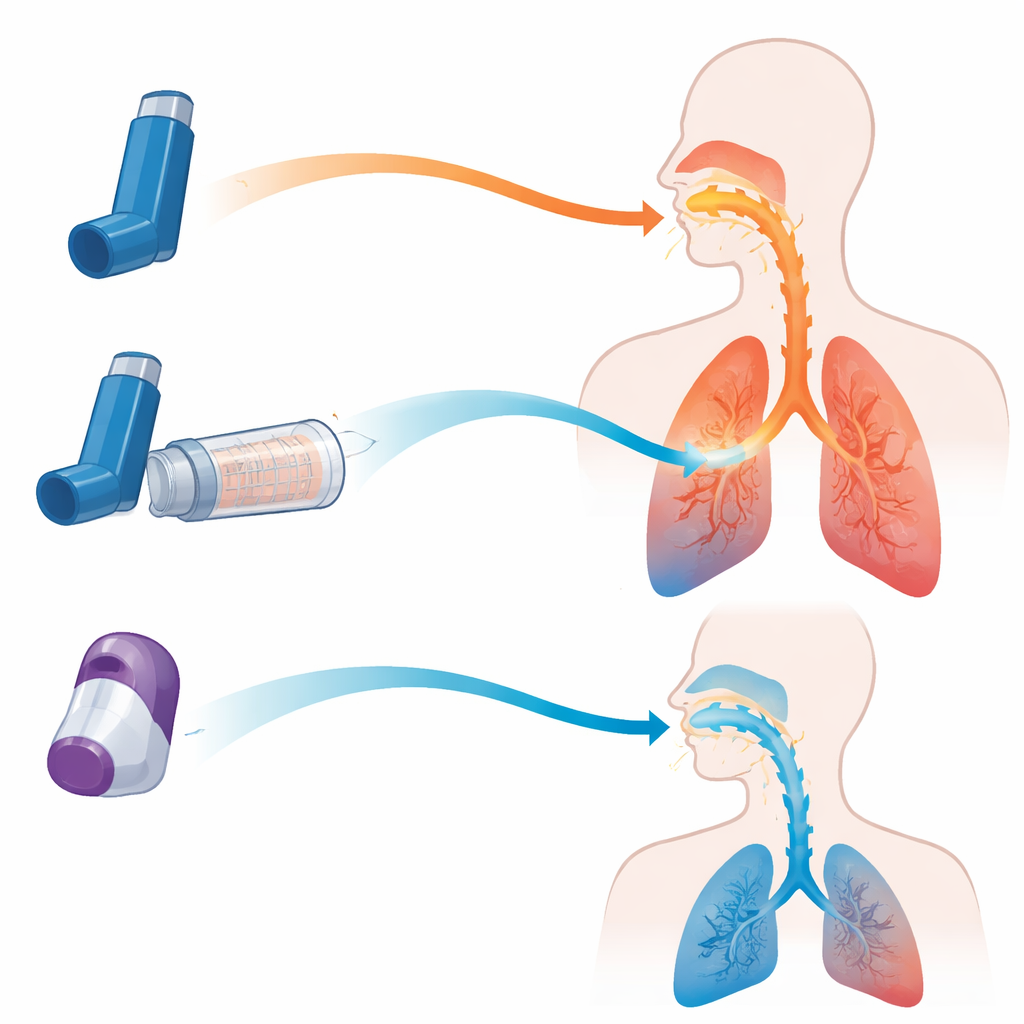
Zien waar het geneesmiddel daadwerkelijk heen gaat
In plaats van te vertrouwen op eenvoudige labtests of één enkele totale longmeting, gebruikten de onderzoekers een techniek genaamd functionele respiratoire beeldvorming. Zij combineerden hoge-resolutie CT-scans van echte patiënten met gedetailleerde computersimulaties van luchtstromen en kleine deeltjes die door vertakkende luchtwegen bewegen. Modellen werden opgebouwd voor één persoon met COPD en één met matig astma. Het team voerde vervolgens gemeten deeltjesgroottegegevens in voor verschillende apparaten: een MDI gebruikt zonder hulpstuk, dezelfde MDI met drie verschillende houdkamers, en meerdere veelgebruikte DPI's. Ze simuleerden zowel ideale ademhalingspatronen als meer realistische, minder‑dan‑perfecte inademingsmanoeuvres om te zien hoeveel geneesmiddel in de keel terechtkwam versus diep in de longen.
Timingfouten kunnen bijna een hele dosis verspillen
De simulaties lieten zien hoe genadeloos een MDI kan zijn wanneer deze zonder spacer wordt gebruikt. Wanneer de spray precies op het juiste moment werd ingeademd, bereikte ongeveer een kwart van de dosis de longen in het COPD-model. Maar het toevoegen van slechts een halve seconde vertraging tussen het indrukken van het busje en het inademen deed de longafgifte instorten tot bijna nul, terwijl het merendeel van de dosis tegen de mond en keel sloeg. Daarentegen bleef de longafgifte hoog wanneer dezelfde MDI met een specifieke houdkamer werd gebruikt, zelfs bij een vertraging van twee seconden, en daalde de hoeveelheid geneesmiddel die de keel raakte van ongeveer 60 procent van de dosis tot minder dan 10 procent. Met andere woorden: de kamer maakte grotendeels een einde aan de noodzaak van perfecte coördinatie en verminderde sterk de hoeveelheid medicatie die de bovenste luchtwegen nooit passeert.
Niet alle houdkamers of poederinhalatoren gedragen zich hetzelfde
Toen de studie drie verschillende houdkamerontwerpen vergeleek, leverde één model consequent bijna twee keer zoveel geneesmiddel naar de longen als de andere in zowel de astma- als COPD-simulaties, en kwam het dicht in de buurt van de prestaties van een perfect gebruikte MDI. Dit suggereert dat details zoals interne vorm, klepgedrag en oppervlaktesamenstelling sterk kunnen beïnvloeden hoeveel geneesmiddel beschikbaar blijft om ingeademd te worden. Het team vergeleek ook de beste MDI‑plus‑kamer‑opstelling met meerdere populaire dry powder inhalers bij zowel sterke als zwakkere inademingsinspanningen. De MDI‑kamercombinatie bracht meer geneesmiddel naar de longen en veel minder naar de keel dan de poederapparaten, en de prestaties veranderden nauwelijks wanneer het ademhalingspatroon minder ideaal was. De DPI's daarentegen waren sterk gevoelig voor de stroming: ze deden het redelijk goed bij een krachtige, snelle inademing, maar hun longafgifte daalde en de depositie in de keel bleef hoog wanneer de inademing zwakker was. 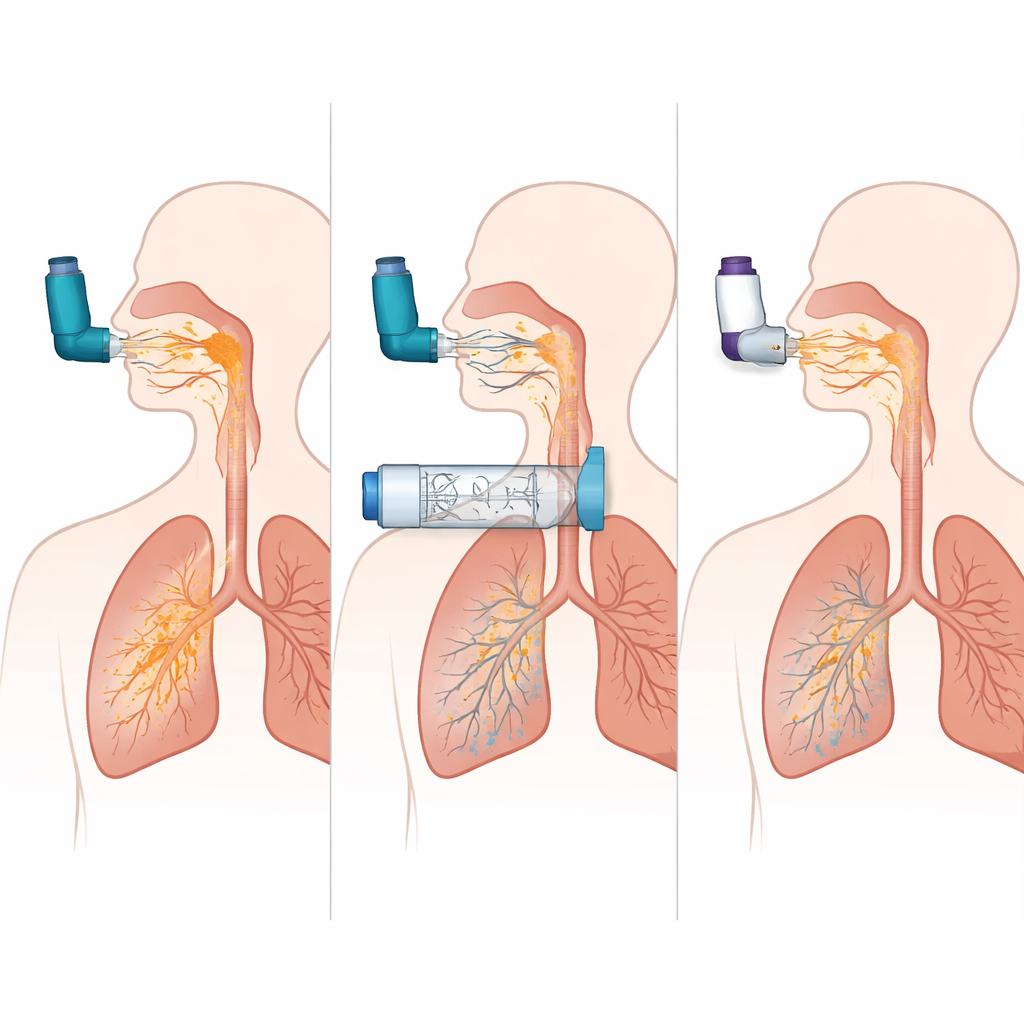
Wat dit betekent voor dagelijkse behandeling
Gezien het geheel ondersteunen deze bevindingen een eenvoudige, patiëntvriendelijke boodschap. Voor mensen met astma of COPD, vooral kinderen, ouderen en iedereen die moeite heeft met het coördineren van hun inhalator of met het nemen van een krachtige ademhaling, kan het gebruik van een MDI met een goed ontworpen ventielhoudkamer de medicijnafgifte zowel efficiënter als consistenter maken. Het stuurt meer geneesmiddel naar daar waar het het meest nodig is — de longen — terwijl het de hoeveelheid die mond en keel bedekt beperkt, waar het problemen kan veroorzaken zoals heesheid of mondinfecties. Hoewel de studie steunt op computermodellen die zijn gebouwd op een klein aantal patiënten en geïdealiseerde ademhalingspatronen, suggereert zij dat het toevoegen van de juiste spacer aan een bestaande inhalator een van de eenvoudigste manieren kan zijn om de reële werelduitvoering van obstructieve longaandoeningen te verbeteren.
Bronvermelding: Nagel, M.W., Sadafi, H. & Suggett, J.A. Enhancing aerosol delivery in asthma and COPD: a comparison of MDI, valved holding chamber, and DPI systems using functional respiratory imaging (FRI). Sci Rep 16, 13148 (2026). https://doi.org/10.1038/s41598-026-45628-5
Trefwoorden: astma-inhalatoren, COPD-behandeling, spacer-apparaten, dry powder inhaler, aerosol medicijnafgifte