Clear Sky Science · it
Migliorare la somministrazione di aerosol in asma e BPCO: confronto tra MDI, camera di ritenzione valvolata e DPI tramite imaging respiratorio funzionale (FRI)
Perché è importante per chi ha problemi respiratori
Per milioni di persone con asma o broncopneumopatia cronica ostruttiva (BPCO), il sollievo spesso arriva da un piccolo inalatore portatile. Ma quanta della medicina in ogni erogazione arriva davvero ai polmoni e quanta invece si schianta sul retro della gola e va persa? Questo studio utilizza imaging medico avanzato e modellazione al computer per confrontare i tipi di inalatori più comuni e mostra che abbinare un inalatore pressurizzato a un semplice dispositivo aggiuntivo chiamato camera di ritenzione valvolata può trasferire il farmaco ai polmoni in modo più affidabile e con meno effetti collaterali indesiderati.
Strumenti diversi per portare il farmaco nei polmoni
Oggi per le malattie ostruttive delle vie aeree vengono prescritti principalmente due tipi di inalatori. Gli inalatori a dose misurata pressurizzati (MDI) rilasciano una fine nebulizzazione di farmaco quando l’utente preme il bomboletta, mentre gli inalatori a polvere secca (DPI) rilasciano una nuvola di polvere quando l’utente inspira con forza. Ogni design ha compromessi. Gli MDI funzionano bene ma richiedono un buon sincronismo tra la pressione sul dispositivo e l’inspirazione; i DPI evitano questa sfida temporale ma spesso richiedono un respiro forte e veloce, che non tutti i pazienti possono eseguire. Un’opzione terza, la camera di ritenzione valvolata (spesso chiamata spacer), si attacca a un MDI. Agisce come un serbatoio temporaneo che rallenta la nebulizzazione, filtra le goccioline grandi e permette ai pazienti di inspirare al proprio ritmo. 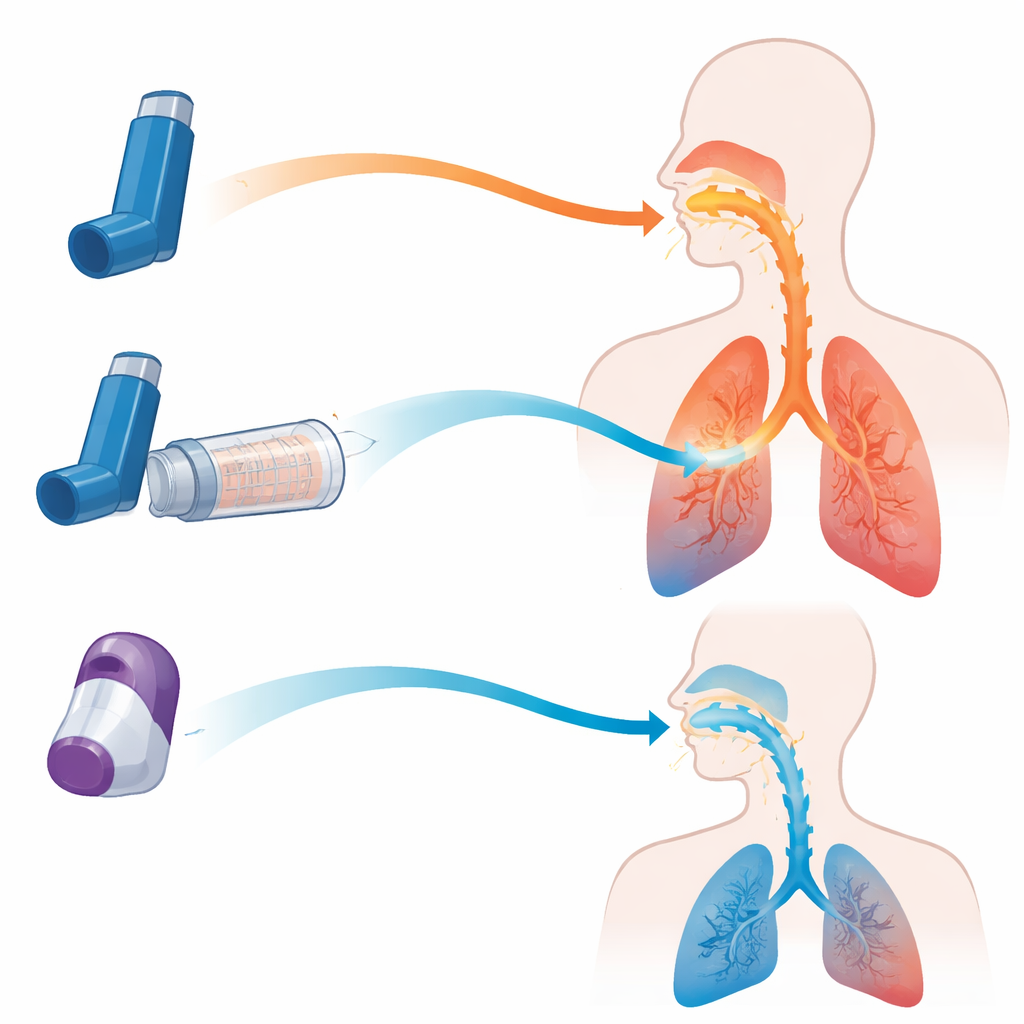
Vedere dove va davvero il farmaco
Invece di affidarsi a semplici test di laboratorio o a misure complessive uniche dei polmoni, i ricercatori hanno usato una tecnica chiamata imaging respiratorio funzionale. Hanno combinato tomografie computerizzate ad alta risoluzione di pazienti reali con dettagliate simulazioni al computer del flusso d’aria e del movimento di piccole particelle attraverso le vie aeree ramificate. Sono stati costruiti modelli per una persona con BPCO e per una con asma di grado moderato. Il team ha quindi inserito i dati misurati sulle dimensioni delle particelle per diversi dispositivi: un MDI usato da solo, lo stesso MDI collegato a tre diverse camere di ritenzione e diversi DPI ampiamente usati. Hanno simulato sia schemi respiratori ideali sia manovre di inspirazione più realistiche e meno perfette per vedere quanto farmaco finiva in gola rispetto alle parti profonde dei polmoni.
Gli errori di temporizzazione possono sprecare quasi un’intera dose
Le simulazioni hanno rivelato quanto un MDI possa essere poco indulgente se usato senza spacer. Quando la nebulizzazione veniva inspirata nel momento esatto, circa un quarto della dose raggiungeva i polmoni nel modello BPCO. Ma aggiungere un ritardo di soli mezzo secondo tra la pressione della bomboletta e l’inspirazione faceva crollare la consegna polmonare a quasi zero, mentre la maggior parte della dose si scaricava su bocca e gola. Al contrario, quando lo stesso MDI era usato con una specifica camera di ritenzione, la somministrazione polmonare restava elevata anche con un ritardo di due secondi, e il farmaco che colpiva la gola si riduceva da circa il 60 percento della dose a meno del 10 percento. In altre parole, la camera eliminava in larga misura la necessità di una coordinazione perfetta e riduceva nettamente la quantità di farmaco che non supera le vie aeree superiori.
Non tutte le camere o gli inalatori a polvere si comportano allo stesso modo
Nel confronto tra tre diversi progetti di camere di ritenzione, un modello ha costantemente consegnato quasi il doppio del farmaco ai polmoni rispetto agli altri sia nelle simulazioni di asma sia in quelle di BPCO, avvicinandosi alle prestazioni di un MDI usato in modo perfetto. Questo suggerisce che dettagli come la forma interna, il comportamento della valvola e le proprietà superficiali possono influenzare fortemente quanto farmaco rimane disponibile per essere inspirato. Il team ha anche confrontato la migliore combinazione MDI‑più‑camera con diversi inalatori a polvere secca popolari sia con inspirazioni forti sia con inspirazioni più deboli. La combinazione MDI‑camera ha portato più farmaco ai polmoni e molto meno alla gola rispetto ai dispositivi in polvere, e le sue prestazioni sono cambiate poco quando il modello respiratorio era meno che ideale. I DPI, al contrario, sono risultati molto sensibili al flusso: si comportavano ragionevolmente bene quando il respiro simulato era forte e veloce, ma la loro consegna polmonare diminuiva e la deposizione in gola restava elevata quando l’inspirazione era più debole. 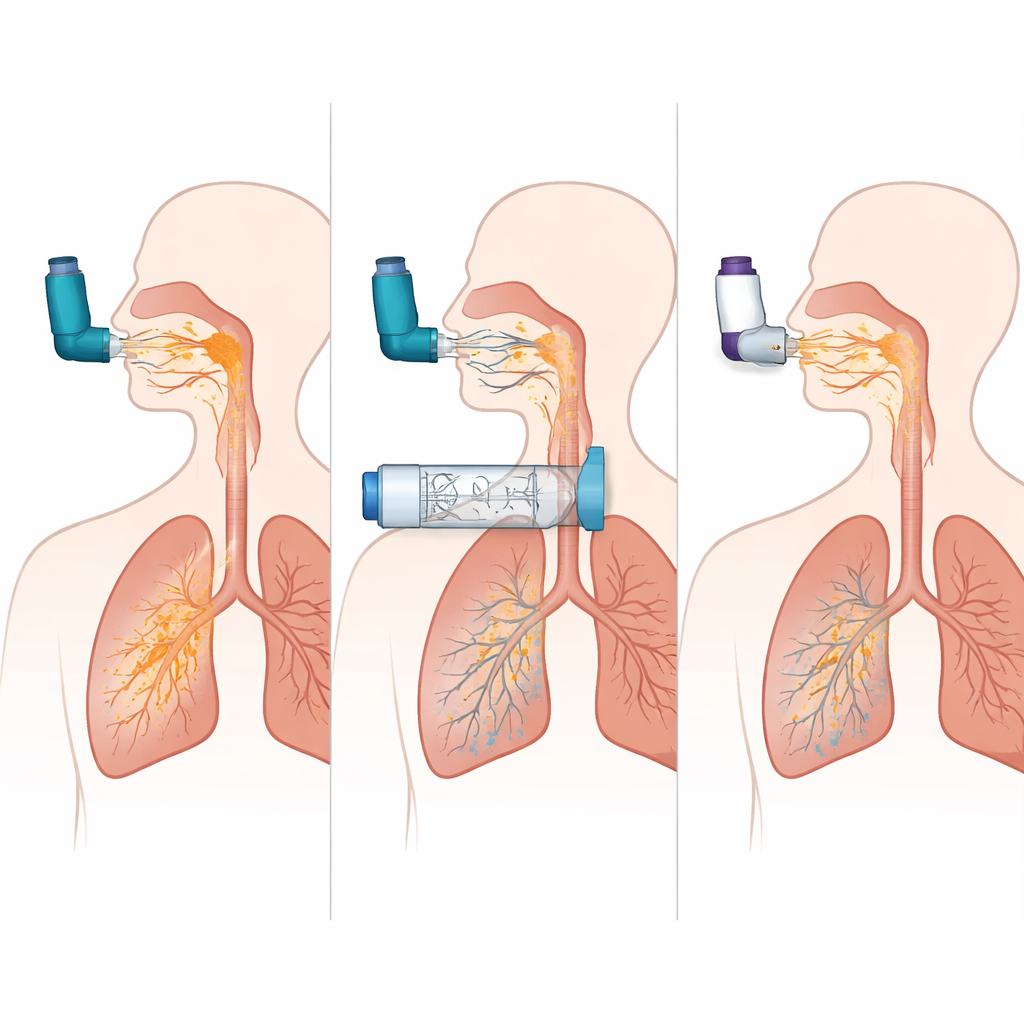
Cosa significa per il trattamento quotidiano
Nel complesso, questi risultati supportano un messaggio semplice e orientato al paziente. Per le persone con asma o BPCO, in particolare bambini, anziani e chiunque faccia fatica a coordinare l’inalatore o a compiere un respiro forte, usare un MDI con una camera di ritenzione valvolata ben progettata può rendere la somministrazione del farmaco più efficiente e più coerente. Invia più farmaco dove è più necessario — i polmoni — limitando la quantità che ricopre bocca e gola, dove può causare problemi come raucedine o infezioni orali. Pur basandosi su modelli al computer costruiti a partire da un numero limitato di pazienti e su schemi respiratori idealizzati, lo studio suggerisce che aggiungere lo spacer giusto a un inalatore esistente può essere uno dei modi più semplici per migliorare il controllo nella vita reale delle malattie ostruttive delle vie aeree.
Citazione: Nagel, M.W., Sadafi, H. & Suggett, J.A. Enhancing aerosol delivery in asthma and COPD: a comparison of MDI, valved holding chamber, and DPI systems using functional respiratory imaging (FRI). Sci Rep 16, 13148 (2026). https://doi.org/10.1038/s41598-026-45628-5
Parole chiave: inalatori per asma, trattamento BPCO, dispositivi spacer, inalatore a polvere secca, somministrazione di farmaci aerosol