Clear Sky Science · pt
Melhorando a entrega de aerossóis na asma e DPOC: uma comparação entre MDI, câmara com válvula de retenção e DPI usando imageamento respiratório funcional (FRI)
Por que isso importa para pessoas com problemas respiratórios
Para milhões de pessoas que vivem com asma ou doença pulmonar obstrutiva crônica (DPOC), o alívio frequentemente vem de um pequeno inalador portátil. Mas quanto da medicação em cada jato realmente alcança os pulmões, e quanto simplesmente bate na parte de trás da garganta e é desperdiçado? Este estudo usa imageamento médico avançado e modelagem computacional para comparar tipos comuns de inaladores e mostra que emparelhar um inalador pressurizado com um acessório simples chamado câmara com válvula de retenção pode entregar o medicamento aos pulmões de forma mais confiável e com menos efeitos colaterais indesejados.
Diferentes ferramentas para levar o medicamento aos pulmões
Hoje, dois tipos principais de inaladores são prescritos para doenças pulmonares obstrutivas. Os inaladores pressurizados doseados (MDIs) liberam um spray fino de medicamento quando o usuário pressiona o cilindro, enquanto os inaladores de pó seco (DPIs) liberam uma nuvem de pó quando o usuário inala com força. Cada desenho tem vantagens e desvantagens. Os MDIs funcionam bem, mas exigem bom sincronismo entre pressionar e inspirar; os DPIs evitam esse desafio de sincronização, mas muitas vezes exigem uma inspiração rápida e vigorosa, que nem todo paciente consegue realizar. Uma terceira opção, a câmara com válvula de retenção (frequentemente chamada de espaçador), conecta‑se a um MDI. Ela atua como um reservatório temporário que desacelera o spray, filtra gotículas grandes e permite que os pacientes inspirem no seu próprio ritmo. 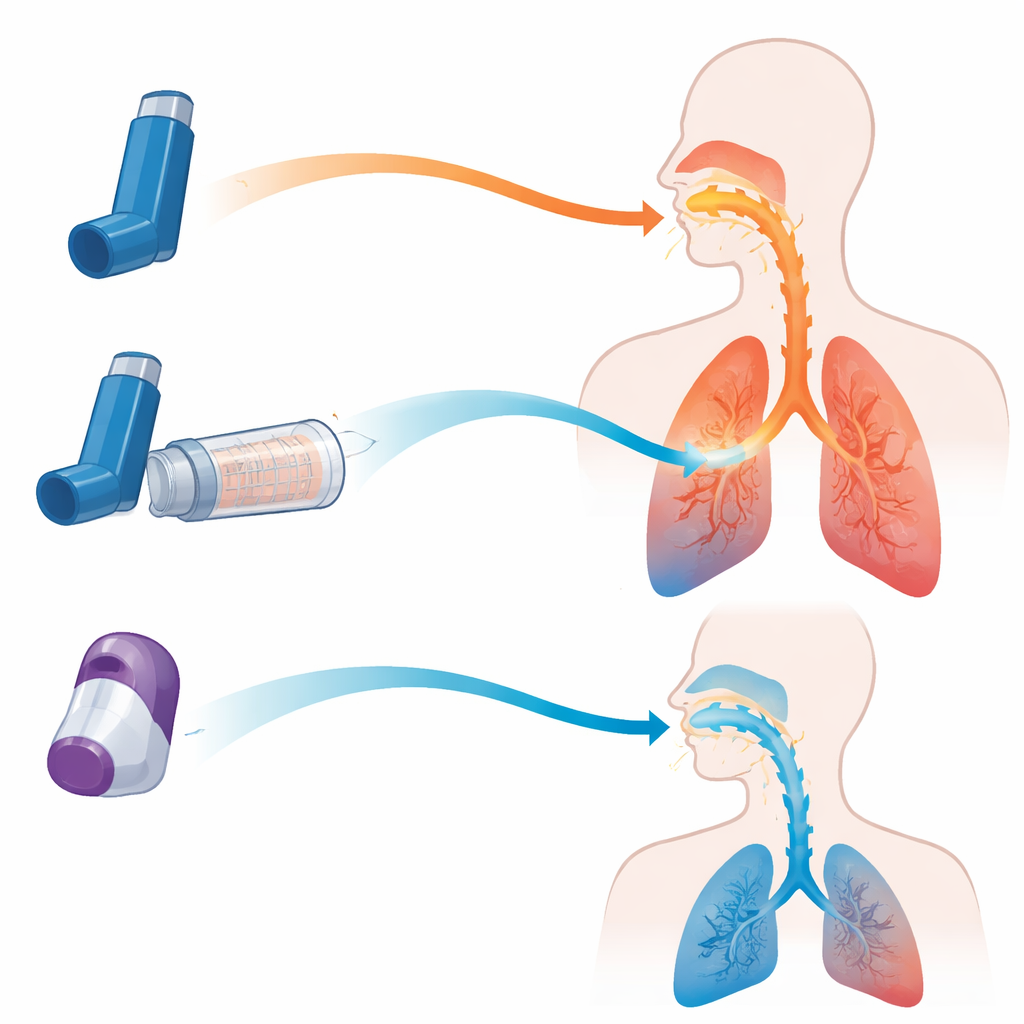
Ver onde o medicamento realmente chega
Em vez de confiar em testes laboratoriais simples ou em medidas globais únicas dos pulmões, os pesquisadores usaram uma técnica chamada imageamento respiratório funcional. Combinaram tomografias computadorizadas de alta resolução de pacientes reais com simulações computacionais detalhadas do fluxo de ar e de partículas minúsculas movendo‑se por vias aéreas ramificadas. Foram construídos modelos para uma pessoa com DPOC e outra com asma moderada. A equipe então inseriu dados medidos de tamanho de partículas para vários dispositivos: um MDI usado sozinho, o mesmo MDI acoplado a três diferentes câmaras de retenção e vários DPIs amplamente utilizados. Simularam tanto padrões de respiração ideais quanto manobras de inalação mais realistas e imperfeitas para ver quanto do medicamento acabava na garganta versus profundamente dentro dos pulmões.
Erros de sincronização podem desperdiçar quase uma dose inteira
As simulações revelaram o quão implacável um MDI pode ser quando usado sem um espaçador. Quando o spray foi inalado exatamente no momento certo, cerca de um quarto da dose alcançou os pulmões no modelo DPOC. Mas adicionar um atraso de apenas meio segundo entre pressionar o cilindro e inspirar fez com que a entrega pulmonar colapsasse para quase zero, enquanto a maior parte da dose atingiu a boca e a garganta. Em contraste, quando o mesmo MDI foi usado com uma câmara específica, a entrega pulmonar permaneceu alta mesmo com um atraso de dois segundos, e a medicação que atingia a garganta caiu de cerca de 60% da dose para menos de 10%. Em outras palavras, a câmara eliminou em grande parte a necessidade de coordenação perfeita e reduziu drasticamente a quantidade de droga que nunca ultrapassa as vias aéreas superiores.
Nem todas as câmaras ou inaladores de pó se comportam da mesma forma
Ao comparar três designs diferentes de câmara, um modelo entregou de forma consistente quase o dobro de medicamento aos pulmões em relação aos outros, tanto nas simulações de asma quanto nas de DPOC, aproximando‑se do desempenho de um MDI usado perfeitamente. Isso sugere que detalhes como formato interno, comportamento da válvula e propriedades de superfície podem influenciar fortemente quanto medicamento permanece disponível para ser inalado. A equipe também comparou a melhor configuração MDI+câmara com vários inaladores de pó seco populares sob esforços de inspiração fortes e mais fracos. A combinação MDI+câmara entregou mais medicamento aos pulmões e muito menos na garganta do que os dispositivos de pó, e seu desempenho praticamente não mudou quando o padrão de respiração foi menos que ideal. Os DPIs, por outro lado, foram altamente sensíveis ao fluxo: tiveram desempenho razoável quando a inspiração simulada foi forte e rápida, mas sua entrega pulmonar caiu e a deposição na garganta permaneceu alta quando a inalação foi mais fraca. 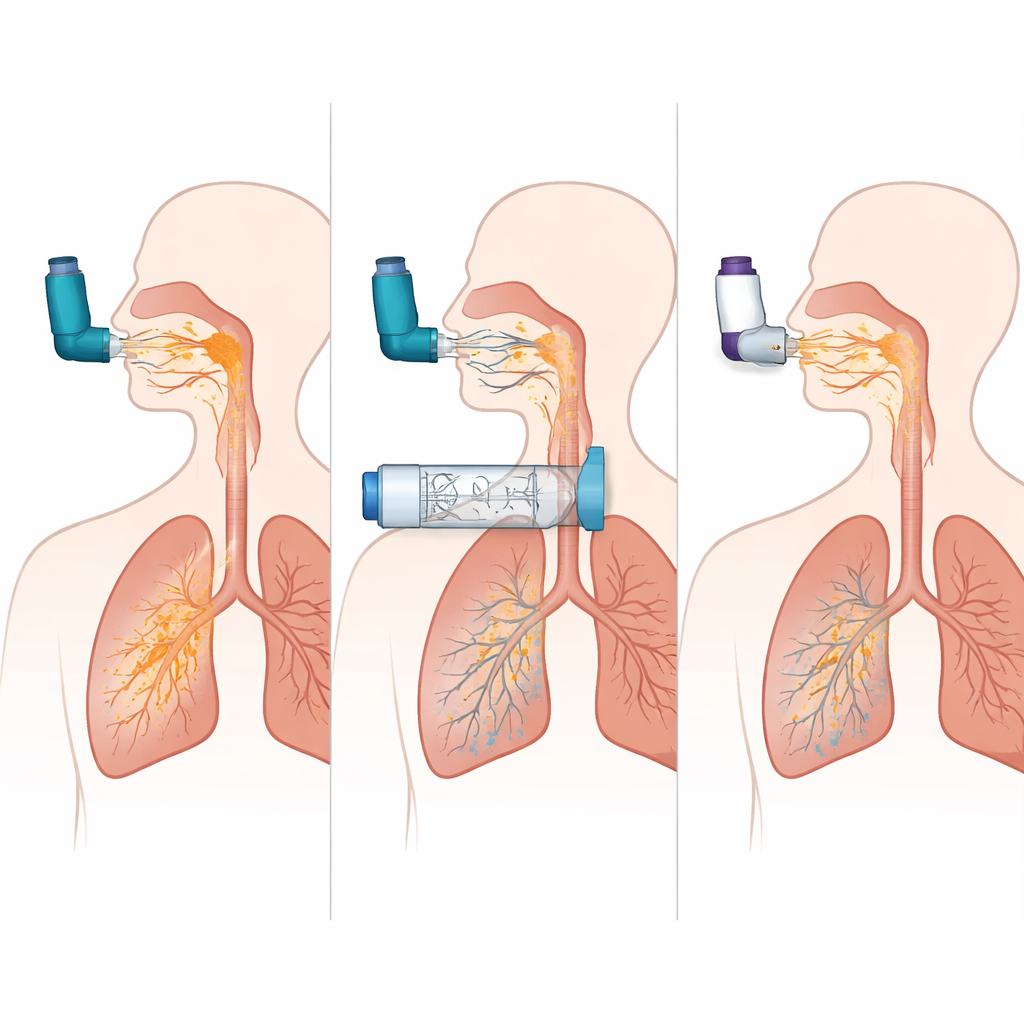
O que isso significa para o tratamento diário
Em conjunto, esses achados apoiam uma mensagem simples e favorável ao paciente. Para pessoas com asma ou DPOC, especialmente crianças, idosos e qualquer pessoa que tenha dificuldade em coordenar o uso do inalador ou em fazer uma inspiração forte, usar um MDI com uma câmara com válvula bem projetada pode tornar a entrega do medicamento mais eficiente e consistente. Isso leva mais medicação onde ela é mais necessária — os pulmões — ao mesmo tempo que limita a quantidade que recobre a boca e a garganta, onde pode causar problemas como rouquidão ou infecções orais. Embora o estudo se baseie em modelos computacionais construídos a partir de um pequeno número de pacientes e em padrões de respiração idealizados, ele sugere que adicionar o espaçador certo a um inalador existente pode ser uma das formas mais simples de melhorar o controle na prática clínica de doenças pulmonares obstrutivas.
Citação: Nagel, M.W., Sadafi, H. & Suggett, J.A. Enhancing aerosol delivery in asthma and COPD: a comparison of MDI, valved holding chamber, and DPI systems using functional respiratory imaging (FRI). Sci Rep 16, 13148 (2026). https://doi.org/10.1038/s41598-026-45628-5
Palavras-chave: inaladores para asma, tratamento da DPOC, dispositivos espaçadores, inalador de pó seco, entrega de fármacos por aerossol