Clear Sky Science · sv
Utnyttja det immuna mikroklimatet: framsteg inom immunterapi för nasofaryngealt karcinom
Varför detta är viktigt för vardagshälsan
Nasofaryngealt karcinom är en halscancer som är ovanligt vanlig i vissa delar av Asien och som är starkt kopplad till ett utbrett virus, Epstein–Barr-virus. Många patienter får sin diagnos först efter att sjukdomen spridit sig, och standardkemoterapi och strålbehandling hjälper inte alla. Denna artikel förklarar hur forskare lär sig att återaktivera kroppens eget immunsystem mot denna cancer genom nya läkemedel, smarta kombinationer av behandlingar och bättre tester för att matcha rätt terapi till rätt person.
En cancer formad av ett vanligt virus
Nasofaryngealt karcinom växer i ett svårtillgängligt område bakom näsan, så tidiga symtom missas ofta. Nästan alla tumörer av denna typ bär på dolt Epstein–Barr-virus, som tyst omprogrammerar infekterade celler. Viruset får tumörceller att visa signaler som stänger av attackerande immunceller, döljer viktiga igenkänningstaggar som immunsystemet använder och rekryterar andra celler som dämpar immunsvaret. Under mikroskopet är dessa tumörer fullpackade med immunceller, men många av dessa celler är utmattade eller blockerade. Denna märkliga blandning av kraftig immun närvaro och djup immunparalys gör sjukdomen både utmanande och till en idealisk testbädd för nya immunbaserade behandlingar.
Göra om immunsignaler till behandlingsmål
De mest dramatiska framstegen har kommit från läkemedel kallade hämmare av immunkontroller, som frigör molekylära ”bromsar” på T‑celler, kroppens främsta soldater mot cancer. I stora kliniska studier har läkemedel som blockerar PD‑1/PD‑L1‑vägen, när de läggs till standardkemoterapi, förlängt överlevnaden och blivit ny förstahandsbehandling för personer med återkommande eller metastaserande sjukdom. Liknande läkemedel flyttas nu tidigare i sjukdomsförloppet, i kombination med kemoterapi och precisionsstrålning för patienter vars tumörer fortfarande är begränsade till huvud‑ och nackregionen men som har hög risk. Tidiga resultat visar högre andel komplett respons och längre perioder utan återfall, vilket tyder på att återställning av immunsystemet före eller under strålning kan fördjupa och stabilisera kontrollen av cancern. 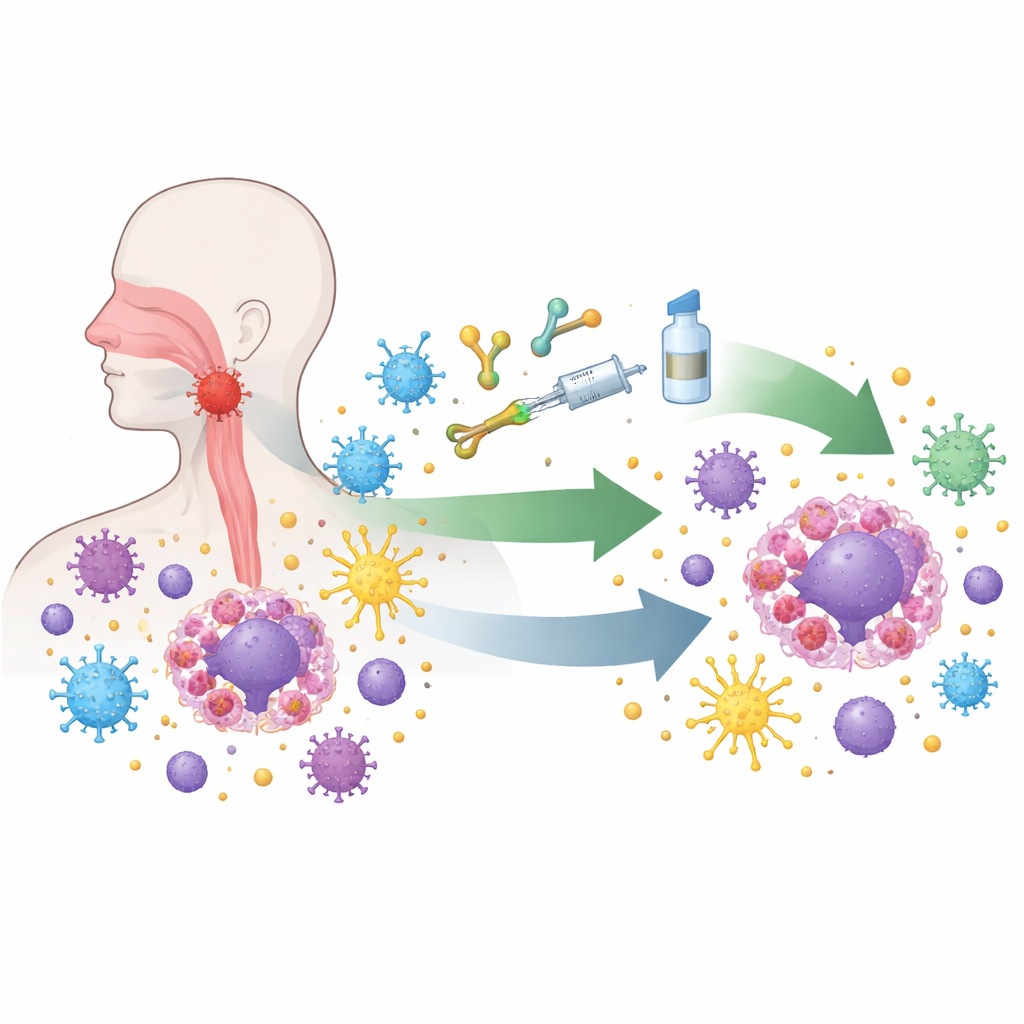
Kombinera krafter för starkare svar
Eftersom viruset och tumörmikromiljön använder många överlappande trick för att undertrycka immuniteten, löser sällan ett enskilt läkemedel problemet. Forskare testar bispecifika antikroppar som angriper två kontroller samtidigt, samt kombinationer av immunterapi med läkemedel som riktar sig mot blodkärnstillväxt, omformar tumörens stödvävnad eller påverkar ämnesomsättningen. Själv kan strålbehandling fungera som ett in situ‑vaccin genom att få cancerceller att dö på ett sätt som varnar immunceller; att lägga till kontrollhämmare kan förstärka denna effekt, särskilt hos patienter med ett begränsat antal metastaser. För utvalda patienter kan kirurgi följt av immunterapi eller förlängd underhållsbehandling efter initial kemoterapi–immunterapi hålla sjukdomen i schack i åratal, även om biverkningar och livskvalitet kräver noggrann uppföljning.
Nästa generationens vacciner, cellterapier och smarta diagnostiska verktyg
Där Epstein–Barr‑virus är så centralt för denna cancer designar forskare vacciner och cellterapier som specifikt känner igen virala komponenter. Experimentella budbärar‑RNA‑vacciner som kodar för nedkortade virala proteiner, ofta kombinerade med natural killer‑celler eller konstruerade T‑celler, har gett starka antitumöreffekter i djurmodeller, även om tidiga stora studier på människor visat hur svårt det är att omsätta dessa vinster till rutinvård. Parallellt siktar en våg av nya biomarkörer på att styra beslut mer precist. Blodtester som följer fragment av viralt DNA, proteiner som transporteras i små vesiklar eller enkla inflammations‑ och kolesterolmarkörer kan hjälpa till att uppskatta risk och följa behandlingssvar. Avancerad bildanalys och artificiell intelligens applicerad på rutinmässiga skanningar och vävnadssnitt kan kartlägga det immunologiska landskapet i varje tumör och förutsäga vem som mest sannolikt drar nytta av specifika immunterapier och vem som kan behöva aggressivare kombinationer. 
Möta resistens och individualisera vården
Trots dessa framsteg svarar många tumörer aldrig på immunterapi eller hittar sätt att undkomma efter en initial respons, ofta drivet av virusets fortsatt påverkande roll i tumörens habitat. Författarna menar att nästa hopp framåt kommer från att förstå detta utvecklande ekosystem på enkelcellsnivå och i rumsligt perspektiv, och att använda den kunskapen för att designa renare kombinationer som träffar flera svaga punkter utan att överväldiga patienten med biverkningar. De ser framför sig skräddarsydda behandlingsvägar där virusbörda, immuncellsmönster, bilddiagnostiska drag och enkla blodmarkörer integreras av artificiell intelligens för att välja och justera terapi över tid. För patienter och kliniker är huvudbudskapet att nasofaryngealt karcinom håller på att skifta från en cancer dominerad av kemoterapi och strålning till en där utnyttjande och vägledning av immunsystemet—samtidigt som man överlistar ett listigt virus—öppnar en väg till längre, bättre liv.
Citering: Zhu, Y., Liu, Y., Yin, Z. et al. Harnessing the immune microenvironment: advances in nasopharyngeal carcinoma immunotherapy. Cell Death Discov. 12, 144 (2026). https://doi.org/10.1038/s41420-026-02999-y
Nyckelord: nasofaryngealt karcinom, Epstein–Barr-virus, cancerimmunterapi, hämmare av immunkontroller, tumörmikromiljö