Clear Sky Science · sv
Avancerade in vitro-hjärnmodeller för läkemedelsutvärdering: integration av organoider, konstruerade vävnader och mikro-fysiologiska system
Varför det spelar roll att odla mini‑hjärtan
Hjärt‑ och kärlsjukdomar är världens främsta dödsorsak, ändå misslyckas många lovande läkemedel sent i utvecklingen eftersom dagens labbtester och djurstudier ofta förbiser skadliga effekter på människans hjärta. Den här artikeln förklarar hur forskare bygger alltmer realistiska ”mini‑hjärtan” i labbet — från plana cellager till små pulserande vävnader, organoider och heart‑on‑a‑chip‑system — för att säkrare och mer precist förutsäga hur våra hjärtan kommer att reagera på nya läkemedel.
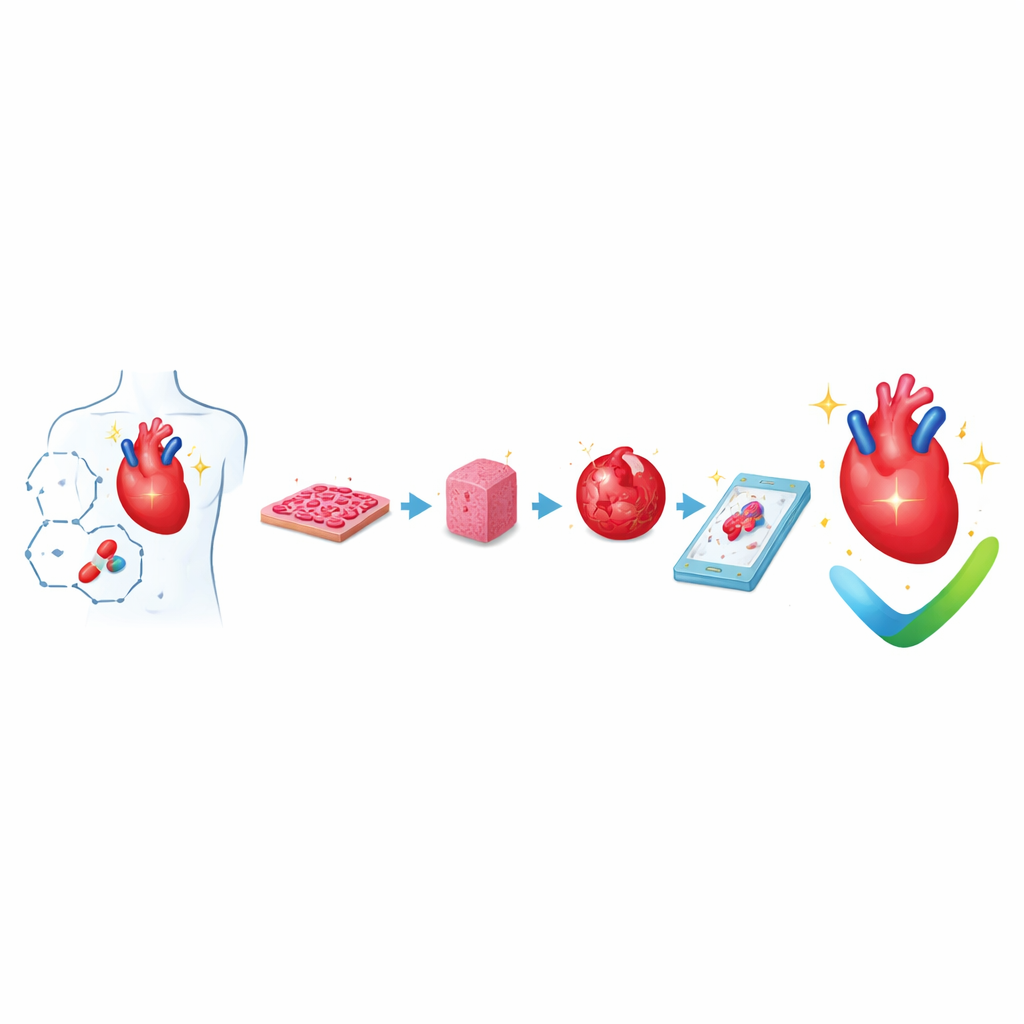
Från enkla cellager till små pulserande vävnader
Forskare odlar nu rutinmässigt mänskliga hjärtmuskelceller från omprogrammerade vuxenceller, så kallade inducerade pluripotenta stamceller. Dessa celler kan spridas som tunna skikt eller ledas in i specifika former med mikroskopiska mönster. Redan på denna grundnivå förändrar kontroll över cellform, inriktning och ytmjukhet hur kraftfullt cellerna slår och hur elektriska signaler sprids mellan dem. Dessa plana kulturer är lätta att odla i stora mängder och att mäta med automatiska kameror och sensorer, så de används i stor utsträckning för första bedömningen av säkerhet, särskilt för att upptäcka läkemedel som kan rubba hjärtats rytm.
Att bygga tredimensionell hjärtmuskel och kamrar
För att efterlikna ett verkligt hjärta bättre sätter forskare ihop tredimensionella hjärtvävnader genom att blanda hjä rtceller med gel‑liknande material som liknar hjärtats naturliga stödjande matris. Dessa konstruerade hjärtvävnader gjuts ofta runt pinnar eller ringar så att deras små sammandragningar kan mätas när de drar i stöden. Genom att tillämpa regelbunden töjning och elektriska pulser utvecklar vävnaderna gradvis mer vuxenliknande struktur och pumpfunktion. Större lappar och kammarliknande konstruktioner kan till och med imitera hur en kammare fylls och töms, vilket möjliggör mätning av tryck–volymförändringar liknande de som används kliniskt. Att tillsätta blodkärlsceller och stödjeceller hjälper dessa vävnader att överleva längre och integreras bättre vid transplantion i djurhjärtan.
Självorganiserande mini‑hjärtan och tidig utveckling
En annan forskningsgren fokuserar på organoider — självorganiserande cellkluster som liknar tidiga stadier i ett utvecklande hjärta. Utgående från stamceller justerar forskare timing och styrka i tillväxt‑signaler så att cellerna spontant sorterar sig i lager och bildar ihåliga, pulserande strukturer med tidiga kammarlika regioner, ytskiktceller och primitiva blodkärl. Vissa organoider genererar till och med blodbildande och leverliknande vävnader parallellt med hjärtregionerna, vilket ger en inblick i hur olika organ utvecklas tillsammans. Dessa modeller är särskilt kraftfulla för att studera medfödda missbildningar, ärftliga hjärtsjukdomar och hur olika celltyper i hjärtat kommunicerar under utvecklingen.
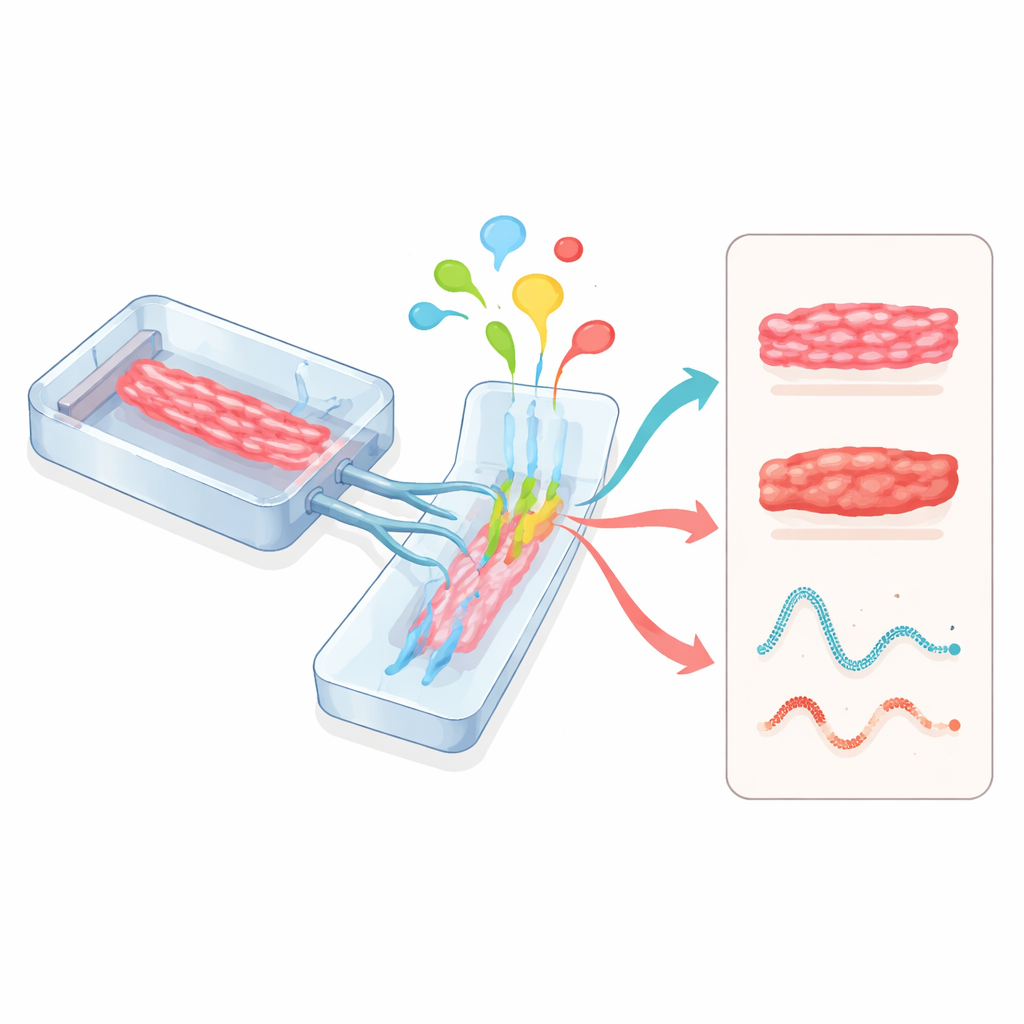
Hearts‑on‑chips och kopplingar mellan organ
Mikrofysiologiska system, ofta kallade organs‑on‑chips, tar ytterligare ett angreppssätt. Hjärtvävnader odlas inuti små, genomskinliga enheter etsade med kanaler för vätskeflöde och flexibla väggar som kan töjas. Dessa chip kan exakt styra näring, syre, mekanisk belastning och elektrisk stimulering medan sensorer i realtid följer slagkraft och elektrisk aktivitet. När hjärtmoduler kopplas till lever-, blodkärls‑ eller andra organmoduler på samma krets kan forskare se hur läkemedel som bearbetas i levern påverkar hjärtat, eller hur inflammation och immunceller inverkar på hjärtfunktionen. Myndigheter såsom amerikanska FDA börjar erkänna dessa människobaserade chip som lovande verktyg för läkemedelssäkerhetsbedömning.
Vad detta innebär för framtida läkemedel och terapier
Tillsammans bildar plana cellager, konstruerade vävnader, organoider och organs‑on‑chips en verktygslåda som för hjärttester mycket närmare mänsklig verklighet än traditionella djurmodeller ensamma. Varje modell väger realism mot praktiska aspekter på olika sätt, och att kombinera dem ger en mer komplett bild av hur ett läkemedel kan hjälpa eller skada människans hjärta. Trots att utmaningar kvarstår — som att fullt mogna dessa mini‑hjärtan, försörja dem med realistiskt blodflöde och standardisera metoder mellan laboratorier — lägger dessa framsteg grunden för säkrare läkemedel, mer individualiserade behandlingar och i slutändan laboratorieodlade hjärtvävnader som kan hjälpa till att reparera skadade hjärtan.
Citering: Kim, Y.H., Son, Y.H., Choi, Y. et al. Advanced in vitro cardiac models for drug evaluation: integration of organoids, engineered tissues, and microphysiological systems. Microsyst Nanoeng 12, 162 (2026). https://doi.org/10.1038/s41378-026-01249-6
Nyckelord: heart-on-a-chip, hjärtorganoider, konstruerad hjärtvävnad, läkemedels kardiotoxicitet, hiPSC-kardiomyocyter