Clear Sky Science · ar
نماذج قلبية متقدمة خارج الجسم لتقييم الأدوية: دمج العضيات، الأنسجة المهندَسة، والأنظمة الفيزيولوجية الدقيقة
لماذا يهم زراعة قلوب صغيرة
أمراض القلب هي القاتل الأول في العالم، ومع ذلك تفشل العديد من الأدوية الواعدة في مراحل متأخرة من التطوير لأن الاختبارات المخبرية الحالية ودراسات الحيوانات غالبًا ما تغفل الآثار الضارة المحتملة على القلب البشري. يشرح هذا المقال كيف يبني العلماء "قلوبًا صغيرة" في المختبر تزداد واقعية — من طبقات خلوية مسطحة إلى أنسجة صغيرة نابضة، عضيات، وأنظمة قلب-على-رقاقة — للتنبؤ بكيفية استجابة قلوبنا للأدوية الجديدة بشكل أكثر أمانًا ودقة.
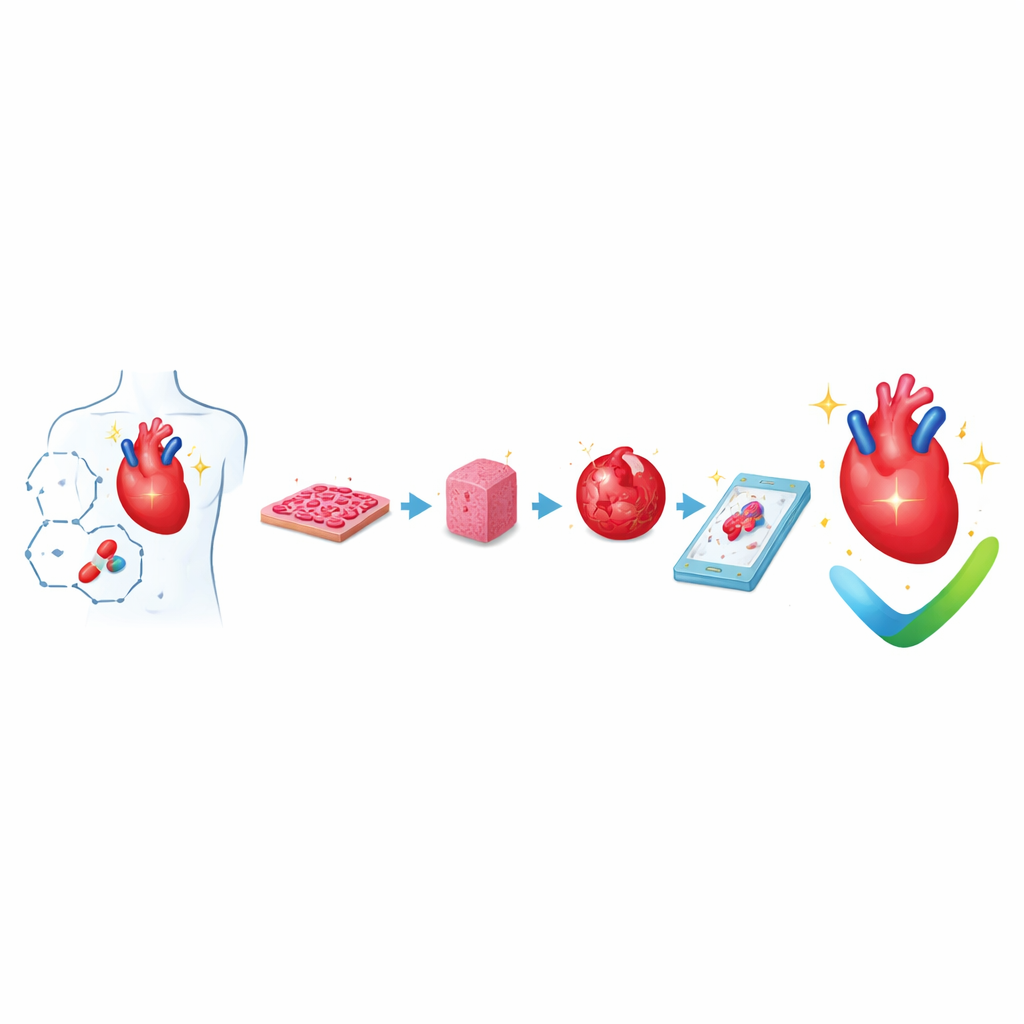
من طبقات خلوية بسيطة إلى أنسجة صغيرة نابضة
يقوم الباحثون الآن بشكل روتيني بزراعة خلايا عضلة القلب البشرية من خلايا بالغة أعيد برمجتها، تُعرف بالخلايا الجذعية المحفزة متعددة القدرات. يمكن نشر هذه الخلايا كأوراق رقيقة أو توجيهها إلى أشكال محددة باستخدام نقوش مجهرية. حتى عند هذا المستوى الأساسي، يؤثر التحكم في شكل الخلية، ومحاذاتها، ونعومة السطح على قوة نبضاتها وكيفية انتقال الإشارات الكهربائية بينها. هذه المستنبتات المسطحة سهلة الزراعة بأعداد كبيرة ويمكن قياسها بكاميرات وأجهزة استشعار مؤتمتة، لذا تُستخدم على نطاق واسع في الفحص الأولي للسلامة، خصوصًا لاكتشاف الأدوية التي قد تعطل إيقاع القلب.
بناء نسيج قلب ثلاثي الأبعاد وغرف قلبية
لتقليد القلب الحقيقي أكثر، يجمع العلماء أنسجة قلب ثلاثية الأبعاد بخلط خلايا القلب مع مواد هلامية تشبه السقالة الطبيعية للقلب. غالبًا ما تُصب هذه الأنسجة المهندَسة حول دعامات أو حلقات ليُقاس تقلصها الصغير بينما تسحب هذه الدعائم. من خلال تطبيق تمطيط منتظم ونبضات كهربائية، تطور الأنسجة تدريجيًا بنية وسلوك ضخي أقرب إلى البالغ. يمكن لرقع أكبر وتراكيب على شكل حجرات أن تحاكي حتى كيفية امتلاء البطين وطرده للسوائل، مما يسمح بقياس تغيرات الضغط–الحجم المشابهة لتلك المستخدمة سريريًا. إضافة خلايا الأوعية الدموية وخلايا الدعم يساعد هذه الأنسجة على البقاء لفترة أطول والاندماج بشكل أفضل عند زراعتها في قلوب الحيوانات.
قلوب صغيرة تتجمع ذاتيًا وتطور مبكر
تركز فرع آخر من البحث على العضيات — تجمعات خلوية منظمة ذاتيًا تشبه المراحل المبكرة لتطور القلب. بدءًا من الخلايا الجذعية، يضبط الباحثون توقيت وقوة إشارات النمو حتى تنقسم الخلايا تلقائيًا إلى طبقات وتشكل هياكل مجوفة نابضة مع مناطق تشبه الحجرات المبكرة، وخلايا غطائية خارجية، وأوعية دموية بدائية. تولد بعض العضيات أنسجة منتجة للدم وتشبه الكبد إلى جانب مناطق القلب، مما يوفر نافذة على كيفية تطور الأعضاء المختلفة معًا. هذه النماذج قوية بشكل خاص لدراسة العيوب الخِلقية، والاضطرابات القلبية الموروثة، وكيفية تواصل أنواع الخلايا المختلفة في القلب أثناء التطور.
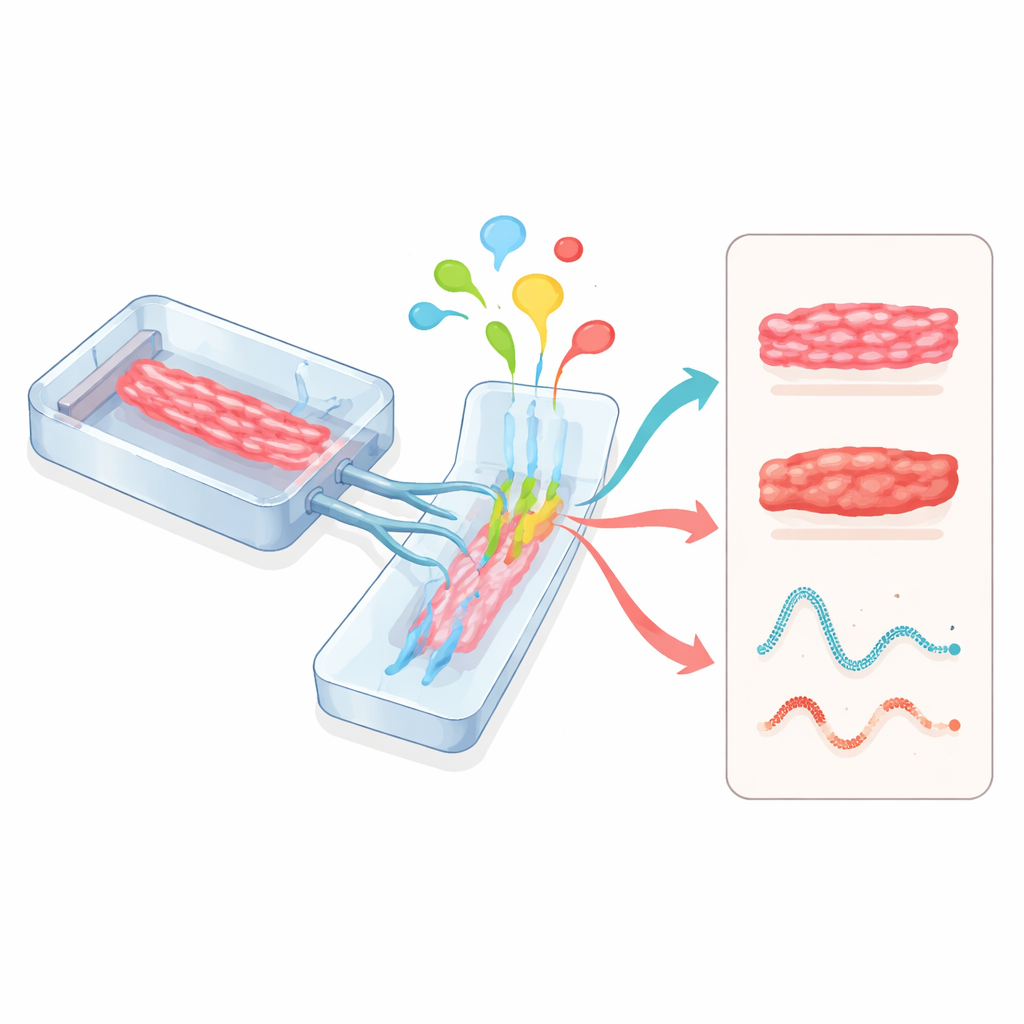
قلوب-على-رقائق واتصالات متعددة الأعضاء
تتبع الأنظمة الفيزيولوجية الدقيقة، المعروفة غالبًا بالأعضاء-على-الرقائق، نهجًا مختلفًا آخر. تُنمى أنسجة القلب داخل أجهزة صغيرة شفافة محفورة بقنوات لتدفق السوائل وجدران مرنة يمكن تمطيطها. يمكن لهذه الرقائق التحكم بدقة في المغذيات، والأكسجين، والإجهاد الميكانيكي، والتزامن الكهربائي بينما تتبع المستشعرات قوة النبض والنشاط الكهربائي في الزمن الحقيقي. عندما تُربط وحدات القلب بوحدات الكبد أو الأوعية الدموية أو أعضاء أخرى على نفس الدارة، يمكن للعلماء رؤية كيف يؤثر أيض الدواء في الكبد على القلب، أو كيف يؤثر الالتهاب وخلايا الجهاز المناعي على وظيفة القلب. بدأت جهات التنظيم مثل إدارة الغذاء والدواء الأمريكية في الاعتراف بهذه الرقائق البشرية كأدوات واعدة لتقييم سلامة الأدوية.
ما الذي يعنيه هذا للأدوية والعلاجات المستقبلية
معًا، تشكل الطبقات الخلوية المسطحة، والأنسجة المهندَسة، والعضيات، والأعضاء-على-الرقائق مجموعة أدوات تقرّب اختبارات القلب من الواقع البشري أكثر من نماذج الحيوانات التقليدية وحدها. يوازن كل نموذج بين الواقعية والعملية بطريقة مختلفة، وتجميعها يقدم صورة أكثر اكتمالًا عن كيفية مساعدة الدواء أو إلحاقه الضرر بالقلب البشري. رغم بقاء تحديات — مثل نضج هذه القلوب الصغيرة تمامًا، وتزويدها بتدفق دم واقعي، وتوحيد الأساليب عبر المختبرات — فإن هذه التقدّمات تمهّد الطريق لأدوية أكثر أمانًا، وعلاجات مخصصة، وفي نهاية المطاف أنسجة قلب مزروعة في المختبر قد تساعد على إصلاح القلوب التالفة.
الاستشهاد: Kim, Y.H., Son, Y.H., Choi, Y. et al. Advanced in vitro cardiac models for drug evaluation: integration of organoids, engineered tissues, and microphysiological systems. Microsyst Nanoeng 12, 162 (2026). https://doi.org/10.1038/s41378-026-01249-6
الكلمات المفتاحية: قلب-على-رقاقة, عضيات قلبية, نسيج قلب مهندَس, سمية القلب للأدوية, الخلايا القلبية من hiPSC