Clear Sky Science · ru
Оценка выраженного патологического ответа у пациентов с немелкоклеточным раком лёгкого после неоадъювантной терапии с помощью MMT-net
Помогая врачам увидеть успех лечения
Когда пациенты с раком лёгкого получают мощную терапию до операции, врачам важно понять, насколько эффективно эти методы повлияли на опухоль. Сегодня такое суждение основывается на работе патологов, которые скрупулёзно изучают огромные цифровые микроскопические изображения визуально. В этом исследовании представлен новый инструмент на основе искусственного интеллекта — MMT‑Net, который быстро и точно оценивает, какая часть лёгочной опухоли была разрушена лечением, что может ускорить уход, сделать его более последовательным и персонализированным.
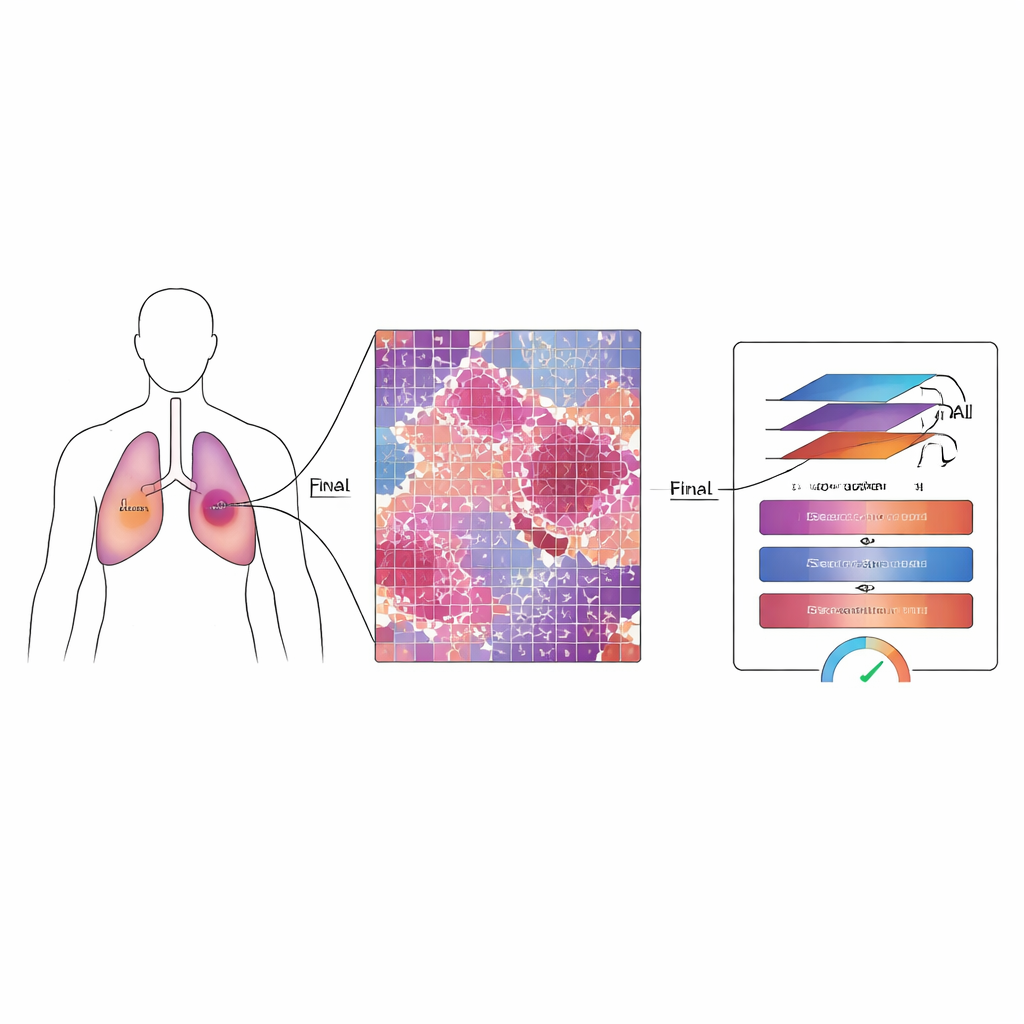
Почему важно измерять остатки
У пациентов с немелкоклеточным раком лёгкого врачи часто применяют лекарства и радиацию до операции, чтобы уменьшить или ослабить опухоль. После операции патологи оценивают «выраженный патологический ответ», проверяя, какая доля полости опухоли по‑прежнему содержит живые раковые клетки. Если остаётся лишь небольшая часть — примерно одна десятая или меньше — пациенты, как правило, живут дольше и имеют лучшие исходы. Однако современные цифровые слайды могут содержать миллиарды пикселей, а терапия оставляет за собой запутанную смесь мёрвой ткани, рубцоподобных участков и разрозненно сохраняющихся клеток. Ручной обзор таких огромных изображений занимает много времени, утомителен и подвержен вариациям между экспертами.
Обучение компьютеров «читать» слайды с раком
Исследователи создали MMT‑Net, чтобы помогать патологам в этой трудной задаче. Система анализирует целые слайды лёгочных опухолей, которые уже были обработаны терапией. Вместо того чтобы полагаться на стандартные модели компьютерного зрения, обученные на повседневных фотографиях, они сначала позволили сети самостоятельно изучить визуальный «язык» патологии с помощью тысяч неразмеченных фрагментов ткани. Этот этап самообучения помогает модели распознавать тонкие паттерны, характерные для окрашенных микроскопических изображений, а не для кошек, автомобилей или пейзажей.
Смотреть одновременно вблизи и издалека
MMT‑Net также имитирует то, как эксперты масштабируют изображение при чтении слайда. Система берёт маленькие фрагменты изображения на трёх увеличениях: низкое — чтобы захватить общую архитектуру, среднее — чтобы увидеть паттерны повреждений, и высокое — чтобы рассмотреть отдельные клетки. Специализированный механизм внимания затем объединяет эти виды, позволяя модели учитывать как тонкие детали, так и широкий контекст. Модуль трансформера — изначально разработанный для языкового перевода — использует эти объединённые признаки, чтобы классифицировать каждый фрагмент в одну из трёх категорий: остающаяся живая опухоль, рубцоподобная строма, или мёртвая/кератинизированная ткань. Сложив оценки по всему слайду, MMT‑Net оценивает долю живых опухолевых клеток — ключевую величину, которой врачи пользуются при оценке ответа.
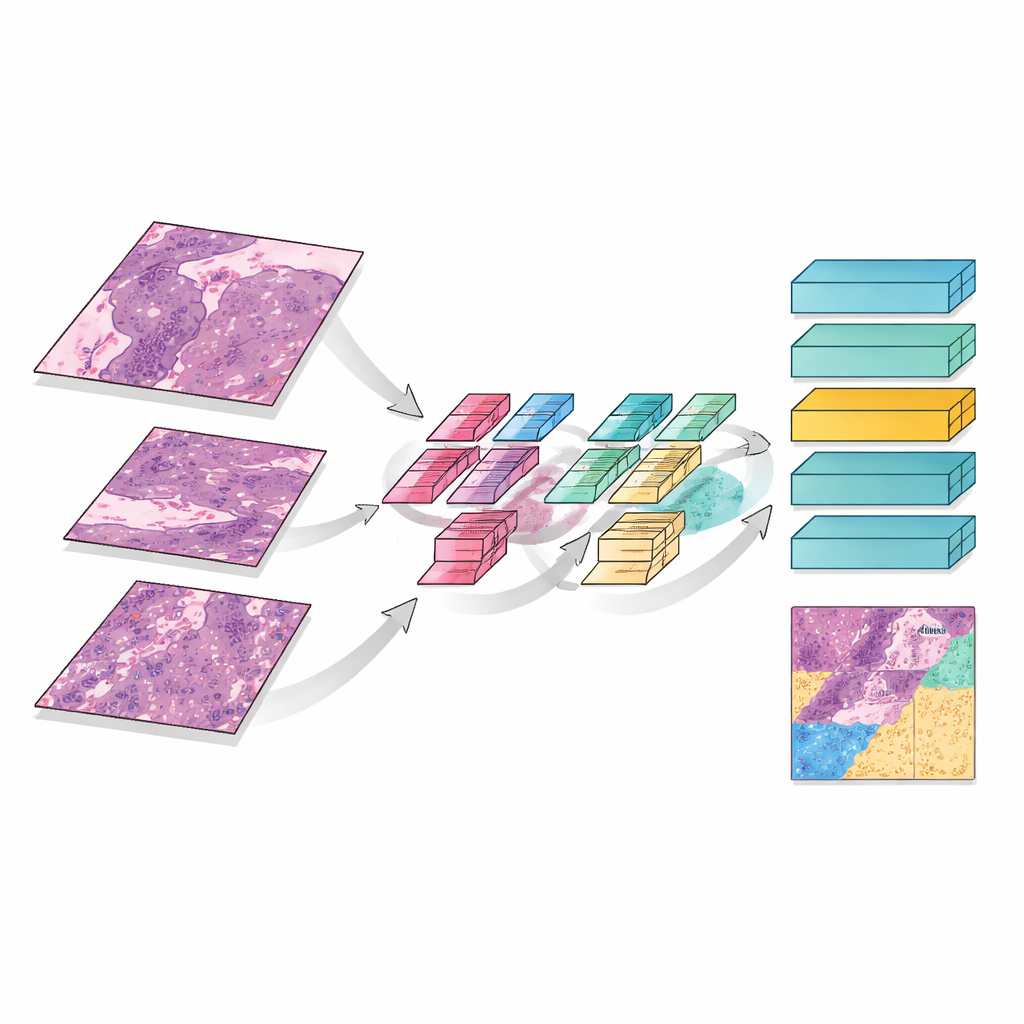
Насколько хорошо работает система
Для проверки модели команда использовала слайды от 23 пациентов, лечившихся в одном онкологическом центре. Данные разделили на обучающую и тестовую выборки, при этом опытные патологи тщательно размечали области жизнеспособной опухоли, рубцоподобной стромы и мёртвой ткани в соответствии с международными руководствами. По сравнению с несколькими ведущими методами глубокого обучения MMT‑Net показал наивысшую точность, правильно классифицируя типы ткани примерно в 99 процентах тестовых фрагментов при предварительном обучении на патоморфологических изображениях. Области, выделенные внутренними картами внимания модели, тесно совпадали с участками, на которые фокусируются специалисты‑люди, что указывает на то, что система «смотрит» на правильные структуры, а не опирается на случайные подсказки.
Сверка с молекулярными маркерами
Помимо визуального сравнения, исследователи проверили, согласуются ли предсказания MMT‑Net с биологическими показателями активности опухоли. Они исследовали дополнительные слайды, окрашенные для двух распространённых лабораторных маркеров: цитокератинов, которые выявляют опухолевые клетки эпителиального происхождения, и Ki67, отмечающего делящиеся клетки. Доля областей, классифицированных моделью как жизнеспособная опухоль, показала сильную статистическую корреляцию с обоими маркерами, что означает: где компьютер видел активную опухоль, лабораторные окраски подтверждали это. Такое тесное совпадение поддерживает идею о том, что MMT‑Net улавливает реальные аспекты биологии заболевания, а не только поверхностные цветовые различия.
Что это может значить для пациентов
Проще говоря, исследование показывает, что тщательно спроектированная система ИИ может оценивать, сколько лёгочной опухоли остаётся после предоперационной терапии, почти так же хорошо, как опытные патологи, и при этом делать это объяснимо и биологически обоснованно. Хотя работа проведена на относительно небольшой группе пациентов из одного центра и требуются более крупные многоцентровые исследования, подход гибок и может быть адаптирован к другим видам рака и задачам. В будущем инструменты вроде MMT‑Net могут помочь стандартизировать измерение ответа на терапию, поддержать более надёжные решения о последующем лечении и приблизить точную медицину к повседневной клинической практике.
Цитирование: Yang, C., Liu, L., Xiao, W. et al. Estimating major pathological response in non-small cell lung cancer patients with post-neoadjuvant therapy using MMT-net. Sci Rep 16, 14144 (2026). https://doi.org/10.1038/s41598-026-44633-y
Ключевые слова: рак лёгкого, цифровая патология, искусственный интеллект, ответ на лечение, глубокое обучение