Clear Sky Science · pt
Defibrotida para profilaxia da síndrome de obstrução sinusoidal/doença veno-oclusiva (SOS/VOD) em pacientes pediátricos de alto risco: diretrizes de consenso da Sociedade Europeia de Transplante de Medula Óssea e Sangue (EBMT)
Por que proteger fígados jovens importa
Para crianças com doenças graves do sangue e do sistema imunológico, um transplante de células-tronco pode salvar vidas — mas também traz efeitos colaterais perigosos. Um dos mais temidos é um tipo de lesão hepática chamado síndrome de obstrução sinusoidal, em que pequenos vasos sanguíneos do fígado ficam obstruídos e danificados. Essa condição pode evoluir rapidamente para inchaço, dor, falência de órgãos e até morte. O artigo explica por que algumas crianças têm risco particularmente alto e apresenta diretrizes de especialistas sobre o uso de um medicamento protetor, a defibrotida, para prevenir essa complicação antes que ela se desenvolva.
Como esse problema hepático perigoso se manifesta
Após um transplante de células-tronco, quimioterapia e radioterapia intensas podem ferir o delicado revestimento interno dos pequenos canais sanguíneos do fígado. Seguem-se inflamação e formação de coágulos, o fluxo sanguíneo diminui e a pressão aumenta. As crianças podem desenvolver fígado inchado e doloroso, coloração amarelada da pele e olhos, ganho de peso rápido por acúmulo de líquido e necessidade frequente de transfusões de sangue e plaquetas. Nos casos mais graves, vários órgãos entram em falência. As crianças são afetadas com mais frequência que os adultos — historicamente até uma em cada cinco, e em alguns grupos de alto risco muito mais — devido a diferenças em seus corpos em desenvolvimento, nas doenças subjacentes e nos tratamentos que recebem.
Por que algumas crianças enfrentam risco muito maior
O risco não é igual para todas as crianças. Certas doenças e históricos médicos estão associados a taxas marcadamente altas de lesão hepática. Isso inclui distúrbios sanguíneos que exigem anos de transfusões, como talassemia transfusão-dependente; doenças raras ósseas e imunológicas como osteopetrose infantil maligna e síndromes congênitas de ativação de macrófagos; cânceres agressivos como neuroblastoma de alto risco; e qualquer criança com dano hepático prévio ou episódio anterior dessa mesma complicação hepática. Crianças muito pequenas, abaixo de dois anos, são especialmente vulneráveis, em parte porque frequentemente recebem combinações intensas de medicamentos e porque drogas-chave, como a quimioterapia busulfano, se comportam de forma muito imprevisível em seus corpos.
Como os médicos tentam identificar o problema cedo
Por muitos anos, os médicos confiaram em regras simples para diagnosticar esse problema hepático, como aguardar que a bilirrubina — um pigmento amarelo medido no sangue — se elevasse acima de um nível fixo. As novas diretrizes mostram que essa abordagem pode deixar de detectar quase um terço dos casos em crianças, que podem nunca ficar claramente ictéricas. Em vez disso, especialistas pediátricos refinaram seus critérios para buscar sinais de alerta mais precoces e sutis, especialmente um padrão chamado trombocitopenia refratária, em que as plaquetas são consumidas tão rapidamente que as transfusões tornam-se cada vez mais necessárias. Usando essas regras específicas para pediatria, os médicos podem reconhecer a condição dois a três dias antes, permitindo iniciar o tratamento antes que o dano se torne irreversível.
Usando um medicamento protetor antes que ocorra o dano
A defibrotida é um medicamento que atua principalmente nas células que revestem os vasos sanguíneos, reduzindo a inflamação e ajudando a equilibrar a coagulação e a fibrinólise. Já é aprovada como tratamento uma vez diagnosticada a lesão hepática severa. Como age no nível do revestimento vascular, muitos especialistas acreditam que faz mais sentido utilizá-la de forma preventiva em crianças com risco muito alto, em vez de esperar até que apareçam inchaço, icterícia e falência orgânica. Estudos anteriores — incluindo um grande ensaio pediátrico e uma meta-análise de vários relatos — sugerem que administrar defibrotida antes do transplante pode reduzir a chance de lesão hepática e diminuir problemas relacionados, como dano renal, mesmo que nem sempre altere a taxa final de mortalidade em todos os estudos. Resultados conflitantes de ensaios em populações mistas de adultos e crianças, no entanto, levaram os reguladores europeus a desencorajar o uso profilático rotineiro, gerando confusão para as equipes pediátricas.
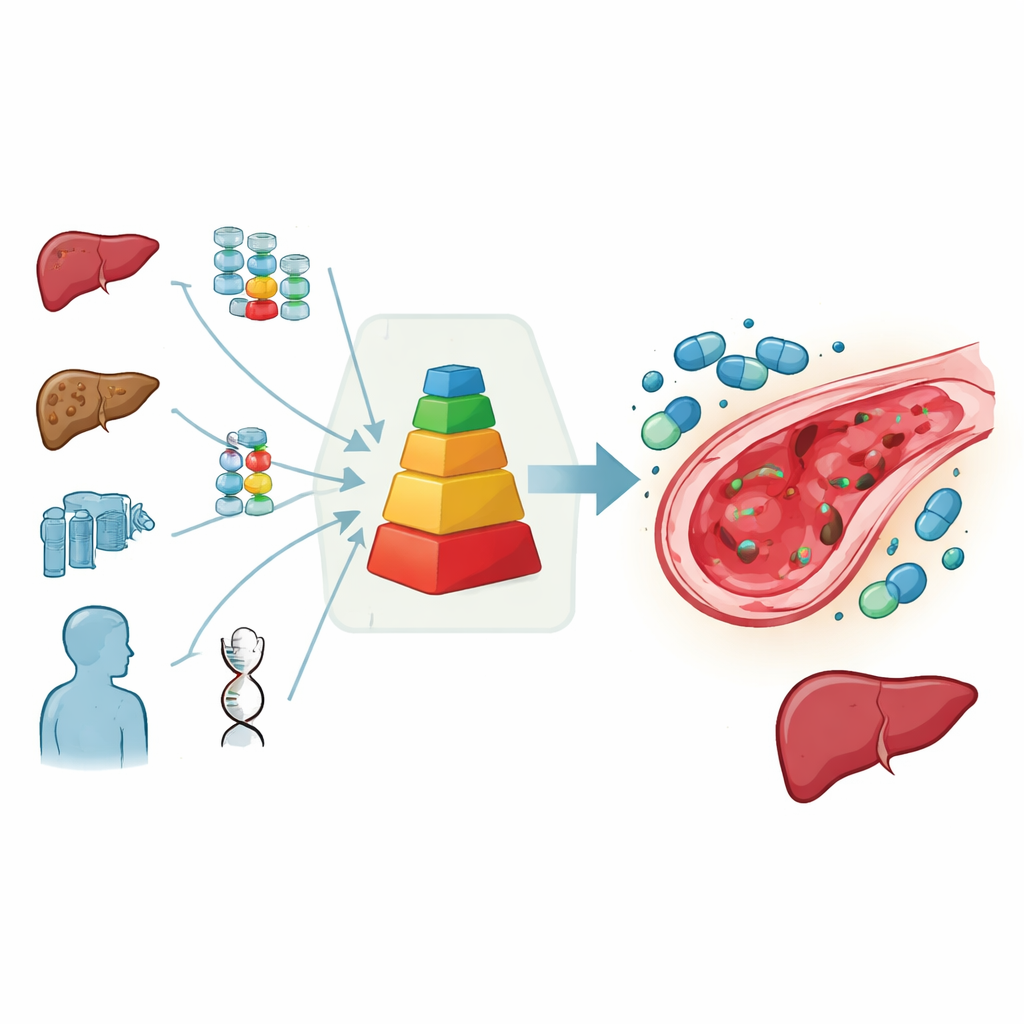
Uma pontuação simples para orientar decisões difíceis
Para ajudar a resolver esse impasse, o grupo europeu de transplante pediátrico reuniu especialistas para avaliar todos os dados disponíveis e sua experiência clínica. Eles criaram um sistema de pontuação prático que resume o risco de cada criança: pontos são atribuídos por doenças de alto risco, idade muito jovem, lesão hepática prévia, sinais de fibrose hepática relacionada ao ferro e tratamentos especialmente perigosos como quimioterapia intensiva à base de busulfano, radiação total do corpo, retransplantes ou certos anticorpos usados antes do transplante. Quanto maior a pontuação total, maior a chance prevista de desenvolver lesão hepática. Nesse esquema, a defibrotida é fortemente recomendada quando o risco previsto está claramente acima de cerca de 15%, considerada aconselhável em risco intermediário e não recomendada quando o risco parece baixo.
O que isso significa para famílias e equipes de cuidado
Para famílias que enfrentam um transplante de células-tronco, essas diretrizes oferecem uma maneira mais clara e baseada em evidências de avaliar os benefícios e encargos de adicionar um medicamento preventivo. A mensagem é que prevenir ou atenuar essa complicação hepática pode poupar as crianças de internações prolongadas, cuidados intensivos e doença grave, mesmo quando a morte é finalmente evitada. Os autores defendem que, dado o perfil de segurança da defibrotida, o uso profilático direcionado às crianças de mais alto risco é uma estratégia sensata e humana. Apresentam suas recomendações como um documento vivo que evoluirá conforme surgirem novos dados, mas sua conclusão central é direta: identificando cuidadosamente as crianças em maior risco e protegendo preventivamente os frágeis vasos sanguíneos do fígado, os médicos podem tornar um procedimento perigoso — porém potencialmente salvador — significativamente mais seguro.
Citação: Corbacioglu, S., Bajwa, R., Antmen, A.B. et al. Defibrotide for prophylaxis of sinusoidal obstruction syndrome/veno-occlusive disease (SOS/VOD) in pediatric high-risk patients: consensus guidelines from the European Society for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplant 61, 417–425 (2026). https://doi.org/10.1038/s41409-025-02793-x
Palavras-chave: transplante de células-tronco pediátrico, síndrome de obstrução sinusoidal, profilaxia com defibrotida, complicações hepáticas, pontuação de risco de tratamento