Clear Sky Science · de
Defibrotid zur Prophylaxe des sinusoidalen Obstruktionssyndroms/veno-okklusiven Krankheitsbildes (SOS/VOD) bei pädiatrischen Hochrisikopatienten: Konsensrichtlinien der European Society for Blood and Marrow Transplantation (EBMT)
Warum es wichtig ist, junge Lebern zu schützen
Für Kinder mit schweren Blut- und Immunkrankheiten kann eine Stammzelltransplantation lebensrettend sein – sie birgt jedoch auch gefährliche Nebenwirkungen. Eine der gefürchtetsten ist eine Form von Leberschaden, das sinusoidale Obstruktionssyndrom, bei dem winzige Blutgefäße in der Leber verstopfen und geschädigt werden. Dieser Zustand kann rasch zu Schwellungen, Schmerzen, Organversagen und sogar zum Tod führen. Der Artikel erläutert, warum einige Kinder besonders gefährdet sind, und stellt Expertenempfehlungen zur Anwendung eines schützenden Arzneimittels, Defibrotid, zur Vorbeugung dieser Komplikation vor.
So zeigt sich dieses gefährliche Leberproblem
Nach einer Stammzelltransplantation können hochdosierte Chemotherapie und Strahlentherapie die empfindliche Innenauskleidung der kleinen Blutbahnen der Leber schädigen. Es folgen Entzündung und Gerinnung, der Blutfluss verlangsamt sich und der Druck steigt. Kinder können eine geschwollene und schmerzhafte Leber, Gelbfärbung von Haut und Augen, rasche Gewichtszunahme durch Flüssigkeitsansammlungen und einen erhöhten Bedarf an Blut- und Thrombozytentransfusionen entwickeln. In den schwersten Fällen versagen mehrere Organe. Kinder sind häufiger betroffen als Erwachsene – historisch bis zu einem von fünf – und in einigen Hochrisikogruppen deutlich öfter, bedingt durch Unterschiede in ihrem sich entwickelnden Körper, ihren Grunderkrankungen und den erhaltenen Behandlungen.
Warum einige Kinder ein viel höheres Risiko haben
Das Risiko ist nicht bei jedem Kind gleich. Bestimmte Erkrankungen und medizinische Vorgeschichten sind mit auffallend hohen Raten von Leberschäden verbunden. Dazu gehören Blutkrankheiten, die jahrelange Transfusionen erfordern, wie transfusionsabhängige Thalassämie; seltene Knochen- und Immunkrankheiten wie maligne infantile Osteopetrose und angeborene Makrophagenaktivierungssyndrome; aggressive Tumoren wie Hochrisiko-Neuroblastom; sowie jedes Kind mit vorbestehendem Leberschaden oder einer früheren Episode derselben Leberkomplikation. Sehr junge Kinder unter zwei Jahren sind besonders verwundbar, zum Teil weil sie oft intensive Wirkstoffkombinationen erhalten und weil Schlüsselmedikamente wie das Chemotherapeutikum Busulfan im Körper sehr unvorhersehbar wirken.
Wie Ärzte versuchen, Probleme früh zu erkennen
Viele Jahre lang verließen sich Ärzte auf einfache Regeln zur Diagnose dieses Leberproblems, etwa darauf zu warten, dass Bilirubin – ein im Blut gemessener gelber Farbstoff – einen festen Schwellenwert überschreitet. Die neuen Richtlinien zeigen, dass dieser Ansatz bei Kindern fast ein Drittel der Fälle übersehen kann, da sie möglicherweise nie deutlich gelb werden. Pädiatrische Experten haben stattdessen ihre Kriterien verfeinert, um frühere und subtilere Warnzeichen zu erkennen, insbesondere ein Muster namens refraktäre Thrombozytopenie, bei dem Thrombozyten so schnell verbraucht werden, dass immer häufiger Transfusionen nötig sind. Mit diesen kindgerechten Regeln können Ärzte den Zustand zwei bis drei Tage früher erkennen und die Behandlung beginnen, bevor der Schaden irreversibel wird.
Ein schützender Wirkstoff, bevor Schäden entstehen
Defibrotid ist ein Medikament, das hauptsächlich auf die Zellen der Gefäßinnenschicht wirkt, Entzündungen dämpft und hilft, das Gleichgewicht zwischen Gerinnung und Auflösung von Blutgerinnseln zu erhalten. Es ist bereits als Behandlung zugelassen, sobald ein schwerer Leberschaden diagnostiziert ist. Da es auf der Ebene der Gefäßinnenschicht wirkt, sind viele Experten der Ansicht, dass ein präventiver Einsatz bei Kindern mit sehr hohem Risiko sinnvoller ist, als erst auf Schwellungen, Gelbsucht und Organversagen zu warten. Frühere Studien – einschließlich einer großen pädiatrischen Studie und einer Metaanalyse mehrerer Berichte – deuten darauf hin, dass die Gabe von Defibrotid vor der Transplantation die Wahrscheinlichkeit eines Leberschadens und damit verbundener Probleme wie Nierenschäden verringern kann, auch wenn dies nicht in jeder Studie die Sterblichkeitsrate ändert. Widersprüchliche Ergebnisse aus gemischten Studien mit Erwachsenen und Kindern führten jedoch dazu, dass europäische Aufsichtsbehörden vor einer routinemäßigen vorbeugenden Anwendung warnten, was bei pädiatrischen Teams Verwirrung stiftete.
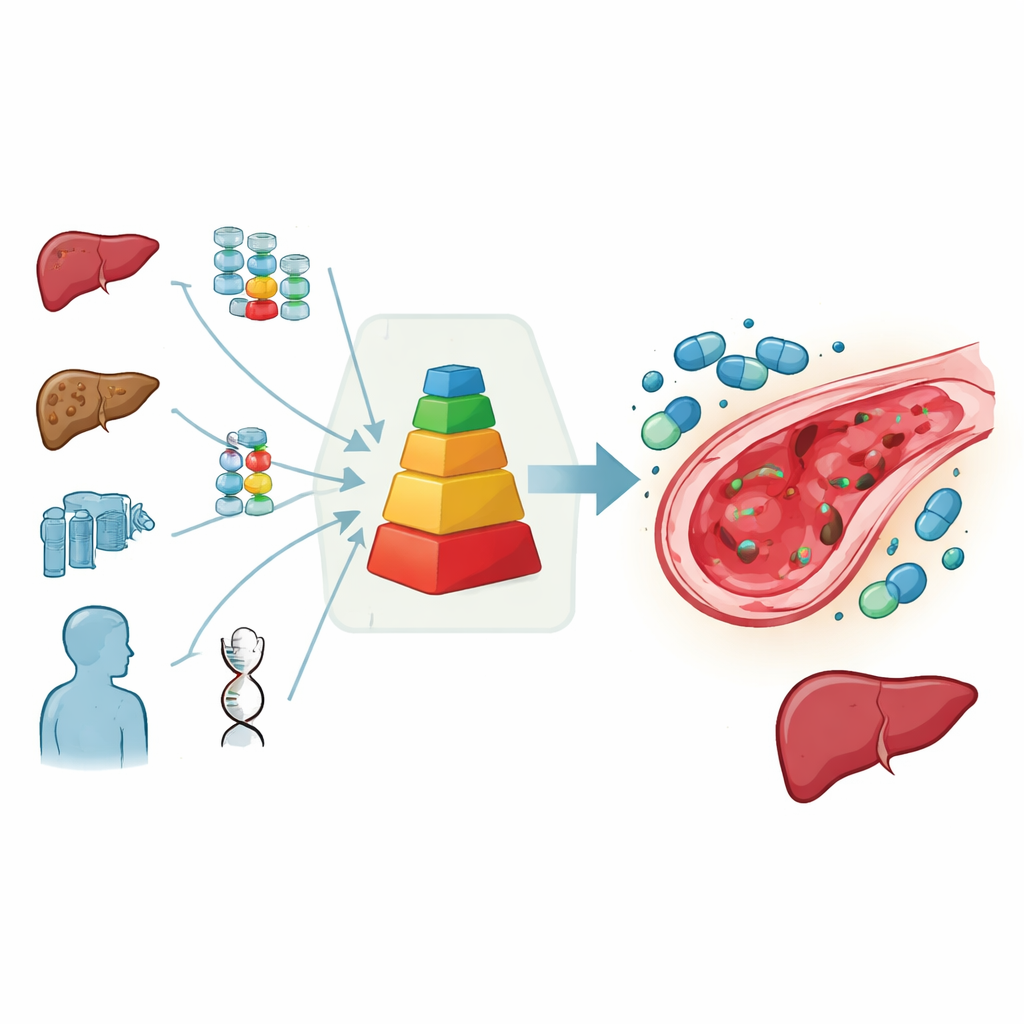
Ein einfacher Score zur Unterstützung schwieriger Entscheidungen
Um diese Pattsituation aufzulösen, versammelte die europäische pädiatrische Transplantationsgruppe Experten, um alle verfügbaren Daten und ihre klinische Erfahrung zu bewerten. Sie entwickelten ein praxisnahes Punktesystem, das das Risiko jedes Kindes zusammenfasst: Punkte werden für Hochrisikoerkrankungen, sehr junges Alter, frühere Leberschädigung, Anzeichen einer eisenbedingten Lebervernarbung und besonders riskante Behandlungen wie busulfanbasierte intensivierte Chemotherapie, Ganzkörperbestrahlung, Wiedertransplantationen oder bestimmte Antikörpermedikamente vor der Transplantation vergeben. Je höher die Gesamtsumme, desto größer die erwartete Wahrscheinlichkeit, einen Leberschaden zu entwickeln. In diesem Rahmen wird Defibrotid nachdrücklich empfohlen, wenn das vorhergesagte Risiko deutlich über etwa 15 Prozent liegt, als ratsam bei mittlerem Risiko angesehen und bei niedrigem Risiko nicht empfohlen.
Was das für Familien und Behandlungsteams bedeutet
Für Familien, die sich einer Stammzelltransplantation gegenübersehen, bieten diese Richtlinien einen klareren, evidenzbasierten Weg, Nutzen und Belastungen einer präventiven Medikamentengabe gegeneinander abzuwägen. Die Botschaft lautet, dass das Verhindern oder Abmildern dieser Leberkomplikation Kindern längere Krankenhausaufenthalte, Intensivstation und schwere Erkrankungen ersparen kann, selbst wenn dadurch nicht stets ein Todesfall verhindert wird. Die Autoren argumentieren, dass angesichts des Sicherheitsprofils von Defibrotid eine gezielte präventive Anwendung bei den höchstrisikobehafteten Kindern eine vernünftige und humane Strategie ist. Sie präsentieren ihre Empfehlungen als ein lebendes Dokument, das sich mit neuen Daten weiterentwickeln wird, doch ihre Kernfolgerung ist klar: Indem Kinder mit dem größten Risiko sorgfältig identifiziert und die empfindlichen Gefäße der Leber im Vorfeld geschützt werden, können Ärzte ein gefährliches, aber lebensrettendes Verfahren messbar sicherer machen.
Zitation: Corbacioglu, S., Bajwa, R., Antmen, A.B. et al. Defibrotide for prophylaxis of sinusoidal obstruction syndrome/veno-occlusive disease (SOS/VOD) in pediatric high-risk patients: consensus guidelines from the European Society for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplant 61, 417–425 (2026). https://doi.org/10.1038/s41409-025-02793-x
Schlüsselwörter: pädiatrische Stammzelltransplantation, sinusoidales Obstruktionssyndrom, Defibrotid-Prophylaxe, Leberkomplikationen, Risikobewertung der Behandlung