Clear Sky Science · nl
Defibrotide voor profylaxe van sinusoidale obstructiesyndroom/veno-occlusieve ziekte (SOS/VOD) bij pediatrische hoogrisicopatiënten: consensusrichtlijnen van de European Society for Blood and Marrow Transplantation (EBMT)
Waarom het beschermen van jonge levers belangrijk is
Voor kinderen met ernstige bloed- en immuunaandoeningen kan een stamceltransplantatie levensreddend zijn — maar het brengt ook gevaarlijke bijwerkingen met zich mee. Een van de meest gevreesde is een vorm van leverschade die sinusoidale obstructiesyndroom heet, waarbij kleine bloedvaatjes in de lever verstopt en beschadigd raken. Deze aandoening kan snel leiden tot zwelling, pijn, orgaanfalen en zelfs de dood. Het artikel legt uit waarom sommige kinderen bijzonder hoog risico lopen en geeft deskundige richtlijnen voor het gebruik van een beschermend middel, defibrotide, om deze complicatie te voorkomen voordat ze ontstaat.
Hoe dit gevaarlijke leverprobleem eruitziet
Na een stamceltransplantatie kunnen krachtige chemotherapie en bestraling het kwetsbare binnenbekleedsel van de kleine bloedkanaaltjes in de lever beschadigen. Ontsteking en stolling volgen, de bloedstroom vertraagt en de druk loopt op. Kinderen kunnen een opgezwollen en pijnlijke lever krijgen, geelverkleuring van huid en ogen, snelle gewichtstoename door vocht en een toenemende behoefte aan bloed- en plaatjestransfusies. In de ernstigste gevallen falen meerdere organen. Kinderen worden vaker getroffen dan volwassenen — historisch gezien tot één op de vijf, en in sommige hoogrisicogroepen veel meer — vanwege verschillen in hun zich ontwikkelende lichaam, hun onderliggende ziekten en de behandelingen die ze krijgen.
Waarom sommige kinderen veel hoger risico lopen
Het risico is niet voor elk kind gelijk. Bepaalde ziektebeelden en medische voorgeschiedenissen gaan gepaard met opvallend hoge percentages leverschade. Daartoe behoren bloedziekten die jarenlange transfusies vereisen, zoals transfusie-afhankelijke thalassemie; zeldzame bot- en immuunsysteemziekten zoals maligne infantiele osteopetrose en congenitale macrophage-activatiesyndromen; agressieve kankers zoals hoog-risico neuroblastoom; en elk kind met eerdere leverschade of een eerdere episode van dezelfde levercomplicatie. Zeer jonge kinderen onder twee jaar zijn bijzonder kwetsbaar, deels omdat zij vaak intensieve medicijncombinaties krijgen en omdat sleutelmedicijnen, zoals de chemotherapeuticum busulfan, zich in hun lichaam zeer onvoorspelbaar kunnen gedragen.
Hoe artsen proberen problemen vroeg te signaleren
Jarenlang vertrouwden artsen op eenvoudige regels om dit leverprobleem te diagnosticeren, zoals wachten tot bilirubine — een geel pigment dat in het bloed wordt gemeten — boven een vaste drempel stijgt. De nieuwe richtlijnen laten zien dat deze benadering bijna een derde van de gevallen bij kinderen kan missen, die mogelijk nooit duidelijk geel zien. In plaats daarvan hebben pediatrische experts hun criteria verfijnd om vroegere en subtielere waarschuwingssignalen te herkennen, in het bijzonder een patroon dat refractaire trombocytopenie heet, waarbij plaatjes zo snel verbruikt worden dat transfusies steeds vaker nodig zijn. Met deze kind-specifieke regels kunnen artsen de aandoening twee tot drie dagen eerder herkennen, waardoor behandeling kan starten voordat de schade onomkeerbaar wordt.
Het gebruik van een beschermend medicijn voordat schade optreedt
Defibrotide is een geneesmiddel dat voornamelijk werkt op de cellen die de bloedvaten bekleden, ontsteking dempt en helpt om stolling en afbraak van stolsels in balans te houden. Het is al goedgekeurd als behandeling zodra ernstige leverschade is vastgesteld. Omdat het werkt op het niveau van het vaatendotheel, menen veel experts dat het het meest logisch is om het preventief te gebruiken bij kinderen met een zeer hoog risico, in plaats van te wachten tot zwelling, geelzucht en orgaanfalen optreden. Eerdere onderzoeken — waaronder een grote pediatrische trial en een meta-analyse van meerdere rapporten — suggereren dat het geven van defibrotide vóór transplantatie de kans op leverschade kan verminderen en aanverwante problemen zoals nierschade kan beperken, zelfs als het niet in elk onderzoek altijd de uiteindelijke sterfte verandert. Tegenstrijdige trialresultaten in gemengde volwassen–kinderpopulaties leidden er echter toe dat Europese toezichthouders waarschuwden tegen routinematig preventief gebruik, wat verwarring veroorzaakte bij pediatrische teams.
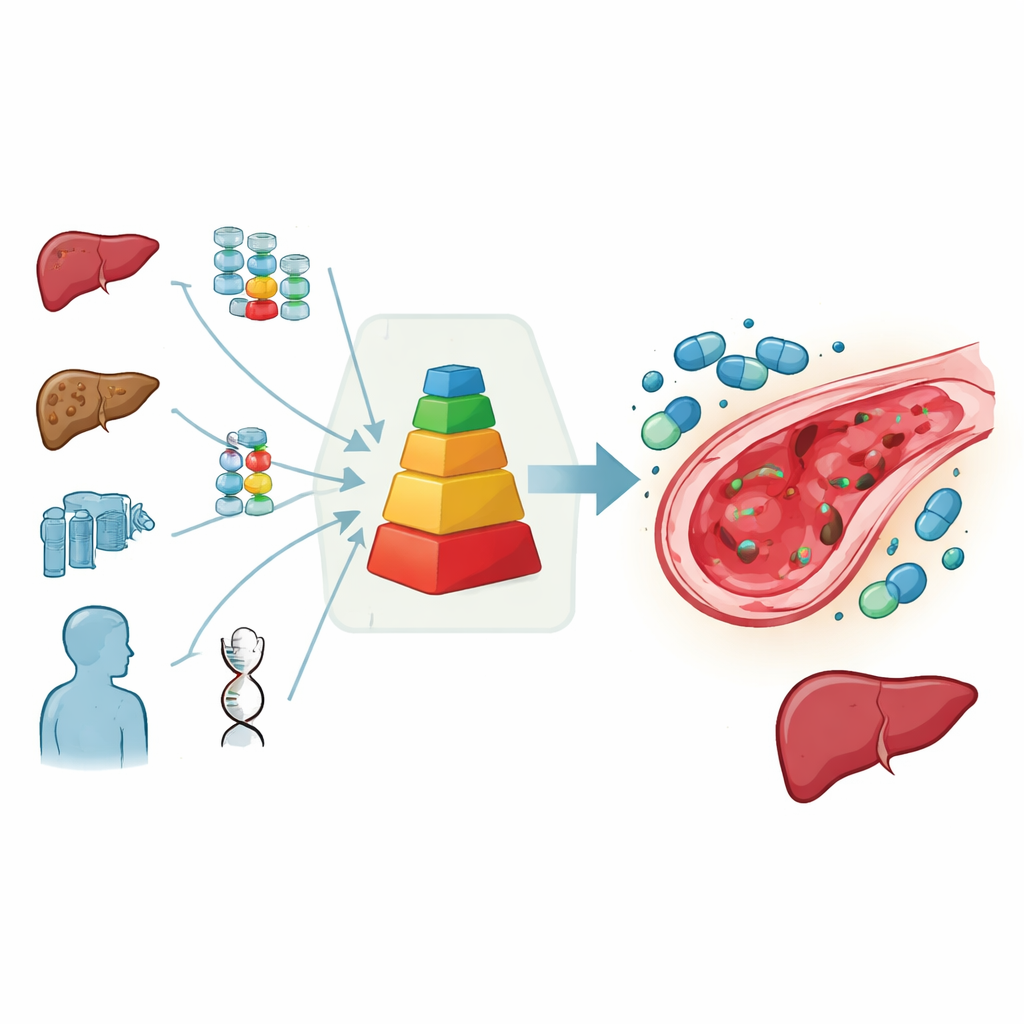
Een eenvoudige score om lastige beslissingen te sturen
Om dit impasse te helpen oplossen, bracht de Europese pediatrische transplantatiegroep experts samen om alle beschikbare gegevens en hun klinische ervaring af te wegen. Zij ontwikkelden een praktische scoresysteem dat het risico van elk kind optelt: punten worden toegekend voor hoogrisicoziekten, zeer jonge leeftijd, eerdere leverschade, aanwijzingen voor ijzergerelateerde leververharding en bijzonder risicovolle behandelingen zoals intensieve chemotherapie op busulfanbasis, totale lichaamsbestraling, herhaalde transplantaties of bepaalde antistofmiddelen gebruikt vóór transplantatie. Hoe hoger de totaalscore, hoe groter de verwachte kans op leverschade. In dit kader wordt defibrotide sterk aanbevolen wanneer het voorspelde risico duidelijk boven ongeveer 15 procent ligt, wordt het als raadzaam beschouwd bij intermediair risico en wordt het niet aanbevolen wanneer het risico laag lijkt.
Wat dit betekent voor families en zorgteams
Voor families die een stamceltransplantatie ondergaan, bieden deze richtlijnen een helder, op bewijs gebaseerd kader om de baten en lasten van het toevoegen van een preventief medicijn af te wegen. De kernboodschap is dat het voorkomen of verzachten van deze levercomplicatie kinderen kan besparen van langdurige ziekenhuisopnames, intensive care en ernstige ziekte, zelfs wanneer uiteindelijk overlijden wordt voorkomen. De auteurs betogen dat, gelet op het veiligheidsprofiel van defibrotide, gerichte preventieve toepassing bij de hoogst-risicokinderen een verstandige en humane strategie is. Ze presenteren hun aanbevelingen als een levend document dat zal evolueren naarmate nieuwe gegevens beschikbaar komen, maar hun kernconclusie is eenvoudig: door zorgvuldig de kinderen met het grootste risico te identificeren en de kwetsbare bloedvaten van de lever van tevoren te beschermen, kunnen artsen een gevaarlijke maar levensreddende ingreep aantoonbaar veiliger maken.
Bronvermelding: Corbacioglu, S., Bajwa, R., Antmen, A.B. et al. Defibrotide for prophylaxis of sinusoidal obstruction syndrome/veno-occlusive disease (SOS/VOD) in pediatric high-risk patients: consensus guidelines from the European Society for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplant 61, 417–425 (2026). https://doi.org/10.1038/s41409-025-02793-x
Trefwoorden: pediatrische stamceltransplantatie, sinusoidale obstructiesyndroom, defibrotide profylaxe, leverbeschadigingen, risicoscore voor behandeling