Clear Sky Science · es
Defibrotida para la profilaxis del síndrome de obstrucción sinusoidal/enfermedad veno-oclusiva (SOS/VOD) en pacientes pediátricos de alto riesgo: guías de consenso de la Sociedad Europea de Trasplante de Sangre y Médula Ósea (EBMT)
Por qué proteger los hígados jóvenes importa
Para los niños con enfermedades graves de la sangre y del sistema inmune, un trasplante de células madre puede salvarles la vida, pero también conlleva efectos secundarios peligrosos. Uno de los más temidos es un tipo de lesión hepática llamada síndrome de obstrucción sinusoidal, en el que los pequeños vasos sanguíneos del hígado se obstruyen y dañan. Esta condición puede provocar rápidamente hinchazón, dolor, insuficiencia orgánica e incluso la muerte. El artículo explica por qué algunos niños tienen un riesgo especialmente alto y presenta las guías de expertos sobre el uso de un fármaco protector, la defibrotida, para prevenir esta complicación antes de que aparezca.
Cómo se manifiesta este peligroso problema hepático
Tras un trasplante de células madre, la quimioterapia y la radioterapia potentes pueden dañar el delicado revestimiento interno de los pequeños canales sanguíneos del hígado. A continuación se producen inflamación y coagulación, el flujo sanguíneo se ralentiza y aumenta la presión. Los niños pueden desarrollar un hígado hinchado y doloroso, coloración amarillenta de la piel y los ojos, aumento rápido de peso por líquido y necesidad frecuente de transfusiones de sangre y plaquetas. En los casos más graves, fallan varios órganos. Los niños se ven afectados con más frecuencia que los adultos —históricamente hasta uno de cada cinco, y en algunos grupos de alto riesgo mucho más— debido a las diferencias en sus cuerpos en desarrollo, sus enfermedades subyacentes y los tratamientos que reciben.
Por qué algunos niños afrontan un riesgo mucho mayor
El riesgo no es el mismo para todos los niños. Ciertas enfermedades e historiales médicos se asocian a tasas notablemente altas de lesión hepática. Entre ellas figuran trastornos sanguíneos que requieren años de transfusiones, como la talasemia dependiente de transfusión; enfermedades óseas e inmunitarias raras como la osteopetrosis infantil maligna y los síndromes congénitos de activación de macrófagos; cánceres agresivos como el neuroblastoma de alto riesgo; y cualquier niño con daño hepático previo o un episodio anterior de esta misma complicación hepática. Los niños muy pequeños, menores de dos años, son especialmente vulnerables, en parte porque a menudo reciben combinaciones intensas de fármacos y porque medicamentos clave, como la quimioterapia con busulfán, se comportan de forma muy impredecible en sus organismos.
Cómo intentan los médicos detectar el problema pronto
Durante muchos años, los médicos se fiaron de reglas sencillas para diagnosticar este problema hepático, como esperar a que la bilirrubina —un pigmento amarillo medido en sangre— superara un umbral fijo. Las nuevas guías muestran que este enfoque puede pasar por alto casi un tercio de los casos en niños, que quizá nunca lleguen a presentar ictericia evidente. En su lugar, los expertos pediátricos han refinado sus criterios para buscar señales de advertencia más tempranas y sutiles, especialmente un patrón llamado trombocitopenia refractaria, en el que las plaquetas se consumen tan rápidamente que las transfusiones son cada vez más frecuentes. Con estas normas específicas pediátricas, los médicos pueden reconocer la condición dos o tres días antes, lo que permite iniciar el tratamiento antes de que el daño se vuelva irreversible.
Usar un fármaco protector antes de que ocurra el daño
La defibrotida es un fármaco que actúa principalmente sobre las células que recubren los vasos sanguíneos, frenando la inflamación y ayudando a equilibrar la coagulación y la fibrinólisis. Ya está aprobada como tratamiento una vez que se diagnostica una lesión hepática grave. Dado que actúa a nivel del revestimiento vascular, muchos expertos consideran que tiene más sentido usarla de forma preventiva en niños con riesgo muy alto, en lugar de esperar a que aparezcan hinchazón, ictericia e insuficiencia orgánica. Estudios previos —incluido un gran ensayo pediátrico y un metaanálisis de varios informes— sugieren que administrar defibrotida antes del trasplante puede reducir la probabilidad de lesión hepática y disminuir problemas relacionados como el daño renal, aunque no siempre altera la tasa final de mortalidad en todos los estudios. Sin embargo, los resultados contradictorios de ensayos en poblaciones mixtas de adultos y niños llevaron a los reguladores europeos a desaconsejar su uso preventivo rutinario, lo que generó confusión en los equipos pediátricos.
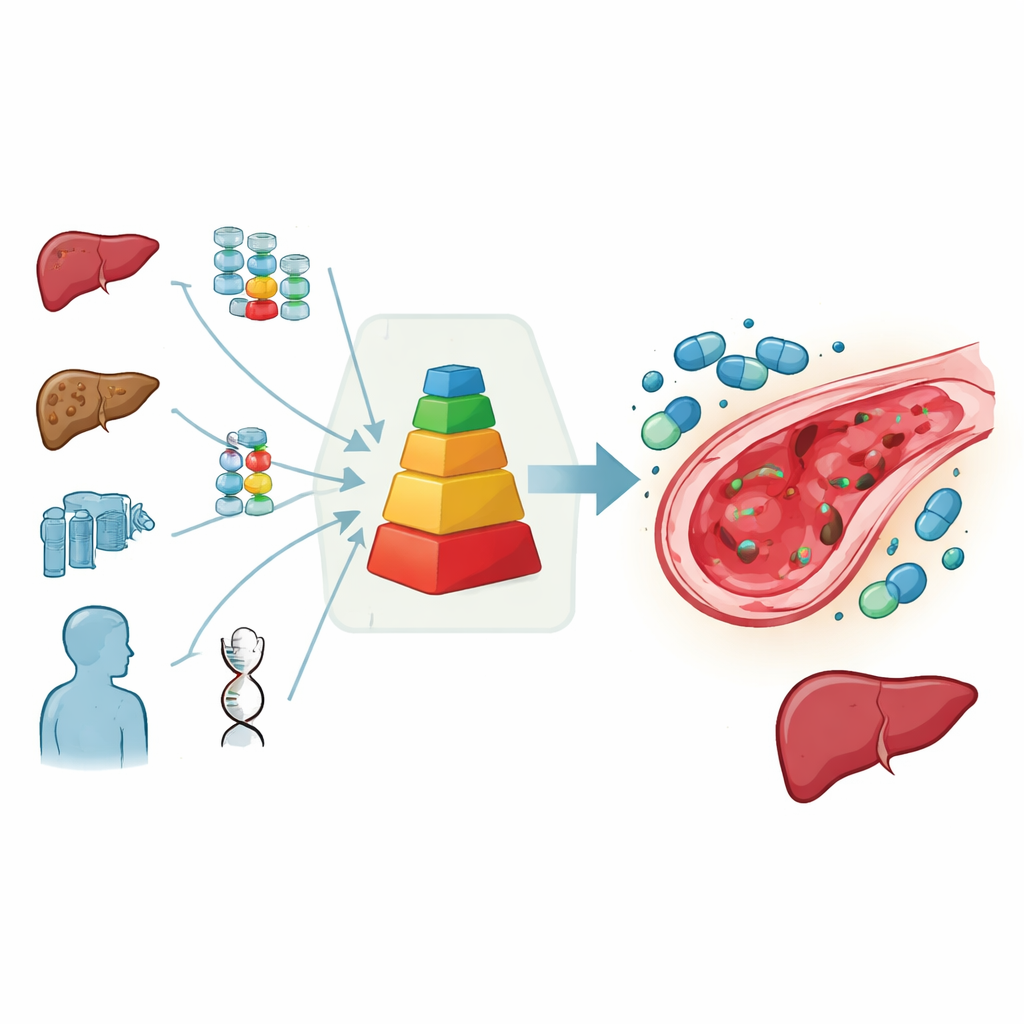
Una puntuación sencilla para guiar decisiones difíciles
Para ayudar a resolver este punto muerto, el grupo europeo de trasplante pediátrico reunió a expertos para sopesar todos los datos disponibles y su experiencia clínica. Crearon un sistema de puntuación práctico que resume el riesgo de cada niño: se asignan puntos por enfermedades de alto riesgo, edad muy temprana, lesión hepática previa, signos de cicatrización hepática relacionada con el hierro y tratamientos especialmente peligrosos como quimioterapia intensiva basada en busulfán, irradiación corporal total, trasplantes repetidos o ciertos anticuerpos administrados antes del trasplante. Cuanto mayor es la puntuación total, mayor es la probabilidad esperada de desarrollar lesión hepática. En este marco, la defibrotida se recomienda firmemente cuando el riesgo previsto supera claramente aproximadamente el 15%, se considera aconsejable en riesgo intermedio y no se recomienda cuando el riesgo parece bajo.
Qué significa esto para las familias y los equipos de cuidados
Para las familias que afrontan un trasplante de células madre, estas guías ofrecen una forma más clara y basada en la evidencia de sopesar los beneficios y las cargas de añadir un fármaco preventivo. El mensaje es que prevenir o atenuar esta complicación hepática puede ahorrar a los niños estancias hospitalarias prolongadas, cuidados intensivos y enfermedades graves, incluso cuando finalmente no siempre se evita la muerte. Los autores sostienen que, dado el perfil de seguridad de la defibrotida, el uso preventivo dirigido a los niños de mayor riesgo es una estrategia sensata y humana. Presentan sus recomendaciones como un documento vivo que evolucionará a medida que surjan nuevos datos, pero su conclusión central es sencilla: identificando cuidadosamente a los niños con mayor riesgo y protegiendo de antemano los frágiles vasos sanguíneos del hígado, los médicos pueden hacer que un procedimiento peligroso pero potencialmente salvador sea notablemente más seguro.
Cita: Corbacioglu, S., Bajwa, R., Antmen, A.B. et al. Defibrotide for prophylaxis of sinusoidal obstruction syndrome/veno-occlusive disease (SOS/VOD) in pediatric high-risk patients: consensus guidelines from the European Society for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplant 61, 417–425 (2026). https://doi.org/10.1038/s41409-025-02793-x
Palabras clave: trasplante de células madre pediátrico, síndrome de obstrucción sinusoidal, profilaxis con defibrotida, complicaciones hepáticas, puntuación de riesgo de tratamiento