Clear Sky Science · pl
Defibrotide w profilaktyce sinusoidalnego zespołu zatkania/żylnoskurczowego choroby wątroby (SOS/VOD) u dzieci o wysokim ryzyku: wytyczne konsensusu Europejskiego Towarzystwa Transplantacji Krwi i Szpiku (EBMT)
Dlaczego ochrona młodych wątrób ma znaczenie
Dla dzieci z ciężkimi chorobami krwi i zaburzeniami odporności przeszczep komórek macierzystych może uratować życie — ale wiąże się też z groźnymi skutkami ubocznymi. Jednym z najbardziej obawianych jest rodzaj uszkodzenia wątroby zwany sinusoidalnym zespołem zatkania, w którym drobne naczynia krwionośne w wątrobie ulegają zablokowaniu i uszkodzeniu. Stan ten może szybko prowadzić do obrzęku, bólu, niewydolności narządów, a nawet śmierci. Artykuł wyjaśnia, dlaczego niektóre dzieci są szczególnie narażone, i przedstawia eksperckie wytyczne dotyczące stosowania leku ochronnego, defibrotidu, w celu zapobiegania temu powikłaniu, zanim się pojawi.
Jak wygląda to groźne schorzenie wątroby
Po przeszczepie komórek macierzystych silna chemioterapia i radioterapia mogą uszkodzić delikatną wyściółkę drobnych kanałów naczyniowych wątroby. Pojawiają się stan zapalny i krzepnięcie, przepływ krwi zwalnia, a ciśnienie wzrasta. U dzieci może rozwinąć się powiększona i bolesna wątroba, zażółcenie skóry i oczu, szybki przyrost masy ciała z powodu nagromadzenia płynów oraz potrzeba częstych przetoczeń krwi i płytek. W najcięższych przypadkach dochodzi do niewydolności kilku narządów. Dzieci są dotknięte częściej niż dorośli — historycznie nawet do jednej piątej przypadków, a w niektórych grupach wysokiego ryzyka znacznie częściej — ze względu na różnice w rozwijających się organizmach, chorobach leżących u podstaw oraz stosowanych terapiach.
Dlaczego niektóre dzieci mają znacznie wyższe ryzyko
Ryzyko nie jest jednakowe dla każdego dziecka. Pewne choroby i historie medyczne wiążą się z wyraźnie podwyższonym odsetkiem uszkodzeń wątroby. Należą do nich zaburzenia krwi wymagające wieloletnich przetoczeń, takie jak talasemia zależna od transfuzji; rzadkie choroby kości i układu odpornościowego, jak złośliwa niemowlęca osteopetroza czy wrodzone zespoły aktywacji makrofagów; agresywne nowotwory, np. wysokiego ryzyka neuroblastoma; oraz każde dziecko z wcześniejszym uszkodzeniem wątroby lub przebyciem tej samej komplikacji w przeszłości. Bardzo małe dzieci poniżej dwóch lat są szczególnie wrażliwe, częściowo dlatego, że często otrzymują intensywne skojarzenia leków, a kluczowe preparaty, takie jak chemioterapeutyk busulfan, wykazują u nich dużą zmienność farmakokinetyczną.
Jak lekarze próbują wykryć problem wcześnie
Przez wiele lat lekarze polegali na prostych zasadach rozpoznawania tego problemu wątroby, na przykład czekając na wzrost bilirubiny — żółtego barwnika mierzonego we krwi — powyżej ustalonego poziomu. Nowe wytyczne pokazują, że takie podejście może przeoczyć niemal jedną trzecią przypadków u dzieci, które mogą nigdy nie stać się jawnie żółtaczkowe. Specjaliści pediatryczni dopracowali więc kryteria, by szukać wcześniejszych i subtelniejszych znaków ostrzegawczych, zwłaszcza wzorca zwanego oporną trombocytopenią, gdy płytki krwi zużywają się tak szybko, że przetoczenia są potrzebne coraz częściej. Stosując te pediatryczne kryteria, lekarze mogą rozpoznać chorobę o dwa do trzech dni wcześniej, co pozwala rozpocząć leczenie, zanim uszkodzenia staną się nieodwracalne.
Stosowanie leku ochronnego, zanim pojawi się uszkodzenie
Defibrotide to lek działający głównie na komórki wyściełające naczynia krwionośne, łagodząc stan zapalny i pomagając w równowadzeniu procesów krzepnięcia i rozpuszczania skrzepów. Jest już zatwierdzony do leczenia po rozpoznaniu ciężkiego uszkodzenia wątroby. Ponieważ działa na poziomie śródbłonka naczyniowego, wielu ekspertów uważa, że najbardziej sensowne jest stosowanie go profilaktycznie u dzieci o bardzo wysokim ryzyku, zamiast czekać aż pojawią się obrzęk, żółtaczka i niewydolność narządów. Dotychczasowe badania — w tym duże badanie pediatryczne i metaanaliza kilku doniesień — sugerują, że podanie defibrotidu przed przeszczepem może zmniejszyć prawdopodobieństwo wystąpienia uszkodzenia wątroby i ograniczyć powiązane problemy, takie jak uszkodzenie nerek, nawet jeśli nie zawsze wpływało to na ostateczny wskaźnik zgonów w każdym badaniu. Sprzeczne wyniki badań prowadzonych w mieszanych populacjach dorosłych i dzieci skłoniły jednak europejskich regulatorów do ostrożności wobec rutynowego stosowania profilaktycznego, co wywołało niepewność w zespołach pediatrycznych.
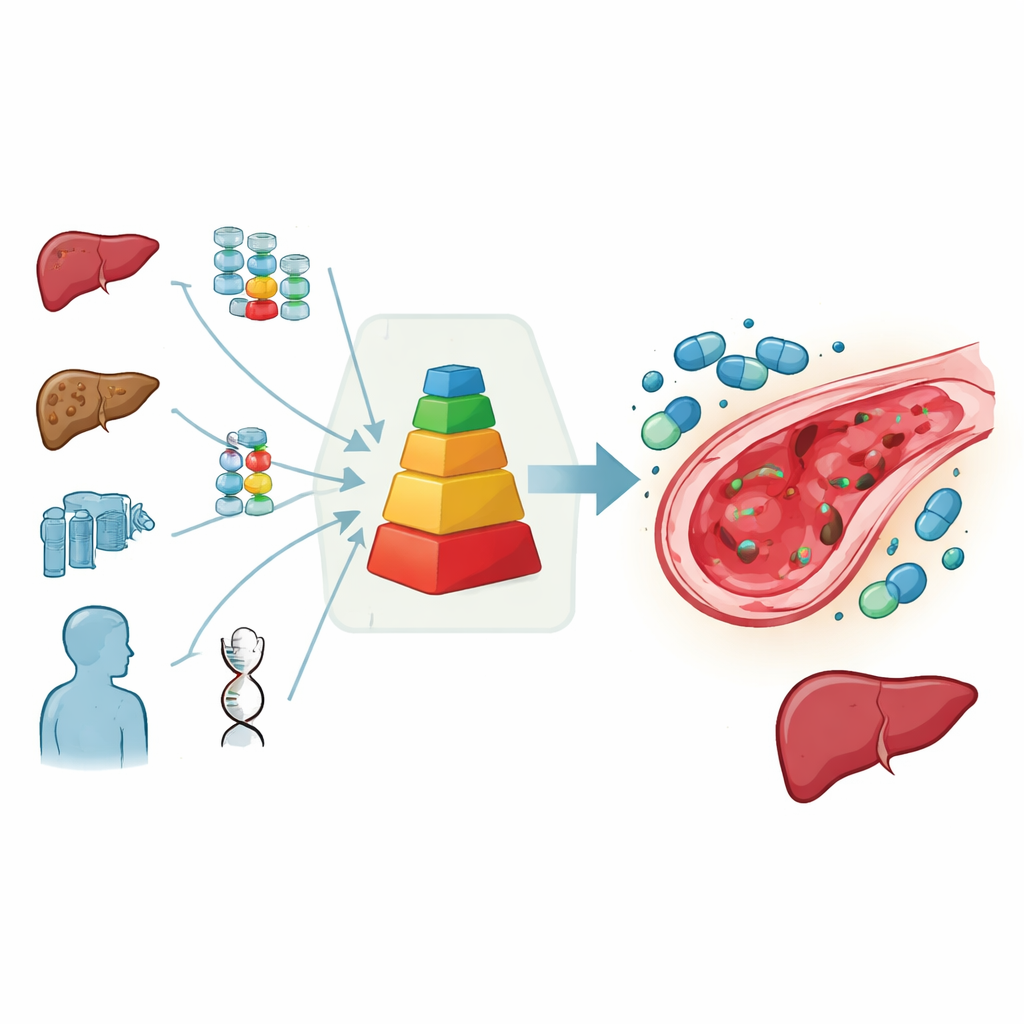
Prosty punktowy system pomagający w trudnych decyzjach
Aby rozwiązać ten impas, europejska grupa zajmująca się przeszczepami pediatrycznymi zebrała ekspertów, by przeanalizowali wszystkie dostępne dane i swoje doświadczenia kliniczne. Stworzyli praktyczny system punktowy, który sumuje ryzyko danego dziecka: punkty przyznawane są za choroby wysokiego ryzyka, bardzo młody wiek, wcześniejsze uszkodzenie wątroby, oznaki marskości związanej z nadmiarem żelaza oraz szczególnie niebezpieczne leczenia, takie jak intensywna chemioterapia z busulfanem, całkowite napromienianie ciała, powtarzane przeszczepy czy niektóre leki przeciwciałowe stosowane przed przeszczepem. Im wyższa suma punktów, tym większe przewidywane prawdopodobieństwo rozwoju uszkodzenia wątroby. W tym schemacie defibrotid jest zdecydowanie zalecany, gdy przewidywane ryzyko jest wyraźnie powyżej około 15 procent, uznawany za wskazany przy ryzyku pośrednim, a niezalecany przy niskim ryzyku.
Co to oznacza dla rodzin i zespołów opieki
Dla rodzin stojących przed przeszczepem komórek macierzystych wytyczne te oferują klarowny, oparty na dowodach sposób oceny korzyści i obciążeń związanych z dodaniem leku profilaktycznego. Przekaz jest taki, że zapobieganie lub łagodzenie tego powikłania wątroby może uchronić dzieci przed długimi pobytami w szpitalu, opieką intensywną i ciężką chorobą, nawet jeśli ostatecznie śmiertelność nie zawsze się zmieni. Autorzy argumentują, że biorąc pod uwagę profil bezpieczeństwa defibrotidu, ukierunkowane stosowanie profilaktyczne u dzieci o najwyższym ryzyku jest rozsądną i humanitarną strategią. Przedstawiają swoje rekomendacje jako dokument żywy, który będzie się rozwijał wraz z pojawianiem się nowych danych, ale ich zasadniczy wniosek jest prosty: poprzez staranną identyfikację dzieci o największym ryzyku i ochronę kruchego śródbłonka naczyń wątroby wcześniej, lekarze mogą uczynić procedurę niebezpieczną, lecz ratującą życie, zauważalnie bezpieczniejszą.
Cytowanie: Corbacioglu, S., Bajwa, R., Antmen, A.B. et al. Defibrotide for prophylaxis of sinusoidal obstruction syndrome/veno-occlusive disease (SOS/VOD) in pediatric high-risk patients: consensus guidelines from the European Society for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplant 61, 417–425 (2026). https://doi.org/10.1038/s41409-025-02793-x
Słowa kluczowe: przeszczepienie komórek macierzystych u dzieci, sinusoidalny zespół zatkania, profilaktyka defibrotidem, powikłania wątrobowe, ocena ryzyka leczenia