Clear Sky Science · fr
Défibrotide pour la prophylaxie du syndrome d’obstruction sinusoidale/maladie veino-occlusive (SOS/VOD) chez les enfants à haut risque : lignes directrices consensuelles de la Société européenne de greffe de cellules souches hématopoïétiques (EBMT)
Pourquoi protéger les foies des jeunes patients est important
Pour les enfants atteints de maladies graves du sang et du système immunitaire, une greffe de cellules souches peut sauver la vie — mais elle comporte aussi des effets secondaires dangereux. L’un des plus redoutés est une atteinte hépatique appelée syndrome d’obstruction sinusoidale, où de très petits vaisseaux du foie se bouchent et s’endommagent. Cette affection peut rapidement entraîner gonflement, douleur, défaillance d’organe, voire décès. L’article explique pourquoi certains enfants sont particulièrement à risque et présente des recommandations d’experts sur l’utilisation d’un médicament protecteur, le défibrotide, pour prévenir cette complication avant qu’elle ne démarre.
À quoi ressemble ce grave problème hépatique
Après une greffe de cellules souches, des chimiothérapies et des radiothérapies puissantes peuvent endommager l’endothélium fragile des petits canaux sanguins du foie. S’ensuivent inflammation et coagulation, le flux sanguin ralentit et la pression augmente. Les enfants peuvent développer un foie gonflé et douloureux, un ictère (jaunissement de la peau et des yeux), une prise de poids rapide due aux liquides et un besoin fréquent de transfusions de sang et de plaquettes. Dans les cas les plus sévères, plusieurs organes peuvent faire défaillance. Les enfants sont plus souvent touchés que les adultes — historiquement jusqu’à un sur cinq, et dans certains groupes à très haut risque bien davantage — en raison de différences liées à leur développement, à leurs maladies sous-jacentes et aux traitements qu’ils reçoivent.
Pourquoi certains enfants courent un risque beaucoup plus élevé
Le risque n’est pas le même pour chaque enfant. Certaines maladies et antécédents médicaux sont associés à des taux d’atteinte hépatique particulièrement élevés. Il s’agit notamment de troubles sanguins nécessitant des années de transfusions, comme la thalassémie dépendante de transfusions ; de maladies osseuses et immunitaires rares telles que l’ostéopétrose infantile maligne et les syndromes congénitaux d’activation des macrophages ; de cancers agressifs comme le neuroblastome à haut risque ; et de tout enfant ayant déjà subi une atteinte hépatique ou un épisode antérieur de cette même complication. Les très jeunes enfants de moins de deux ans sont particulièrement vulnérables, en partie parce qu’ils reçoivent souvent des associations médicamenteuses intensives et parce que des médicaments clés, comme la busulfan, ont un comportement pharmacologique très imprévisible chez eux.
Comment les médecins tentent de repérer le problème tôt
Pendant de nombreuses années, les médecins se sont appuyés sur des règles simples pour diagnostiquer cette atteinte hépatique, comme attendre que la bilirubine — un pigment jaune mesuré dans le sang — dépasse un seuil fixe. Les nouvelles recommandations montrent que cette approche peut manquer près d’un tiers des cas chez l’enfant, qui peut ne jamais devenir visiblement ictérique. Les spécialistes pédiatriques ont donc affiné leurs critères pour rechercher des signes d’alerte plus précoces et plus subtils, en particulier un schéma appelé thrombocytopénie réfractaire, où les plaquettes sont consommées si rapidement que les transfusions deviennent de plus en plus fréquentes. En utilisant ces règles spécifiques à la pédiatrie, les médecins peuvent reconnaître l’affection deux à trois jours plus tôt, permettant d’initier le traitement avant que les lésions ne deviennent irréversibles.
Utiliser un médicament protecteur avant l’apparition des lésions
Le défibrotide est un médicament qui agit principalement sur les cellules tapissant les vaisseaux sanguins, en atténuant l’inflammation et en aidant à rééquilibrer coagulation et fibrinolyse. Il est déjà approuvé comme traitement une fois qu’une atteinte hépatique sévère est diagnostiquée. Parce qu’il agit au niveau de l’endothélium vasculaire, de nombreux experts estiment qu’il est logique de l’utiliser de manière préventive chez les enfants dont le risque est très élevé, plutôt que d’attendre l’apparition d’un gonflement, d’un ictère et d’une défaillance d’organe. Des études antérieures — y compris un large essai pédiatrique et une méta-analyse de plusieurs rapports — suggèrent que l’administration de défibrotide avant la greffe peut réduire la probabilité d’atteinte hépatique et diminuer les complications associées, comme les lésions rénales, même si cela ne modifie pas toujours le taux de mortalité final dans chaque étude. Cependant, des résultats d’essais contradictoires dans des populations mixtes adultes–enfants ont conduit les autorités européennes à déconseiller l’usage préventif systématique, créant une confusion pour les équipes pédiatriques.
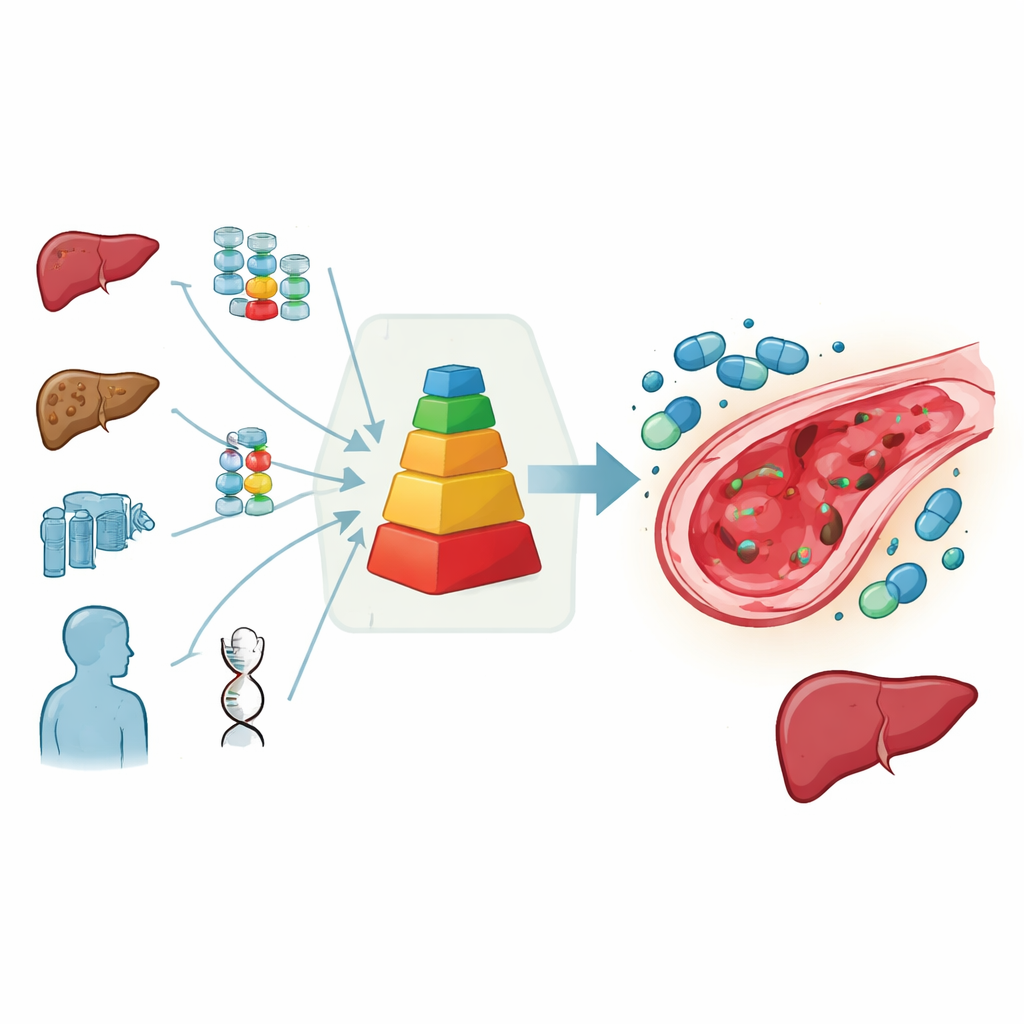
Un score simple pour guider des décisions difficiles
Pour aider à résoudre cette impasse, le groupe européen de transplantation pédiatrique a réuni des experts pour examiner toutes les données disponibles et leur expérience clinique. Ils ont créé un système de score pratique qui synthétise le risque de chaque enfant : des points sont attribués pour les maladies à haut risque, un âge très jeune, une atteinte hépatique antérieure, des signes de fibrose hépatique liée au fer, et des traitements particulièrement dangereux comme une chimiothérapie intensive à base de busulfan, l’irradiation corporelle totale, les greffes répétées ou certains anticorps administrés avant la greffe. Plus le score total est élevé, plus la probabilité attendue de développer une atteinte hépatique est grande. Dans ce cadre, le défibrotide est fortement recommandé lorsque le risque prédit dépasse clairement environ 15 %, conseillé en cas de risque intermédiaire et non recommandé lorsque le risque semble faible.
Ce que cela signifie pour les familles et les équipes soignantes
Pour les familles confrontées à une greffe de cellules souches, ces recommandations offrent une manière plus claire et fondée sur les preuves d’évaluer les bénéfices et les contraintes d’ajouter un médicament préventif. Le message est que prévenir ou atténuer cette complication hépatique peut épargner aux enfants des séjours hospitaliers prolongés, des prises en charge en soins intensifs et des maladies graves, même lorsque la mortalité finale est invariante. Les auteurs soutiennent que, compte tenu du profil de sécurité du défibrotide, un usage préventif ciblé chez les enfants les plus à risque est une stratégie sensée et humaine. Ils présentent leurs recommandations comme un document évolutif qui sera mis à jour au fur et à mesure que de nouvelles données apparaîtront, mais leur conclusion centrale est simple : en identifiant soigneusement les enfants à plus grand risque et en protégeant à l’avance les fragiles vaisseaux sanguins du foie, les médecins peuvent rendre une procédure dangereuse mais salvatrice sensiblement plus sûre.
Citation: Corbacioglu, S., Bajwa, R., Antmen, A.B. et al. Defibrotide for prophylaxis of sinusoidal obstruction syndrome/veno-occlusive disease (SOS/VOD) in pediatric high-risk patients: consensus guidelines from the European Society for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplant 61, 417–425 (2026). https://doi.org/10.1038/s41409-025-02793-x
Mots-clés: transplantation de cellules souches pédiatrique, syndrome d’obstruction sinusoidale, prophylaxie par défibrotide, complications hépatiques, évaluation du risque de traitement