Clear Sky Science · pl
Wyjaśnialność modeli uczenia maszynowego opartych na radiomice w gradacji glejaków mózgu na obrazach ważonych przeniesieniem protonu amidowego
Dlaczego to badanie ma znaczenie
Glejaki mózgu mogą być od stosunkowo wolnorosnących po wysoce agresywne. Tradycyjnie lekarze oceniają złośliwość glejaka przez pobranie fragmentu guza podczas zabiegu lub biopsji i badanie go pod mikroskopem. Podejście to jest inwazyjne, wiąże się z ryzykiem medycznym i może pominąć najbardziej agresywne obszary bardzo niejednorodnego guza. W tym badaniu sprawdzono, czy zaawansowane skany MRI w połączeniu ze sztuczną inteligencją mogą nieinwazyjnie gradować glejaki — i co istotne, czy można wyjaśnić, jak modele komputerowe podejmują decyzje, aby lekarze mogli im ufać i interpretować ich wyniki.
Przegląd mózgu bez operacji
Badacze skupili się na specjalnej metodzie MRI zwanej obrazowaniem ważonym przeniesieniem protonu amidowego (APTw), które jest czułe na środowisko chemiczne tkanki mózgowej. Wcześniejsze prace pokazały, że obrazy APTw potrafią odróżnić glejaki wysokiego i niskiego stopnia, ale przyczyny tego sukcesu nie były w pełni poznane. W tym badaniu 102 pacjentów z nieleczonymi glejakami przeszło badania MRI, w tym APTw, przed zabiegowym usunięciem guzów i oceną histopatologiczną. Zespół użył tych skanów do wytrenowania modeli komputerowych, które miały oddzielić najbardziej agresywne guzy (stopień 4) od pozostałych, dążąc do naśladowania oceny patologów wyłącznie na podstawie danych obrazowych.
Przekształcanie obrazów w mierzalne wzorce
Zamiast podawać surowe obrazy MRI bezpośrednio do modelu, badacze zastosowali technikę zwaną radiomiką, która konwertuje obrazy medyczne na setki cech numerycznych. Cechy te opisują np. jak zaokrąglony lub nieregularny jest kształt guza oraz jak równomiernie lub nierównomiernie rozkłada się intensywność sygnału w jego obrębie. Dla każdego pacjenta cechy radiomiczne wyodrębniono z dwóch rodzajów obszarów na obrazach APTw: wyłącznie z kontrastującego rdzenia guza oraz z większego obszaru obejmującego zarówno rdzeń wzmacniający kontrast, jak i otaczającą obrzękniętą tkankę. Cztery powszechnie stosowane metody uczenia maszynowego — las losowy, maszyna wektorów nośnych, naiwny Bayes i regresja logistyczna — zostały wytrenowane i przetestowane na tych cechach, aby sprawdzić, jak dokładnie potrafią sklasyfikować guzy jako stopień 4 lub nie.
Otwieranie czarnej skrzynki sztucznej inteligencji
Wiele silnych modeli uczenia maszynowego działa jak „czarne skrzynki”, dając poprawne przewidywania, nie ujawniając jednak, jak do nich doszły. Aby temu sprostać, autorzy zastosowali trzy narzędzia do wyjaśniania modeli. Wartości Shapleya szacują, jak bardzo każda cecha przyczynia się do danego przewidywania; istotność przez permutację mierzy, o ile spada wydajność, gdy cecha zostanie wymieszana; a metoda zwana anchors znajduje proste, przypominające reguły kombinacje cech, które wystarczają do uzasadnienia decyzji modelu. Razem te narzędzia pozwoliły zespołowi zidentyfikować, na których aspektach wyglądu guza na obrazach APTw modele opierały się najbardziej przy gradacji glejaków.
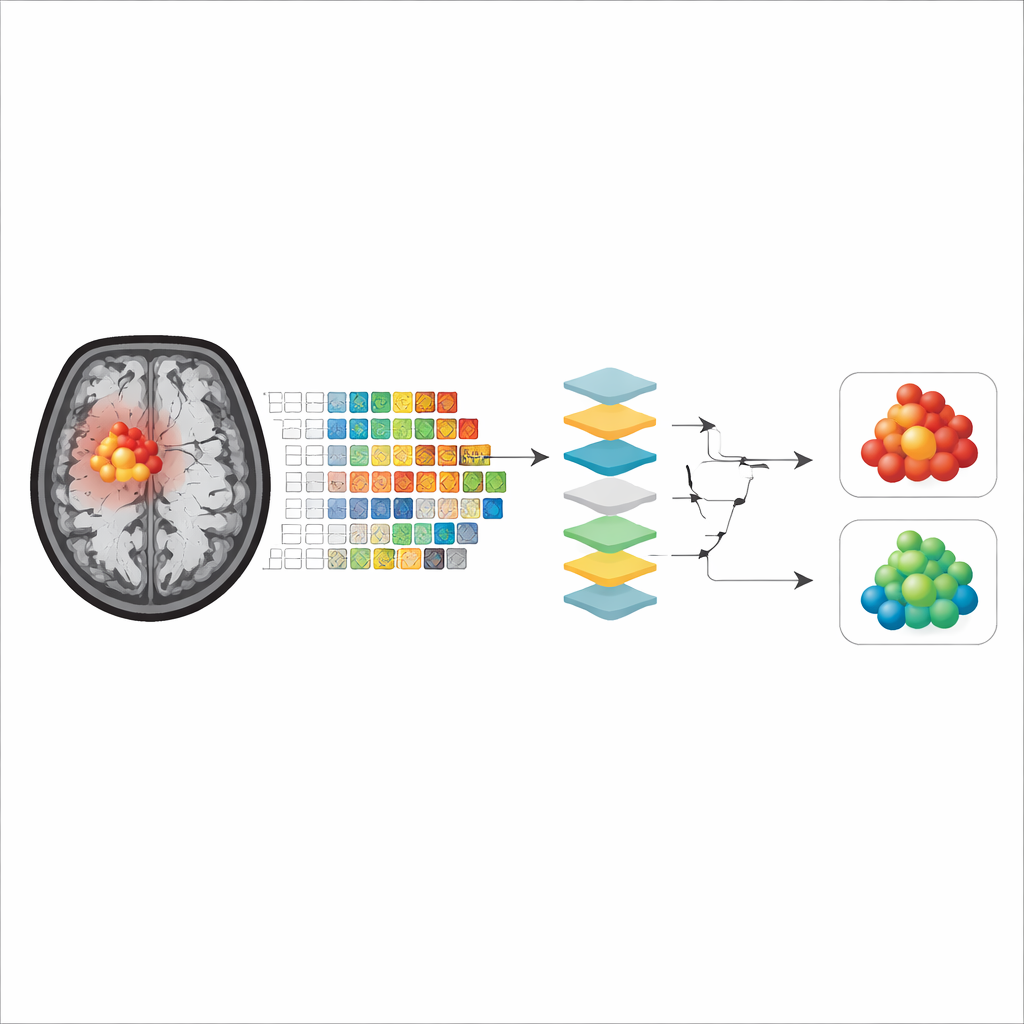
Na co modele faktycznie zwracają uwagę
We wszystkich modelach i metodach wyjaśnialności wyłoniły się dwie główne grupy cech jako najważniejsze. Pierwsza opisywała kształt guza, zwłaszcza jak bardzo obrys guza był zbliżony do gładkiej, regularnej formy w porównaniu z nieregularnym i nierównym konturem. Druga obejmowała miary tego, jak „plamisty” lub jednorodny był sygnał APTw wewnątrz guza, odzwierciedlając wewnętrzne zróżnicowanie typów tkanek. Co ciekawe, gdy modele trenowano jedynie na kontrastującym rdzeniu guza, cechy kształtu często dominowały w przypadku niektórych algorytmów, podczas gdy włączenie otaczającej obrzękniętej tkanki powodowało większe znaczenie miar nierównomierności sygnału wewnętrznego, lub odwrotnie zależnie od modelu. Ogólnie modele skupione na wzmacniającym się rdzeniu guza wykazywały nieco lepszą dokładność, co sugeruje, że ten obszar lepiej reprezentuje prawdziwą tkankę nowotworową przy mniejszym wpływie czynników zakłócających, takich jak martwica czy obrzęk.
Ograniczenia i kierunki dalszych badań
Badanie ma kilka praktycznych ograniczeń. Grupa pacjentów zawierała stosunkowo niewiele guzów niskiego stopnia, dlatego modele projektowano do rozróżnienia guzów stopnia 4 od wszystkich pozostałych łącznie, zamiast rozdzielać każdy stopień oddzielnie. Dane pochodziły także z jednego szpitala, a obrazy APTw miały relatywnie grube warstwy, co może ograniczać precyzję pomiaru niektórych cech kształtu. Pomimo tych ograniczeń wyniki były spójne w różnych metodach wyjaśniania, co wspiera wniosek, że nieregularne granice guza i nierównomierne wewnętrzne wzory sygnału są kluczowymi wskazówkami obrazowymi, których modele używają do rozpoznawania wysoce agresywnych glejaków.
Co to oznacza dla pacjentów i lekarzy
Mówiąc prościej, praca ta pokazuje, że modele komputerowe potrafią wykorzystać szczegółowe wzorce ukryte w zaawansowanych skanach MRI, by odróżnić agresywne guzy mózgu od mniej niebezpiecznych, i wyjaśnia, które wskazówki wizualne na obrazach decydują o tych przewidywaniach. Poprzez podkreślenie znaczenia kształtu guza i wewnętrznej „plamistości” na skanach APTw oraz wykazanie, że te wskazówki można przejrzyście wyjaśnić, badanie przybliża nieinwazyjną gradację guzów do zastosowań klinicznych. Jeśli zostanie potwierdzone w większych, wieloośrodkowych badaniach, taka wyjaśnialna sztuczna inteligencja mogłaby pomóc lekarzom w bezpieczniejszym i szybszym planowaniu leczenia, czasem zmniejszając konieczność ryzykownych biopsji i dostarczając pacjentom jaśniejszych informacji opartych wyłącznie na obrazach.
Cytowanie: Gao, X., Wang, J. The explainability of radiomic-based machine learning models for brain glioma grading on amide proton transfer-weighted images. Sci Rep 16, 14539 (2026). https://doi.org/10.1038/s41598-026-44963-x
Słowa kluczowe: obrazowanie glejaków mózgu, radiomika, wyjaśnialna sztuczna inteligencja, biomarkery MRI, gradacja guza