Clear Sky Science · nl
Lactaat-gemedieerde NK-celdisfunctie als prognostische marker en therapeutisch doelwit bij borstkanker
Wanneer tumorbrandstof zich tegen het immuunsysteem keert
Ons lichaam produceert voortdurend lactaat, een eenvoudig molecuul dat vooral bekend is omdat het spieren doet branden tijdens inspanning. In veel vormen van kanker produceren tumoren echter zoveel lactaat dat ze hun omgeving herstructureren. Deze studie toont aan hoe overtollig lactaat in borsttumoren natuurlijke killer (NK)-cellen — de voorhoede van de immuunverdediging — stilletjes kan uitschakelen, en hoe het blokkeren van de beweging en signalering van lactaat deze cellen kan doen herleven en de uitkomsten voor patiënten kan verbeteren.
Een verborgen verband tussen tumorchimie en overleving van patiënten
De onderzoekers begonnen met genexpressiegegevens van 882 vrouwen met borstkanker. Ze onderzochten genen die lactaatproductie en -waarneming in tumorcellen aansturen, naast genen die NK-celactivatie markeren. Tumoren met een hogere activiteit van lactaatgerelateerde genen, met name LDHA en HCAR1 (dat de lactaatreceptor GPR81 codeert), vertoonden consequent lagere expressie van NK-activatiereceptoren. Patiënten van wie de tumoren dit "hoog lactaat, lage NK-activiteit"-signatuur hadden, hadden kortere perioden zonder terugkeer van de kanker, zelfs nadat rekening was gehouden met leeftijd, tumoromvang, hormoonreceptorstatus en andere klinische factoren. Daarentegen hadden vrouwen van wie de tumoren een combinatie van laag lactaatmetabolisme en sterke NK-activatiesignalen vertoonden, over het algemeen een beter beloop over tijd.
Hoe te veel lactaat de immuunaanval verzwakt
Om te begrijpen wat hoge lactaathoeveelheden daadwerkelijk met NK-cellen doen, isoleerde het team NK-cellen van gezonde donoren en stelde ze bloot aan lactaatconcentraties vergelijkbaar met die in agressieve borstkankers. Over twee dagen groeiden NK-cellen langzamer maar stierven ze niet, wat een soort functionele "rem" onthult in plaats van massale celdood. Oppervlakte-eiwitten die paraatheid tot bestrijding aangeven, evenals belangrijke activerende receptoren, namen af. Binnenin de cellen daalden niveaus van de krachtige dodingseiwitten interferon-gamma en granzyme B. Geavanceerde beeldvorming en metabolische metingen toonden aan dat lactaat de interne chemie van NK-cellen herschikte: hun mitochondriën produceerden minder energie, zuurstofgebruik nam af en vetachtige moleculen hoopten zich op — allemaal tekenen van een trage, energiearme toestand.
Het blokkeren van rekrutering en het dempen van tumorsignalen
Buiten het verzwakken van individuele NK-cellen, verstoorde lactaat ook hun aanvoer naar de tumor zelf. In kleine microfluidische apparaten die de driedimensionale structuur van tumoren nabootsen, migreerden NK-cellen veel minder efficiënt naar borstkankersferoïden die in lactaat waren gebaad. De tumorstructuren in lactaatrijke kanalen vertoonden veel minder celdood, wat aangeeft dat minder NK-cellen aankwamen en dat degenen die dat wel deden minder effectief waren. Metingen van signaalmoleculen lieten zien dat lactaat de productie van chemokinen CXCL9 en CXCL10 verminderde, die normaal gesproken helpen NK-cellen te geleiden en te activeren. Hoewel de kankercellen de juiste moleculaire "vlaggen" toonden om door NK-cellen herkend te worden, liet de combinatie van slechte rekrutering en afgezwakte degranulatie (het vrijgeven van toxische korrels) de tumoren grotendeels ongemoeid.
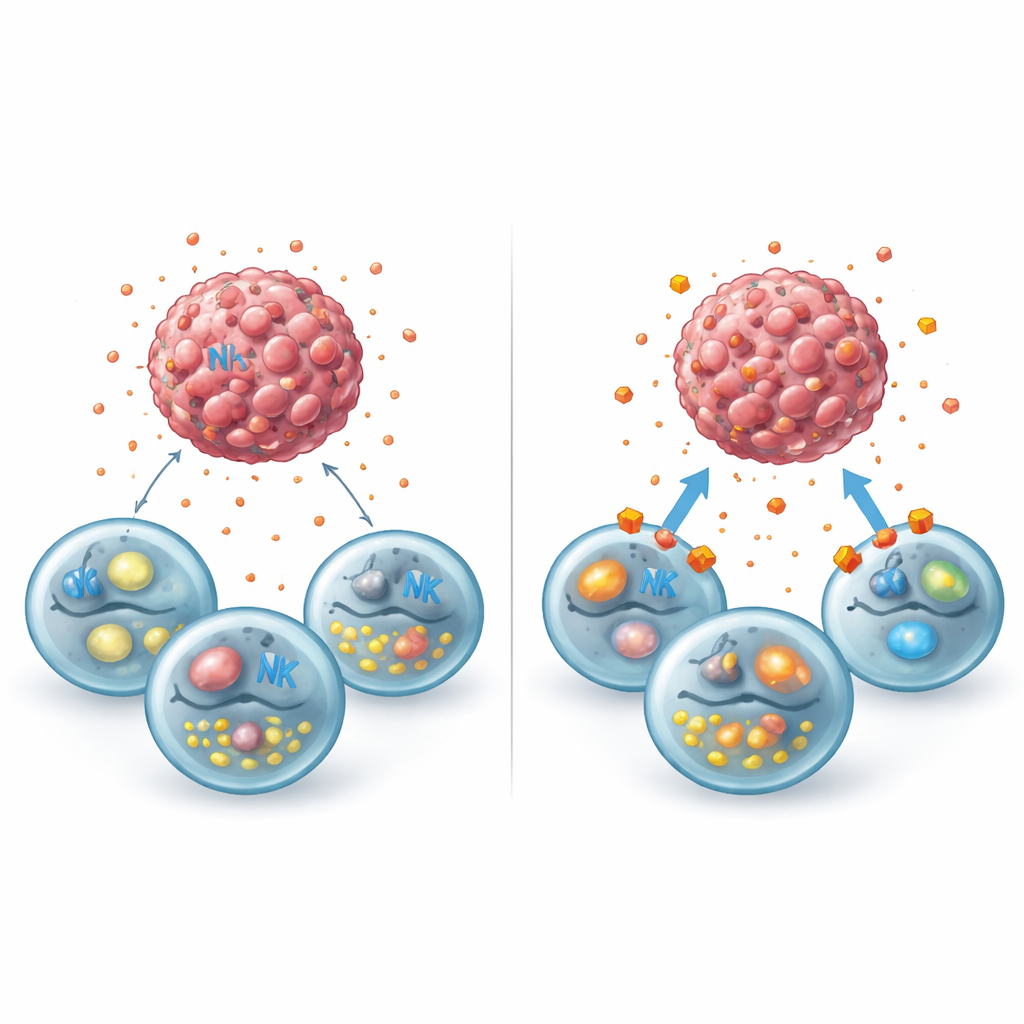
Het afsluiten van lactaatroutes om de verdediging te wekken
De studie vroeg vervolgens of het afsluiten van lactaattransport deze metabole mist kon opklaren. De onderzoekers behandelden borstkankercellen met syrosingopine, een middel dat twee belangrijke transporteiwitten (MCT1 en MCT4) blokkeert die verantwoordelijk zijn voor het transport van lactaat over het celmembraan, en met een tweede medicijncocktail die elk transporteiwit selectief remt. Deze behandelingen hielden lactaat opgesloten in tumorcellen, verminderden de afgifte naar de omgeving en doodden de tumoren niet direct bij de gebruikte doseringen. Toen menselijke NK-cellen werden toegevoegd, veranderde het beeld echter: tumorferoïden krompen meer, interne markers van apoptose namen toe, en NK-cellen herwonnen hun vermogen tot degranulatie, zelfs in aanwezigheid van toegevoegd lactaat. Parallelle analyses van publiek beschikbare datasets toonden aan dat het uitzetten van de GPR81-lactaatreceptor in borstkankercellen hen herprogrammeerde zodat ze meer NK-stimulerende signalen en minder moleculen toonden die helpen verbergen of weerstand bieden.
Wat dit betekent voor de toekomstige behandeling van borstkanker
Samengevat tonen de bevindingen aan dat lactaat niet slechts metabool "afval" is in borstumoren — het is een actieve remmer van vroege immuunverdediging. Hoge lactaathoeveelheden en sterke signalering via zijn receptor helpen een micro-omgeving te creëren waarin NK-cellen minder vaak aankomen, minder efficiënt werken en hun energie slecht benutten. Door lactaattransport of zijn receptor te blokkeren, laat de studie zien dat het mogelijk is NK-celactiviteit te herstellen en tumorcelsterfte te verhogen in realistische driedimensionale modellen. Voor patiënten suggereert dit werk dat het meten van lactaatgerelateerde genen kan helpen bij prognosebepaling, en dat geneesmiddelen gericht op lactaatroutes mogelijk op termijn gecombineerd kunnen worden met NK-celgebaseerde therapieën en andere vormen van immunotherapie om metabool vijandige tumoren weer om te vormen tot terrein waar het immuunsysteem kan optreden.
Bronvermelding: Ielpo, S., Barberini, F., Gaiba, A. et al. Lactate-mediated NK cell dysfunction as a prognostic marker and therapeutic target in breast cancer. Cell Death Discov. 12, 200 (2026). https://doi.org/10.1038/s41420-026-03063-5
Trefwoorden: borstkanker, lactaatmetabolisme, natural killer-cellen, tumormicro-omgeving, kankerimmunotherapie