Clear Sky Science · de
Laktatvermittelte NK-Zell-Dysfunktion als prognostischer Marker und therapeutisches Ziel beim Brustkrebs
Wenn der Tumor-Treibstoff gegen das Immunsystem arbeitet
Unser Körper produziert ständig Laktat, ein einfaches Molekül, das vor allem dafür bekannt ist, dass es die Muskeln bei Belastung zum Brennen bringt. In vielen Krebsarten produzieren Tumoren jedoch so große Mengen an Laktat, dass es ihre Umgebung umgestaltet. Diese Studie zeigt, wie überschüssiges Laktat in Brusttumoren natürliche Killerzellen (NK-Zellen) — die vordersten Verteidiger des Immunsystems — stillschweigend außer Gefecht setzen kann und wie das Blockieren von Laktattransport und -signalen diese Zellen wiederbeleben und die Patientenergebnisse verbessern könnte.
Eine verborgene Verbindung zwischen Tumorchemie und Überleben
Die Forschenden werteten zunächst Genexpressionsdaten von 882 Frauen mit Brustkrebs aus. Sie untersuchten Gene, die die Laktatproduktion und -wahrnehmung in Tumorzellen antreiben, neben Genen, die die Aktivierung von NK-Zellen markieren. Tumoren mit höherer Aktivität laktatbezogener Gene, insbesondere LDHA und HCAR1 (das den Laktatrezeptor GPR81 kodiert), zeigten durchgängig eine geringere Expression von Aktivierungsrezeptoren für NK-Zellen. Patientinnen, deren Tumoren dieses „hohes Laktat, niedrige NK-Aktivität“-Profil aufwiesen, hatten kürzere rezidivfreie Intervalle, selbst nach Berücksichtigung von Alter, Tumorgröße, Hormonrezeptorstatus und anderen klinischen Faktoren. Im Gegensatz dazu schnitten Frauen besser ab, deren Tumoren niedrigen Laktatstoffwechsel mit starken NK-Aktivierungssignalen kombinierten.
Wie zu viel Laktat die Immunabwehr schwächt
Um zu verstehen, was hohe Laktatspiegel tatsächlich mit NK-Zellen anstellen, isolierte das Team NK-Zellen von gesunden Spendern und setzte sie Laktatkonzentrationen aus, die denen in aggressiven Brusttumoren ähneln. Über zwei Tage wuchsen die NK-Zellen langsamer, starben jedoch nicht, was eher eine funktionelle „Bremse“ als einen direkten Zelltod zeigte. Oberflächenmarker, die Einsatzbereitschaft signalisieren, sowie wichtige aktivierende Rezeptoren nahmen ab. Innerhalb der Zellen sanken die Spiegel der wirksamen Tötungswerkzeuge Interferon-gamma und Granzyme B. Fortschrittliche Bildgebung und Stoffwechselmessungen zeigten, dass Laktat die innere Chemie der NK-Zellen veränderte: Ihre Mitochondrien erzeugten weniger Energie, die Sauerstoffnutzung nahm ab und fettähnliche Moleküle häuften sich an — alles Anzeichen eines trägen, energiearmen Zustands.
Das Blockieren der Rekrutierung und das Stummschalten tumoraler Signale
Über die Schwächung einzelner NK-Zellen hinaus interferierte Laktat auch damit, sie überhaupt erst zum Tumor zu bringen. In winzigen mikrofluidischen Geräten, die die dreidimensionale Struktur von Tumoren nachahmen, wanderten NK-Zellen deutlich weniger effizient auf Brustkrebssphäroide zu, die in Laktat gebadet waren. Die Tumorstrukturen in laktatreichen Kanälen zeigten weit weniger Zelltod, was darauf hindeutet, dass weniger NK-Zellen ankamen und die vorhandenen weniger wirksam waren. Messungen von Signalmolekülen ergaben, dass Laktat die Produktion der Chemokine CXCL9 und CXCL10 reduzierte, die normalerweise bei der Führung und Aktivierung von NK-Zellen helfen. Obwohl die Krebszellen die richtigen molekularen „Fahnen“ zur Erkennung durch NK-Zellen zeigten, ließ die Kombination aus schlechter Rekrutierung und reduzierter Degranulation (Freisetzung toxischer Granula) die Tumoren weitgehend unangefochten.
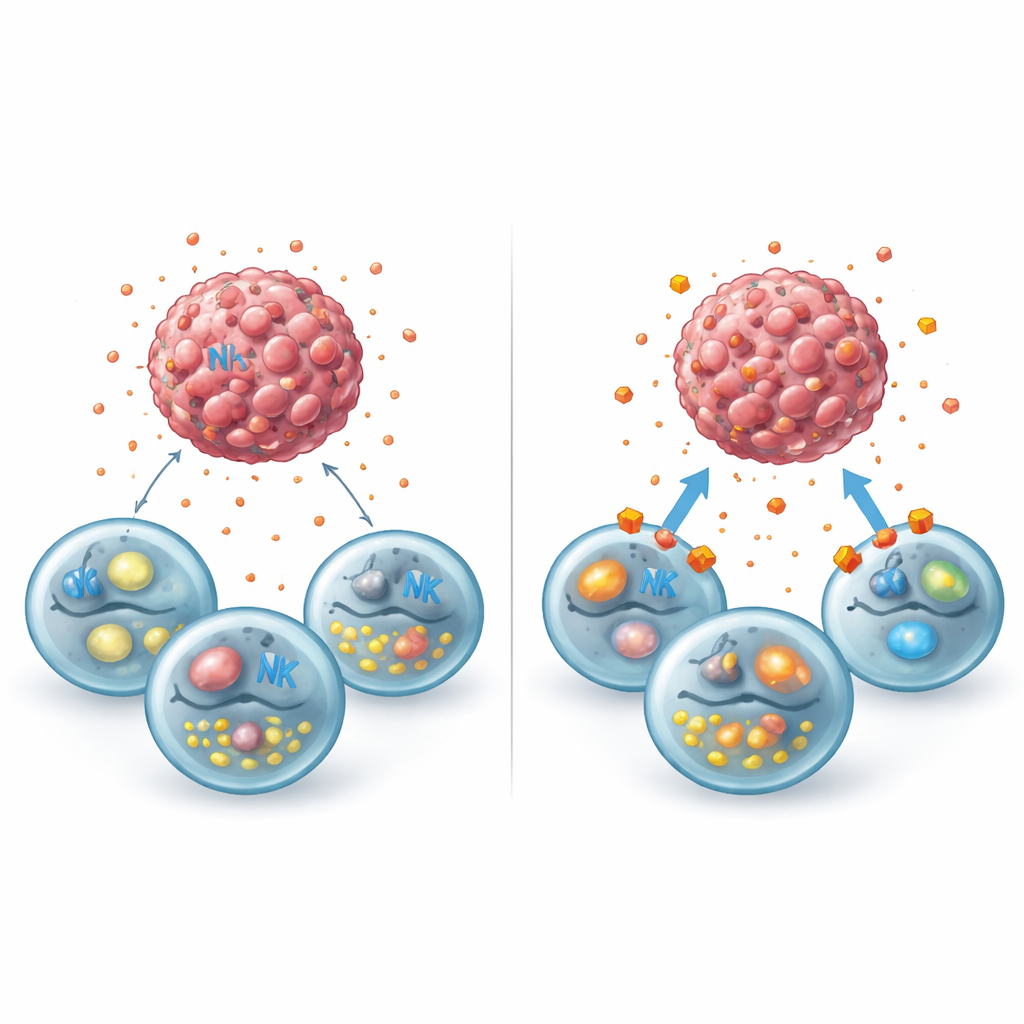
Den Laktatweg abschalten, um die Abwehr zu reaktivieren
Die Studie fragte dann, ob das Abschneiden des Laktattransports diesen metabolischen Nebel lichten könnte. Die Forschenden behandelten Brustkrebszellen mit Syrosingopin, einem Wirkstoff, der zwei wichtige Transportproteine (MCT1 und MCT4) blockiert, die Laktat über die Zellmembran schleusen, sowie mit einer zweiten Wirkstoffkombination, die jeden Transporter selektiv hemmt. Diese Behandlungen fingen Laktat in den Tumorzellen ein, verringerten seine Freisetzung in die Umgebung und töteten die Tumoren bei den verwendeten Dosen nicht direkt. Als humane NK-Zellen zugefügt wurden, änderte sich das Bild jedoch: Tumorsphäroide schrumpften stärker, interne Marker für Apoptose stiegen und NK-Zellen gewannen ihre Fähigkeit zur Degranulation zurück, selbst in Anwesenheit zugefügten Laktats. Parallel zeigten Analysen öffentlich zugänglicher Datensätze, dass das Abschalten des GPR81-Laktatrezeptors in Brustkrebszellen diese so umprogrammierte, dass sie mehr NK-aktivierende Signale und weniger Moleküle zeigten, die ihnen helfen, sich zu verbergen oder Angriffen zu widerstehen.
Was das für die zukünftige Brustkrebsbehandlung bedeutet
Insgesamt zeigen die Ergebnisse, dass Laktat in Brusttumoren nicht nur „metabolischer Abfall“ ist, sondern ein aktiver Unterdrücker der frühen Immunabwehr. Hohe Laktatspiegel und starke Signalübertragung über seinen Rezeptor tragen dazu bei, eine Mikroumgebung zu schaffen, in der NK-Zellen seltener ankommen, weniger effizient arbeiten und ihre Energie schlecht nutzen. Durch das Blockieren des Laktattransports oder seines Rezeptors lässt sich die NK-Zell-Aktivität wiederherstellen und der Tumorzelltod in realistischen dreidimensionalen Modellen erhöhen. Für Patientinnen deutet diese Arbeit darauf hin, dass das Messen laktatbezogener Gene bei der Prognose helfen könnte und dass Wirkstoffe, die Laktatwege angreifen, eines Tages mit NK-Zell-basierten Therapien und anderen Formen der Immuntherapie kombiniert werden könnten, um metabolisch feindliche Tumoren wieder in Terrain zu verwandeln, auf dem das Immunsystem kämpfen kann.
Zitation: Ielpo, S., Barberini, F., Gaiba, A. et al. Lactate-mediated NK cell dysfunction as a prognostic marker and therapeutic target in breast cancer. Cell Death Discov. 12, 200 (2026). https://doi.org/10.1038/s41420-026-03063-5
Schlüsselwörter: Brustkrebs, Laktatstoffwechsel, natürliche Killerzellen, Tumormikroumgebung, Krebsimmuntherapie