Clear Sky Science · ja
食道がん:発生機序から精密治療へ
なぜこのがんがあなたに関係するのか
食道がんは口から胃へ食物を運ぶ管である食道に発生し、世界的に最も致死性の高い消化器がんの一つです。早期の病変は症状がほとんどないか乏しいことが多いため、多くの患者は嚥下障害が出現してからでないと診断されず、治療選択肢が限られる場合が少なくありません。本レビューは、食道がんがどのように発生し増殖するか、そして医師たちがいかに早期発見とより個別化された治療法の開発を進めて生存率を改善しようとしているかについて、現在の知見をまとめています。
二つの主要ながんタイプ、さまざまな危険因子
食道がんには大きく分けて二つの主要な型があります。一つは扁平上皮がんで、食道の中部〜上部に生じやすく、アジアやアフリカの一部で特に一般的です。喫煙、過度の飲酒、非常に熱い飲料、特定の食品保存料、栄養不良と強く関連しています。もう一つは腺がんで、通常は食道と胃の接合部付近に発生し、西洋諸国でより頻度が高いです。慢性的な胃酸逆流(バレット食道と呼ばれる粘膜の性状変化を伴うことがある)や肥満、喫煙が関連しています。これらのがんは合わせて2022年に世界でほぼ50万件の死亡を引き起こし、男性が女性よりずっと多く影響を受けています。
正常な粘膜から腫瘍へ
両者とも一晩で現れるのではなく、段階的な経過を経て発展します。扁平上皮がんでは、長年にわたるたばこやアルコール、あるいは他の曝露による刺激が食道の扁平上皮を肥厚、異常増殖、最終的に浸潤性がんへと押し進めます。腺がんでは、反復する酸や胆汁の逆流が正常な粘膜をバレット組織へ変化させ、そこから低異形成や高度異形成といった前がん段階を経て悪性化します。この過程で細胞はDNA損傷を蓄積し、TP53のような主要な保護機能を失い、増殖を促す遺伝子のコピー数が増えることがあります。著者らは、DNA、RNA、タンパク質、ゲノム上の化学的修飾を読み取る現代の「マルチオミクス」ツールが、これらの変化の詳細な地図を明らかにし、安定したままでいる可能性が高い病変とがん化しやすい病変を識別するのに役立っていることを説明しています。 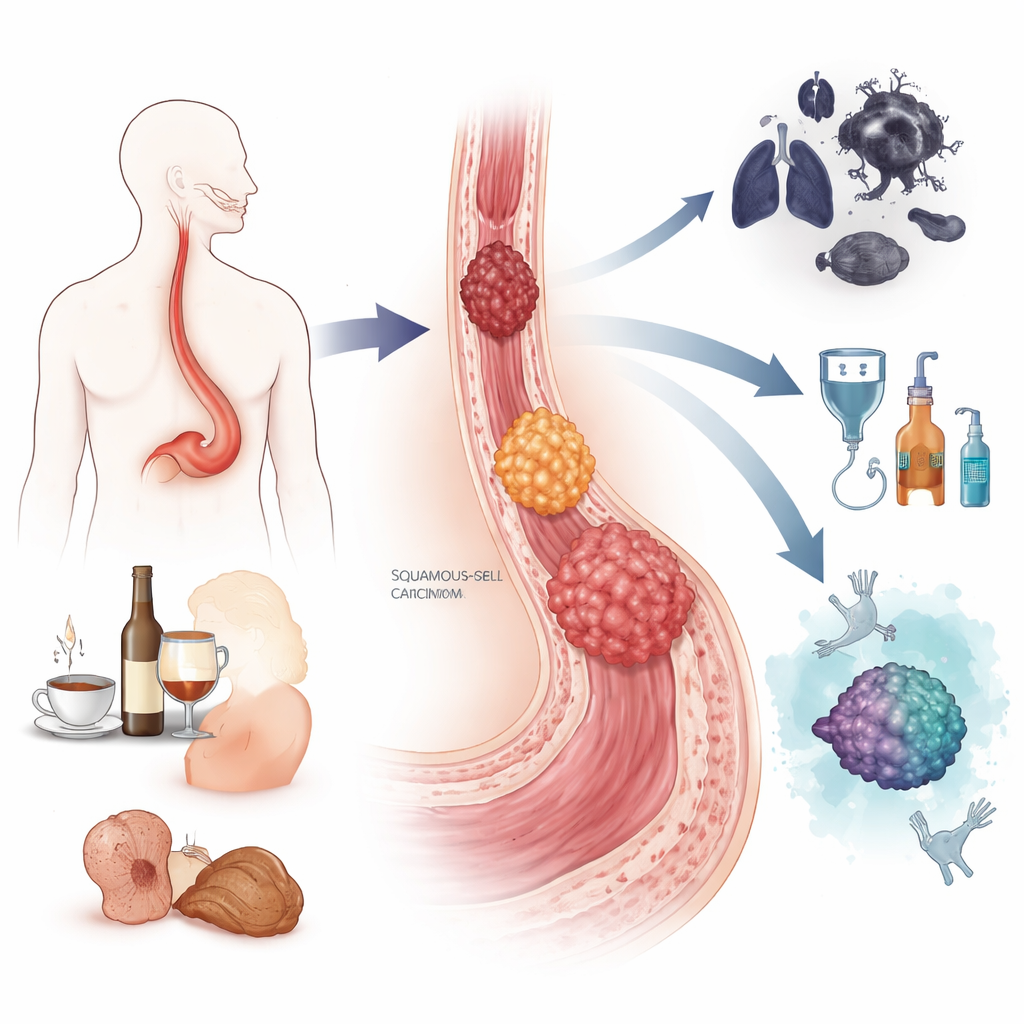
腫瘍を取り巻く環境
がん細胞は単独で進化するわけではなく、周囲と常にコミュニケーションを取り合います。食道では、前がん・がん細胞は線維芽細胞、腫瘍を攻撃したり保護したりする免疫細胞、血管、さらには常在する細菌と相互作用します。時間とともに正常な線維芽細胞は「がん関連線維芽細胞」へと“教育”され、組織の再構築を助け、腫瘍の周りに保護的な足場を作って化学療法や免疫攻撃から腫瘍を守ります。初期には免疫細胞が異常細胞を認識して破壊できますが、腫瘍が進行すると疲弊したT細胞や抗腫瘍反応を抑える特殊なマクロファージが満ちた抑制的な環境を作ることが多くなります。口腔由来の特定細菌の過増殖など局所のマイクロバイオームの変化は、慢性炎症を助長したり治療反応を鈍らせたりする可能性があります。
予防、早期発見、そしてより低侵襲な治療
多くの危険因子が生活習慣や環境に関連しているため、予防は大きな効果を持ちます。禁煙や飲酒制限は長期的に扁平上皮がんのリスクを大幅に下げ得ますし、体重管理、胃酸逆流の管理、果物や野菜が豊富な健康的な食事は腺がんのリスクを減らす可能性があります。発症率が非常に高い地域では、大規模な内視鏡検査プログラムが食道粘膜を直接観察し、前がん病変を切除することで死亡率を低下させることが示されています。スクリーニングをより快適で費用対効果の高いものにする新しいツールも開発されています:細胞を回収する嚥下可能なスポンジ、がん特異的なDNAメチル化パターンを検出する血液検査、唾液中のmicroRNAプロファイル、そして内視鏡医が微小病変を発見するのを助ける人工知能システムなどです。早期に発見されれば、多くの食道がんは内視鏡的手法で切除したり、標的的な焼灼(アブレーション)で治療したりでき、侵襲の大きな手術を避けつつ90%以上の治癒率が期待できる場合もあります。 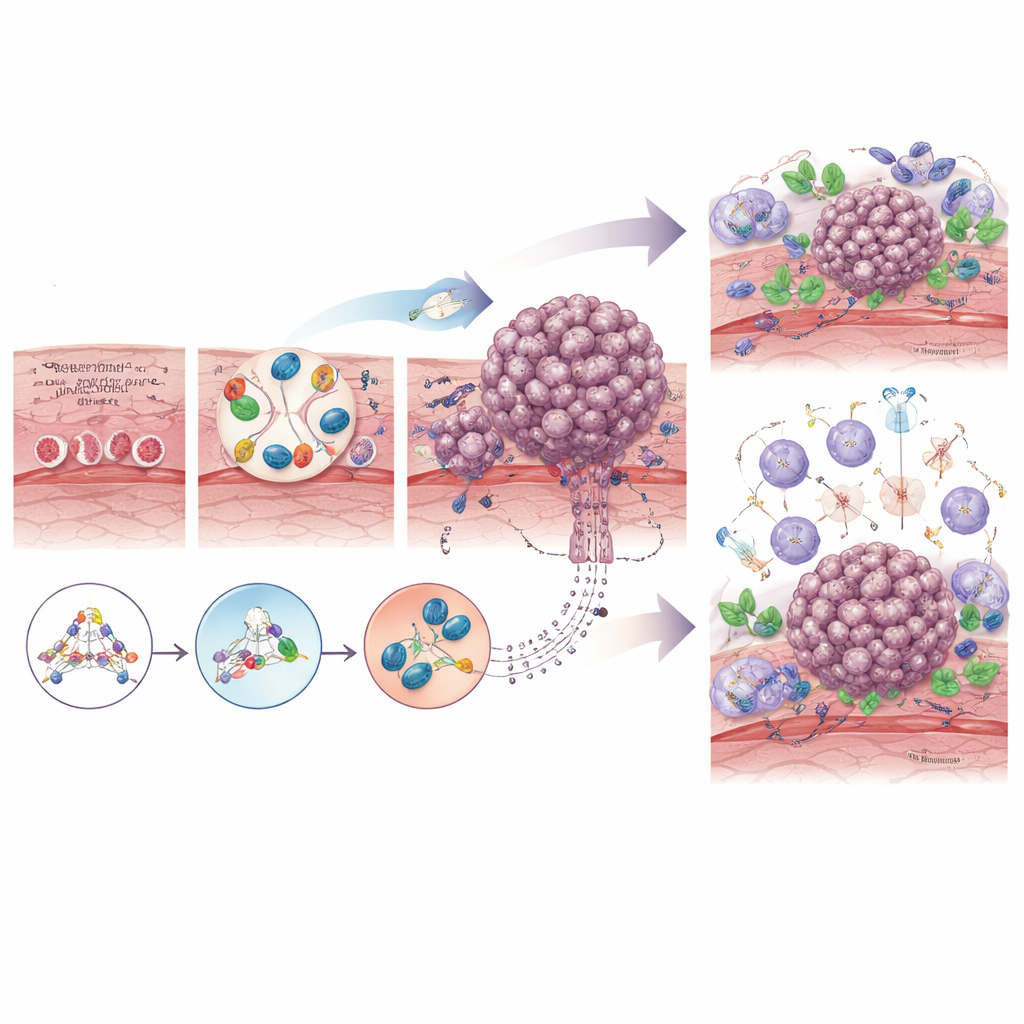
進行例に対する精密治療へ向けて
より進行した腫瘍に対しては、標準的な治療の中心は依然として手術、化学療法、放射線ですが、治療はますます個別化されています。いくつかの腺がんはHER2やVEGFR2のような特定の受容体を過剰発現し、それらを化学療法に追加する標的薬で阻害できます。主要な両サブタイプで、免疫チェックポイント阻害薬—T細胞のブレーキを解除する薬—は化学療法と併用するか、化学放射線療法と手術の後に投与することで生存を改善しました。研究者たちは免疫療法と放射線や標的薬の併用を試験しており、CAR-TやTCR遺伝子改変T細胞といった次世代アプローチも探究しています。同時に、誰がもっとも恩恵を受けやすいかを予測するために遺伝的・免疫学的なシグネチャを用い、他の患者がなぜ再発するのかを理解して抵抗性を克服することを目指しています。
患者と未来にとっての意味
レビューの結論は、かつて一様に厳しい予後と見なされていた食道がんが、より精密な予防と医療の時代に入っているということです。日常的な曝露、遺伝的傾向、微小環境の変化がどのように協働して腫瘍を駆動するかを明らかにすることで、症状が現れるずっと前に高リスク者を特定し、異なる状況に適したスクリーニングツールを設計し始めています。がんを発症した人々に対しては、詳細な分子プロファイリングが内視鏡治療、手術、化学療法、標的薬、免疫療法の選択を導いています。早期発見を広く行き渡らせ、治療抵抗性に対処するための課題は多く残っていますが、浮かび上がっているのは着実な進展の姿です—一律のアプローチから脱却し、各人の腫瘍生物学により適合した、より適時で低侵襲な介入へと向かいつつあります。
引用: Zhang, S., Shen, Y., Zhu, L. et al. Esophageal cancer: from pathogenesis to precision therapies. Sig Transduct Target Ther 11, 134 (2026). https://doi.org/10.1038/s41392-026-02614-7
キーワード: 食道がん, バレット食道, がんスクリーニング, 腫瘍微小環境, 免疫療法