Clear Sky Science · fr
Concentré plaquettaire de nouvelle génération : l’Alb-PRF dépasse le PRP et le H-PRF pour favoriser la fonction endothéliale et la cicatrisation
Pourquoi des pansements sanguins améliorés comptent
Pour les plaies tenaces — comme les ulcères diabétiques, les sites chirurgicaux ou les blessures à cicatrisation lente — refermer la peau ne suffit pas. L’organisme doit rapidement reconstruire de minuscules vaisseaux sanguins pour apporter oxygène et nutriments à la zone endommagée. Les médecins utilisent déjà des produits à base de sang issus des plaquettes du patient pour accélérer ce processus, mais ces formulations sont encore en cours d’optimisation. Cette étude présente une nouvelle version, appelée Alb-PRF, et montre qu’elle pourrait surpasser les produits plus anciens pour aider les cellules vasculaires à survivre, migrer et réparer les lésions, en particulier en situation d’inflammation.
Une nouvelle approche du sang autologue
Le plasma riche en plaquettes (PRP) traditionnel est obtenu en centrifugeant le sang d’un patient pour concentrer les plaquettes, qui libèrent des facteurs de croissance favorisant la guérison. Cependant, le PRP nécessite des anticoagulants et une préparation complexe, et ses effets peuvent être de courte durée. Un produit plus récent, le fibrin riche en plaquettes (PRF), évite les anticoagulants et forme une trame naturelle qui libère lentement les facteurs de croissance. Sur cette base, les chercheurs ont développé l’Alb-PRF en combinant une fraction riche en fibrine du sang avec de l’albumine chauffée provenant du même plasma. Cela crée une membrane gélifiée plus stable, susceptible de durer plus longtemps et de délivrer les signaux de réparation de manière plus soutenue, faisant de l’Alb-PRF un candidat attractif en médecine régénérative.
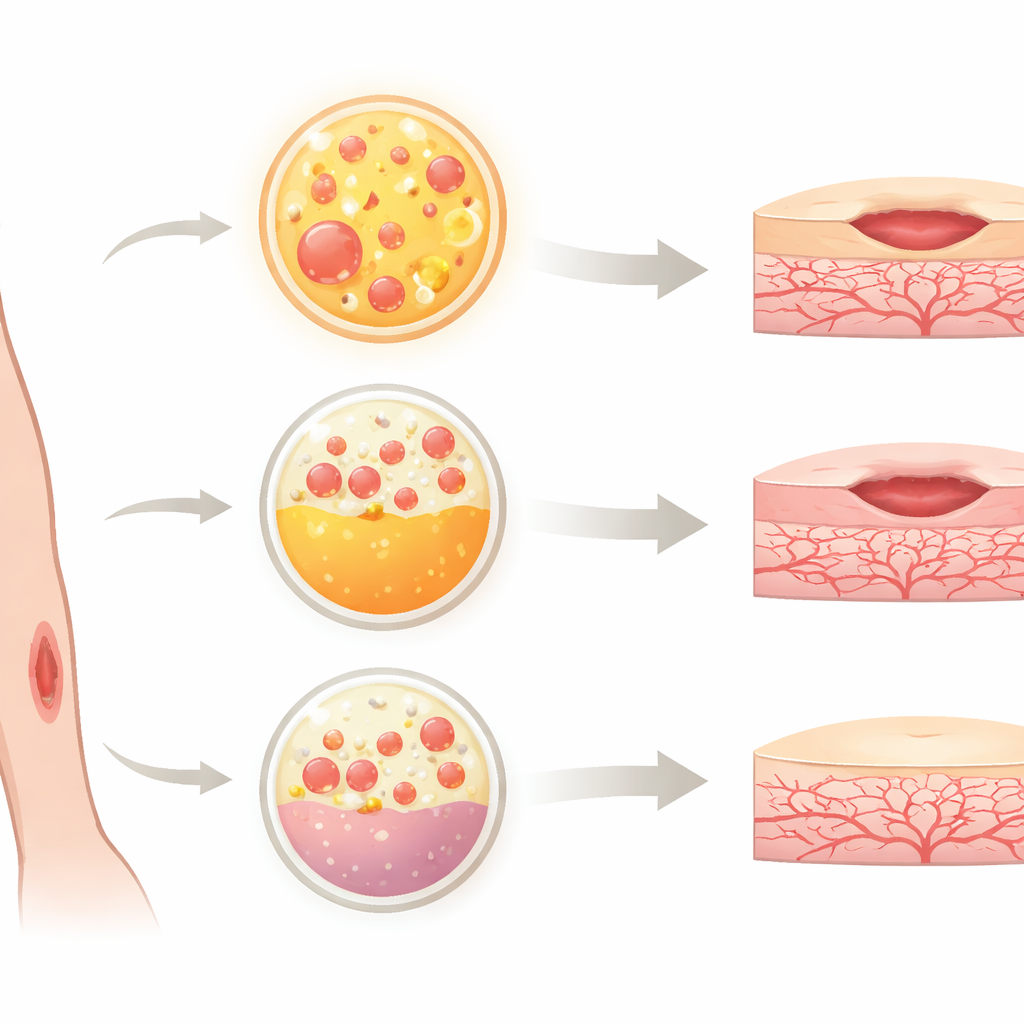
Comment le nouveau matériau a été évalué
Pour comparer l’Alb-PRF au PRP et à une forme moderne de PRF appelée PRF horizontal (H-PRF), l’équipe a utilisé des cellules qui bordent les vaisseaux sanguins, appelées cellules endothéliales de veine ombilicale humaine. Ces cellules constituent un modèle largement utilisé pour étudier la croissance et la réparation des vaisseaux. Les chercheurs ont exposé les cellules à des milieux conditionnés par chaque produit sanguin et ont évalué plusieurs caractéristiques clés : la survie cellulaire, la vitesse de prolifération, les modifications de l’architecture et de la forme cellulaires, et la capacité de migration pour refermer une « plaie » artificielle en culture. Ils ont également simulé l’inflammation en ajoutant des composants bactériens qui endommagent normalement les cellules vasculaires, puis ont déterminé quel produit offrait la meilleure protection.
Favoriser la croissance et la mobilité des cellules vasculaires
Les trois produits se sont révélés sûrs, sans différences significatives de mortalité cellulaire en conditions normales. Pourtant, l’Alb-PRF s’est distingué par son soutien marqué à la prolifération : les cellules endothéliales exposées à l’Alb-PRF se sont multipliées davantage que celles traitées par le PRP ou le H-PRF. Au microscope, les cellules traitées par l’Alb-PRF présentaient des formes plus allongées et un réseau de filaments internes plus dense, signes d’une organisation active de leur structure en vue du mouvement et de la réparation. Dans des essais de type « grattage », l’Alb-PRF a entraîné la fermeture la plus rapide du sillon, avec une couverture presque complète après douze heures, dépassant nettement les deux autres traitements. Ces résultats désignent l’Alb-PRF comme un stimulant particulièrement puissant des comportements cellulaires nécessaires à la reconstruction des microvaisseaux.
Protéger les vaisseaux contre les dommages inflammatoires
Les plaies réelles évoluent souvent dans un environnement inflammatoire et hostile. Pour reproduire cela, les chercheurs ont exposé les cellules vasculaires à une toxine bactérienne qui tue habituellement les cellules et perturbe leur barrière. Sous ce stress, les trois préparations ont offert une certaine protection, mais le H-PRF et surtout l’Alb-PRF ont fortement réduit la mortalité cellulaire par rapport au PRP. Les cellules traitées par l’Alb-PRF non seulement survivaient mieux, mais présentaient aussi des niveaux plus élevés d’une protéine de surface clé, CD31, qui aide les cellules voisines à adhérer et à maintenir une paroi vasculaire étanche et résistante aux fuites. Cela suggère que l’Alb-PRF ne se contente pas de préserver la survie cellulaire ; il favorise activement la reconstruction d’un revêtement sain et bien scellé même en présence d’inflammation.
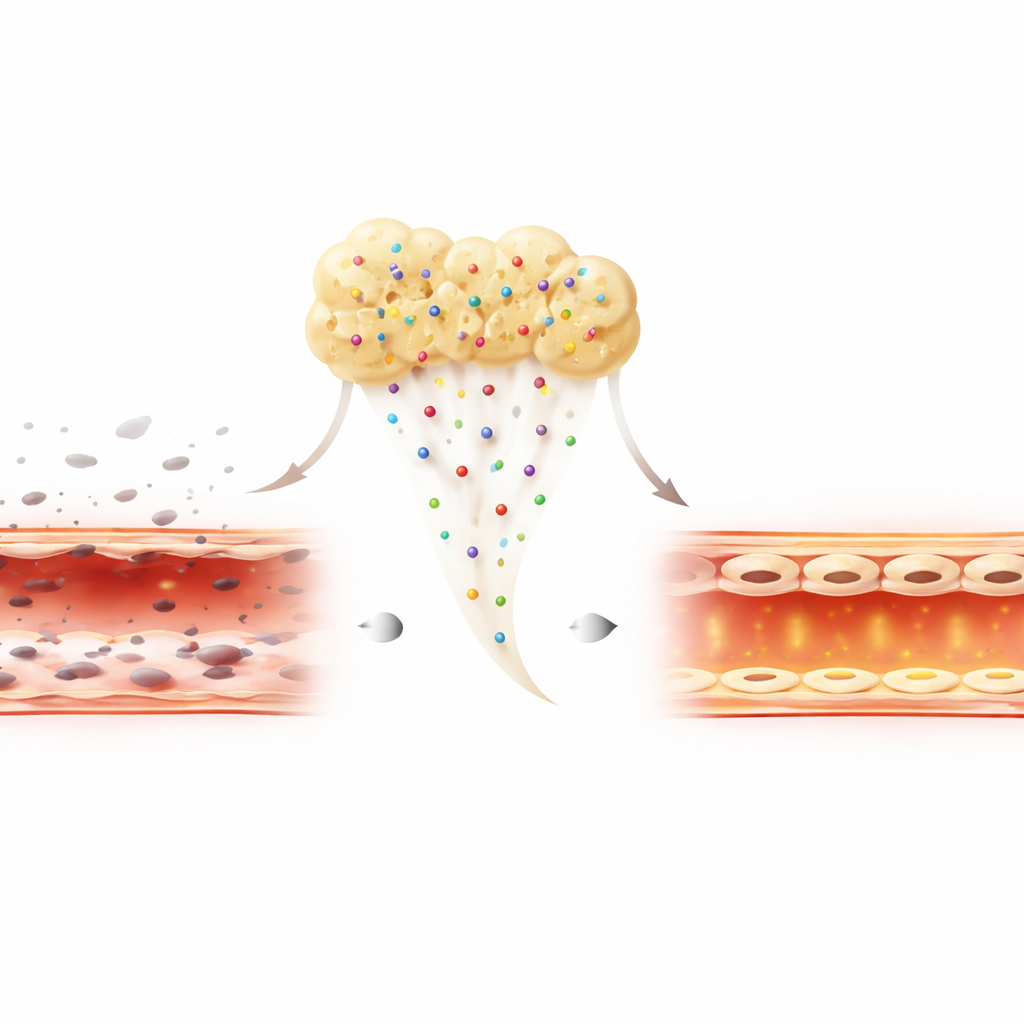
Ce que cela pourrait signifier pour les soins des plaies
Globalement, les résultats montrent que l’Alb-PRF associe la sécurité des traitements plaquettaires existants à un soutien renforcé de la croissance, de la mobilité et de la résilience des cellules vasculaires face à l’inflammation. Bien que ces tests aient été réalisés en boîtes de laboratoire et devront être confirmés dans des études animales et des essais cliniques, les données suggèrent que l’Alb-PRF pourrait devenir un « pansement biologique » autologue de nouvelle génération. En aidant les vaisseaux à repousser et à rester intacts, il pourrait offrir aux patients une cicatrisation plus rapide et plus fiable, ainsi que de meilleurs résultats dans de nombreuses thérapies régénératives.
Citation: Shen, F., Chai, J., Wei, M. et al. Next-generation platelet concentrate: Alb-PRF outperformed PRP and H-PRF in promoting endothelial function and wound healing. Sci Rep 16, 13934 (2026). https://doi.org/10.1038/s41598-026-44659-2
Mots-clés: cicatrisation, concentrés plaquettaires, angiogenèse, médecine régénérative, cellules endothéliales