Clear Sky Science · fr
Des tumouroides pulmonaires comme plateforme d’essai pour une thérapie CAR T de précision
Pourquoi les petits modèles pulmonaires comptent pour les patients
Le cancer du poumon reste le cancer le plus meurtrier dans le monde, en grande partie parce que chaque tumeur est différente et apprend souvent à échapper au traitement. Cette étude présente une méthode pour cultiver en laboratoire des répliques miniatures et spécifiques au patient de tumeurs pulmonaires, et les utiliser comme terrain d’essai pour des thérapies immunitaires avancées appelées cellules CAR T. En comparant ces « mini‑organes » tumoraux avec des organoïdes pulmonaires sains prélevés chez le même patient, les chercheurs montrent comment les médecins pourraient un jour prédire quelles thérapies fonctionneront, lesquelles échoueront, et comment éviter des effets secondaires dangereux avant de traiter le patient.
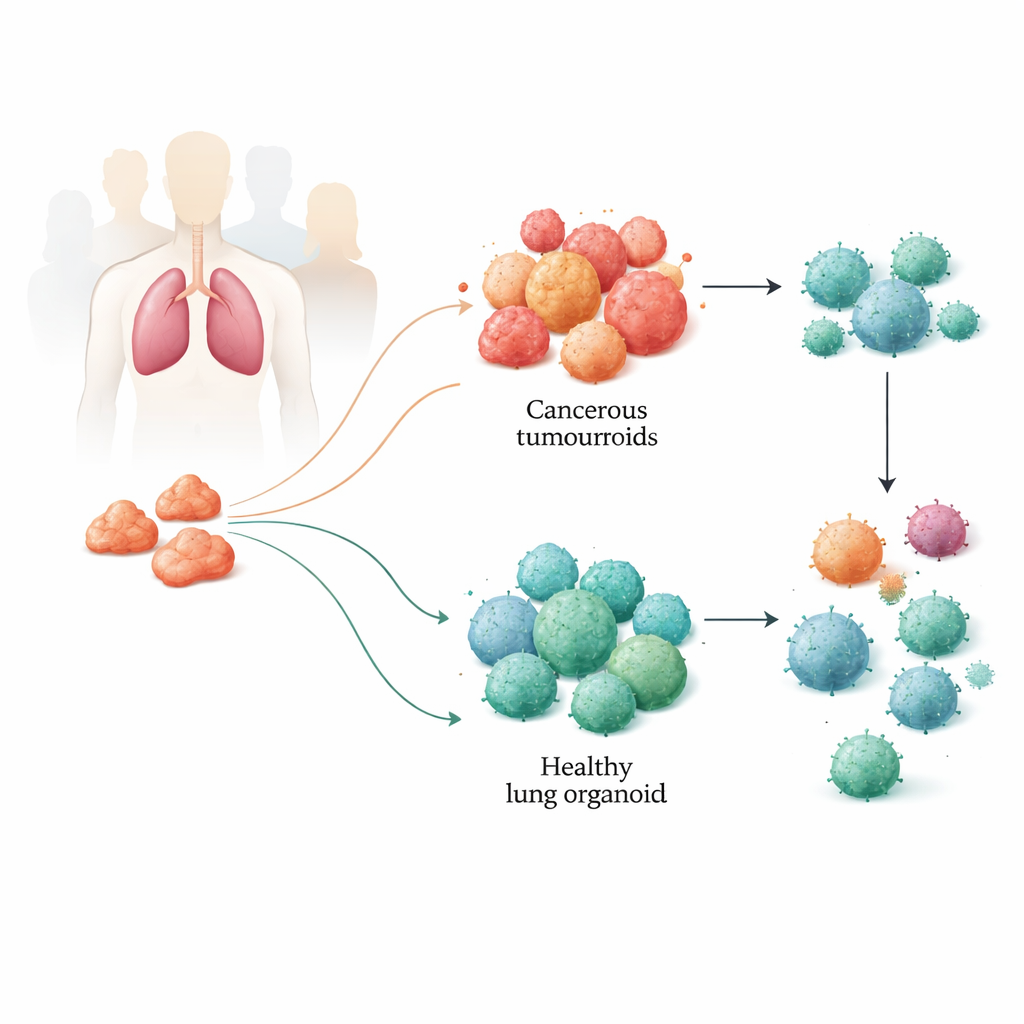
Construire des poumons miniatures à partir de tissus de patients
L’équipe a collecté des échantillons de tumeur et de tissu pulmonaire sain adjacent chez des patients subissant une chirurgie pour cancer du poumon. À partir de ces prélèvements, ils ont développé des structures tridimensionnelles appelées organoïdes : des tumouroides issus du tissu cancéreux et des organoïdes sains provenant du poumon normal. Ces petites sphères s’auto‑organisent et peuvent être maintenues en vie pendant de nombreux mois. Des analyses génétiques, épigénétiques et protéiques rigoureuses ont montré que les tumouroides conservaient les caractéristiques moléculaires clés des tumeurs d’origine, y compris les mutations courantes du cancer du poumon et leur mélange complexe de types cellulaires. Les organoïdes sains, pour leur part, ont conservé les traits du tissu pulmonaire non cancéreux, fournissant aux chercheurs un modèle côte‑à‑côte fiable de la maladie et du poumon normal de chaque patient.
Reproduire les réponses aux médicaments observées en clinique
Pour vérifier si ces mini‑organes reflètent véritablement ce qui se passe chez les patients, les chercheurs ont exposé les tumouroides aux mêmes chimiothérapies et médicaments ciblés que les patients avaient déjà reçus. Grâce à l’imagerie cellulaire en direct et à des tests de viabilité, ils ont constaté que les tumouroides se comportaient souvent comme les tumeurs originales en clinique : les échantillons provenant de patients dont les cancers résistaient à un médicament se montraient généralement résistants en culture, tandis que les tumouroides issus de répondeurs partiels étaient plus sensibles. Le profilage protéomique — la mesure simultanée de milliers de protéines — a révélé des signatures associées à la résistance médicamenteuse, comme des niveaux élevés de molécules liées auparavant à de mauvaises réponses aux chimiothérapies à base de platine. Ces résultats suggèrent que les tumouroides pourraient servir à anticiper si un médicament donné est susceptible d’aider un patient individuel.
Tester sur mesure des cellules immunitaires de nouvelle génération
Le point central de l’étude est une chaîne expérimentale pour personnaliser la thérapie CAR T, une approche puissante dans laquelle les lymphocytes T d’un patient sont modifiés pour reconnaître des marqueurs spécifiques à la surface des cellules cancéreuses. Les scientifiques ont d’abord dépisté les tissus tumoraux et sains, ainsi que leurs organoïdes correspondants, à la recherche de molécules cibles potentielles à la surface cellulaire. Ils ont ensuite généré des panels de cellules CAR T — en utilisant une méthode d’édition génétique sans virus — pour reconnaître des cibles prometteuses telles que HER2 ou PDL1, présentes sur certains cancers du poumon. En co‑cultivant ces cellules CAR T avec les tumouroides et les organoïdes sains, ils ont pu évaluer simultanément l’intensité d’activation des cellules immunitaires, l’ampleur des dégâts tumoraux qu’elles causaient et si elles endommageaient le tissu pulmonaire de type sain.
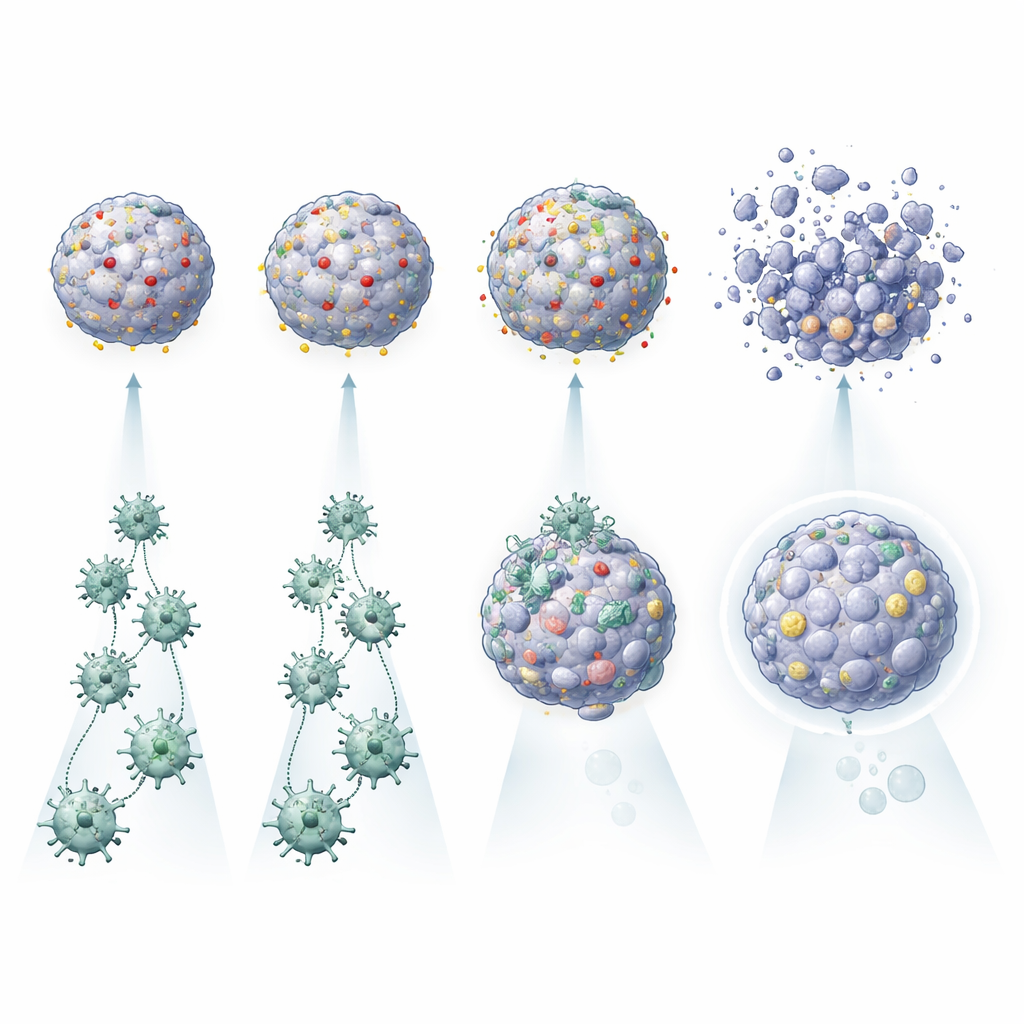
Comprendre pourquoi certaines tumeurs résistent aux CAR T
Un résultat marquant fut que l’activation des cellules CAR T seule ne garantissait pas une destruction efficace des tumeurs. Dans les tumouroides de certains patients, les cellules CAR T s’activaient et libéraient des molécules inflammatoires mais ne causaient que des dommages modestes aux mini‑organes cancéreux. Dans d’autres, en particulier celles présentant de nombreuses copies de la molécule cible à la surface tumorale, les mêmes cellules CAR T détruisaient les tumouroides beaucoup plus efficacement. La plateforme a aussi mis en évidence des influences plus subtiles : les tumouroides sécrétant certaines cytokines, comme l’IL‑6, semblaient favoriser une meilleure activité CAR T, tandis que ceux riches en protéines d’autophagie et d’évasion immunitaire, ou capables d’augmenter fortement l’expression de PDL1 en conditions inflammatoires, étaient plus difficiles à éliminer. En comparant chaque tumeur avec ses propres organoïdes sains, l’équipe a également pu identifier des patients pour lesquels une conception CAR donnée pourrait épargner le tissu pulmonaire normal — ou présenter des risques inacceptables.
Ce que cela pourrait signifier pour les soins du cancer à venir
Concrètement, ce travail montre que des tumouroides pulmonaires dérivés des patients peuvent servir de « mannequins d’essai » réalistes pour les traitements standard et les thérapies immunitaires sophistiquées. Le modèle reproduit les réponses réelles des patients aux traitements, révèle pourquoi certaines tumeurs cèdent tandis que d’autres résistent, et met en évidence quand une approche CAR T prometteuse pourrait aussi endommager des cellules pulmonaires saines. Bien que des améliorations soient encore nécessaires, cette plateforme ouvre la voie à un avenir où les oncologues utiliseront les mini‑tumeurs d’un patient pour choisir et affiner les thérapies — y compris des cellules CAR T sur mesure — avant d’exposer le patient à leurs risques.
Citation: Ehlen, L., Farrera-Sal, M., Szyska, M. et al. Lung tumouroids as a testing platform for precision CAR T cell therapy. Nat. Biomed. Eng 10, 815–831 (2026). https://doi.org/10.1038/s41551-025-01594-3
Mots-clés: cancer du poumon, organoïdes, thérapie par cellules CAR T, médecine de précision, résistance à l’immunothérapie